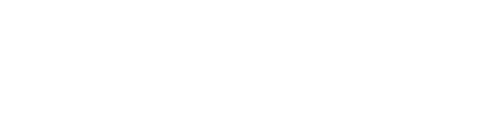日本の医療・介護提供体制は、今、歴史的な転換点を迎えています。団塊の世代がすべて75歳以上となる「2025年問題」を超え、その先に待ち構えるのは、85歳以上の人口が急増し、医療と介護のニーズが複雑に絡み合う2040年という未来です。
今回の令和8年度診療報酬改定において、包括期・慢性期入院医療のセクションは、この巨大な人口構造の変化に対応するための「設計図」ともいえる内容となっています。
本記事では、改定の背後にある切実な社会課題から、地域包括ケア病棟や回復期リハビリテーション病棟における具体的な評価の見直し、さらには療養病棟や障害者施設等における新たな基準まで、徹底的に読み解き、その実務的なインパクトを解説します。
 Kota
Kota
35歳の医療コンサルタント。とんねるめがほん運営。
9年間医療事務として外来・入院を担当。
毎月約9億円を請求していました。
現在は“医業経営コンサルタント”として活躍中。
投資もそこそこに継続中。米国株を主軸としてETFや不動産も少々投資しています。
趣味は読書・ギター・ドライブ・ダーツ。DJもたまにやります。
Twitterはこちら
改定の背景:85歳以上人口の急増と「包括期」機能の再定義
85歳以上人口の激増と要介護認定率の現実
今回の改定を理解する上で欠かせないのが、私たちが直面している人口動態の現実です。
厚生労働省の統計によると、要支援・要介護認定者数は、要介護5以外のすべての区分で増加傾向にあります。
特に注目すべきは、85歳以上における認定割合の推移です。65歳から74歳までの前期高齢者では認定割合が横ばいまたは微減で推移している一方で、85歳以上においては認定者数が指数関数的に増加しています。これは、加齢に伴うフレイル(虚弱)や多疾患併存(=マルチモービディティ)の状態にある高齢者が、地域社会の中に膨大な数存在していることを示唆しています。
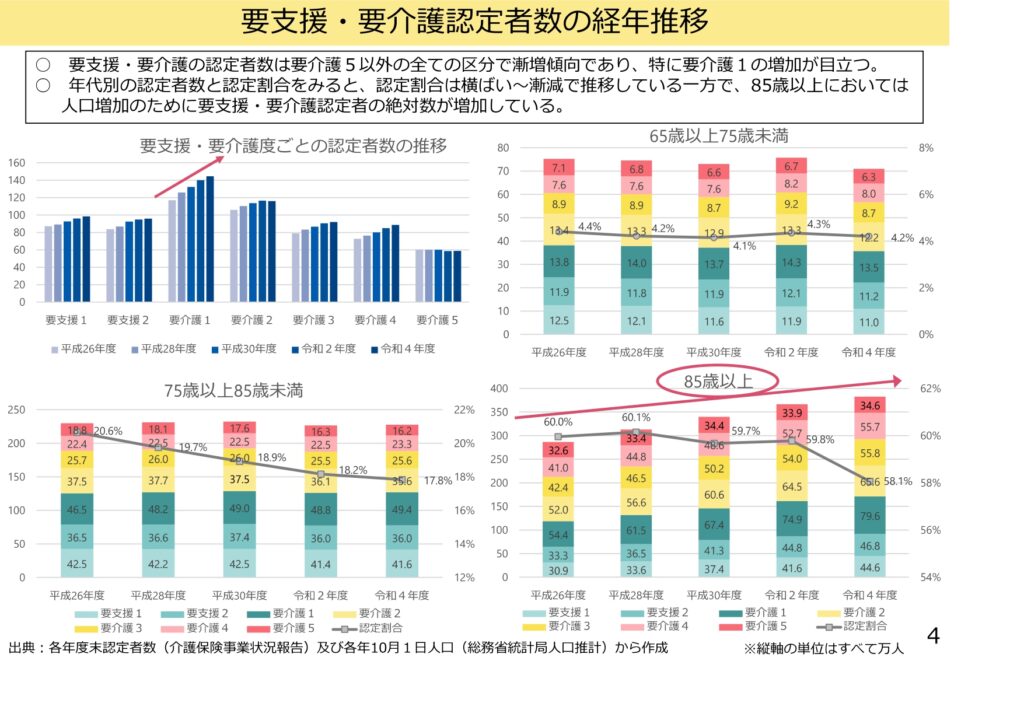
包括期の病院機能を客観評価するための新指標案
中医協資料の議論の過程では、包括期の病院機能をどのように客観評価すべきかが問われてきました。救急搬送の受け入れ件数、当該病棟への緊急入院、さらには在宅等への復帰に係る加算の算定状況など、多角的な指標が検討されています。
つまり、単に「入院させてリハビリをする」場所ではなく、「地域からの救急を断らずに受け入れ、多職種で機能を回復させ、確実に自宅や施設へ戻す」という一連のダイナミズムが、より厳格に評価されることになったのです。
地域包括医療病棟の見直しと機能強化
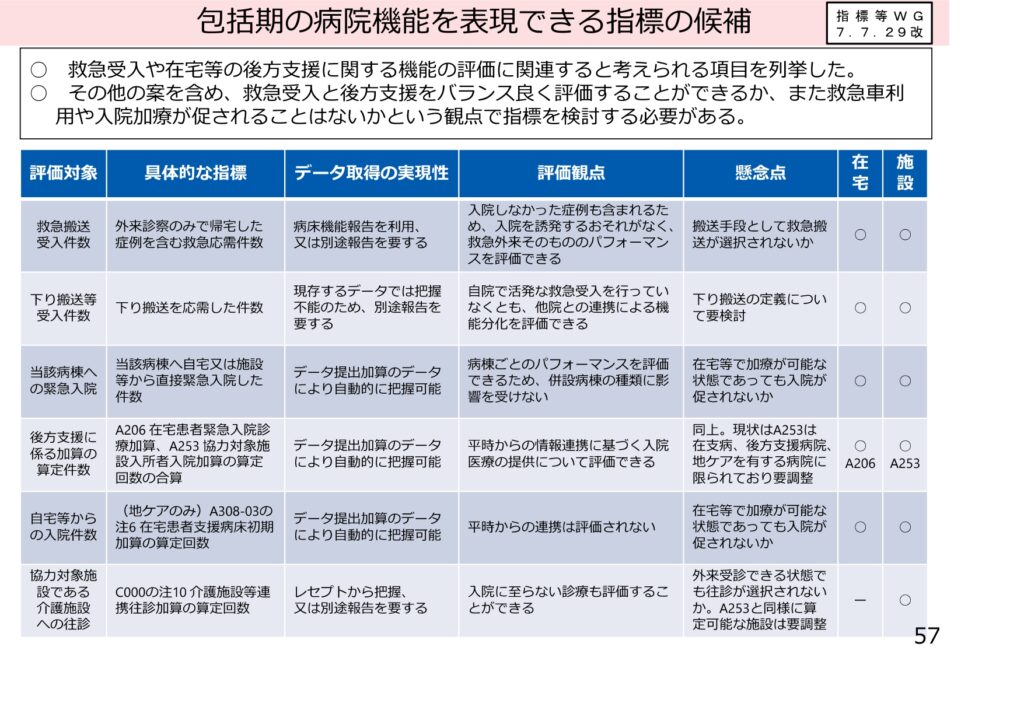
2040年を見据えた地域包括ケアシステムの深化・推進
改定資料の冒頭では、2040年を見据えた地域包括ケアシステムの深化が謳われています。
入院分野では、在宅や介護施設からの緊急入院の受け入れ体制をさらに強化し、円滑な入退院を実現することが求められています。
また、高齢者の生活の質を左右するリハビリテーション、栄養管理、口腔管理の三位一体となった取り組みが、今回の改定の大きな柱となっています。在宅医療や訪問看護の分野においても、ICTを用いた情報連携の評価の見直しされるなど、病院と地域の「壁」を低くする施策が随所に盛り込まれました。
入院料の体系的再編と医療資源投入量への対応
今回の改定における目玉の一つが、「地域包括医療病棟入院料」の評価体系の見直しです。
この病棟は、誤嚥性肺炎や尿路感染症といった、高齢者に多い疾患の緊急入院を担うことが期待されています。改定後には、入院形態(予定入院か緊急入院か)や手術の実施状況に応じて、患者一人ひとりの医療資源投入量に見合ったきめ細かな点数設定が行われることになりました。
特に、急性期病棟を併設していない病院が救急を受け入れる際の負担も考慮されており、地域の救急医療における役割分担がより明確になっています。

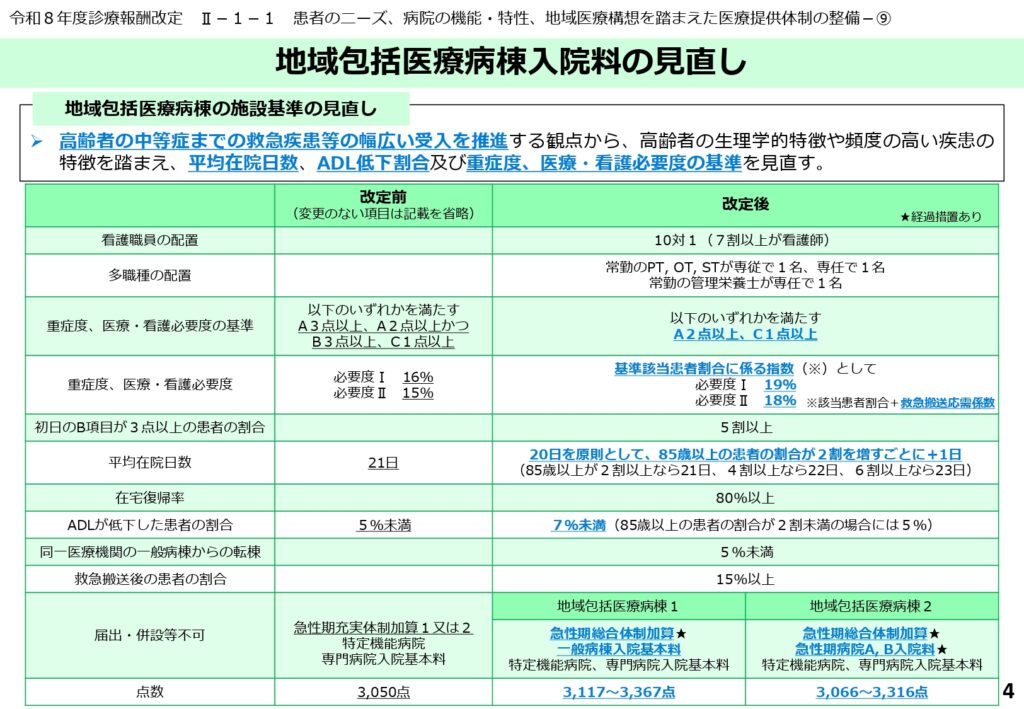
施設基準の厳格化と85歳以上特例の導入
地域包括医療病棟の施設基準も、実態に合わせて見直されました。
高齢者の中等症までの救急疾患を幅広く受け入れるため、平均在院日数やADL低下割合、さらには「重症度、医療・看護必要度」の基準が変更されています。
特筆すべきは、85歳以上の患者の割合に応じて平均在院日数の上限が緩和される特例が設けられた点です。これは、超高齢者の回復には一定の時間を要するという現場の現実に配慮したものといえます。一方で、ADLの維持・改善を強く求める姿勢は崩しておらず、質の高い医療提供が施設基準の維持には不可欠となります。
リハビリ・栄養・口腔連携加算の評価拡充
高齢者の早期回復と機能維持のために、「リハビリテーション・栄養・口腔連携加算」が大幅に拡充されました。
これまでの評価(加算1)をさらに引き上げるとともに、施設基準を一部緩和した「加算2」が新設されています。
この加算の目的は、リハビリ職、管理栄養士、歯科衛生士が病棟に専従または専任で配置され、入院後早期から患者の状態を共有し、介入することにあります。加算2の新設により、より多くの医療機関がこの多職種連携に取り組むことができるようになり、地域全体のケアの質の底上げが期待されます。

地域包括ケア病棟の役割深化と後方支援の評価
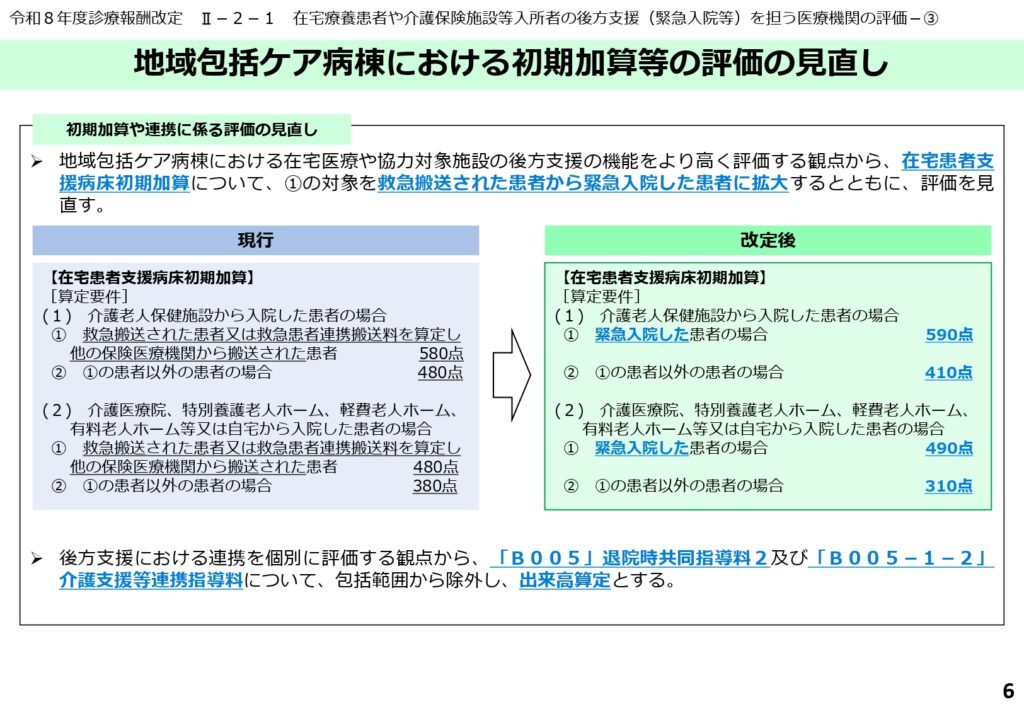
緊急受け入れ機能と初期加算の拡大
地域包括ケア病棟においても、緊急入院の受け入れ機能を強化するための措置が講じられました。
「在宅患者支援病床初期加算」の対象範囲が、介護老人保健施設等からの緊急入院だけでなく、救急搬送された患者にも拡大されています。
また、緊急入院時の点数も引き上げられており、在宅療養を支える後方支援病院としての役割がより高く評価される形となりました。在宅医やケアマネジャーが、急変した高齢者の預け先に困るという事態が解消される方向へと向かっています。
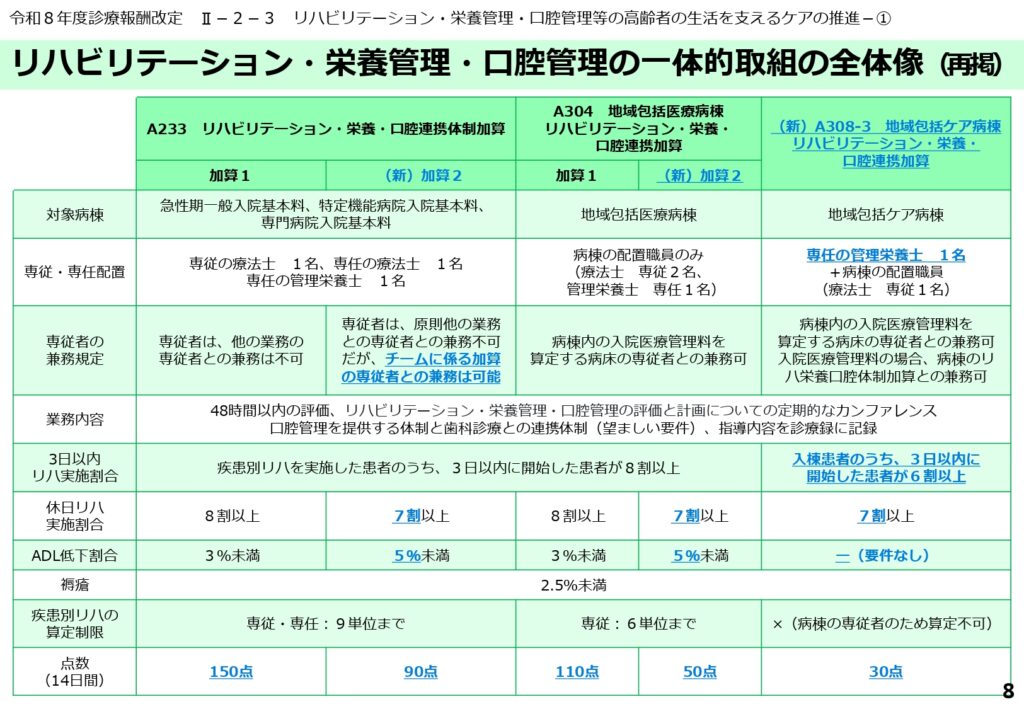
三位一体の「一体的取組」によるケアの質の追求
地域包括ケア病棟における「リハビリテーション・栄養・口腔連携加算(30点)」が新設されました。これは、単に各専門職が介入するだけでなく、それらを「一体的な取組」として推進することを評価するものです。
具体的には、管理栄養士や歯科衛生士の適切な配置に加え、入院後3日以内に疾患別リハビリテーションを開始し、休日も含めた切れ目のない介入が求められます。
この「一体的」という言葉には、職種間の情報の断絶を許さないという厚生労働省の強い意思が込められています。

多職種連携の全体像と成果指標の整理
各病棟における加算の体系は非常に複雑になりましたが、このスライドではそれらが整理されています。
急性期から地域包括医療病棟、そして地域包括ケア病棟へと至るプロセスの中で、どの職種が、どのタイミングで、どのような役割を果たすべきかが一覧化されています。
特に、ADLの低下を5%未満に抑える、あるいは褥瘡の発生率を2.5%未満に維持するといったアウトカム評価も盛り込まれており、単なる「配置」から「成果」を重視するフェーズへと移行していることがわかります。
包括期充実体制加算による強力な後方支援評価
地域包括医療病棟または地域包括ケア病棟を算定する病院のうち、特に充実した体制を持つ施設を評価する「包括期充実体制加算(80点)」が新設されました。
この加算を算定するためには、許可病床数が200床未満であることや、直近3か月で自宅等からの緊急入院を15件以上受け入れていることなど、非常に厳しい要件をクリアする必要があります。
地域の「最後の砦」として、24時間365日の緊急受け入れと、積極的な在宅復帰支援を実践している病院を強力にバックアップする仕組みとなっています。

ICT活用による介護施設との効率的な連携
病院と介護施設の連携を深めるため、ICTを用いた情報共有の頻度に関する基準が見直されました。
これまでは、ICTを活用していない場合に年3回以上のカンファレンスが求められていましたが、ICTによる情報共有を適切に行っている場合は、これを年1回に緩和することが可能となりました。
一方で、入所者の急変時に迅速に対応できる体制を維持することは依然として求められており、デジタルの力を借りて、より効率的かつ緊密な連携を築くことが各機関に求められています。

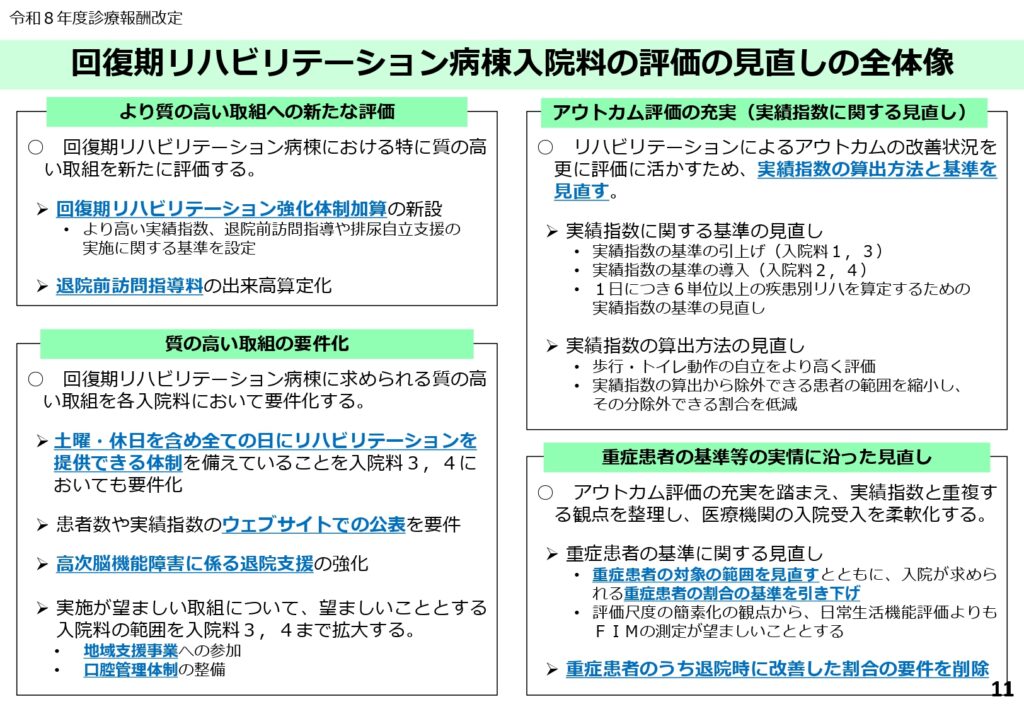
回復期リハビリテーション病棟の抜本的改革
強化体制加算の新設と質の高いリハの定義
回復期リハビリテーション病棟においても、変革が起きています。
今回の改定では、より質の高い取組を評価する「回復期リハビリテーション強化体制加算」が新設されました。
これに伴い、退院前訪問指導の評価が出来高算定可能となるなど、現場の負担軽減とモチベーション向上を狙った見直しが行われています。また、アウトカム評価である「実績指数」の算出方法も、より臨床の実態に即したものへとアップデートされました。
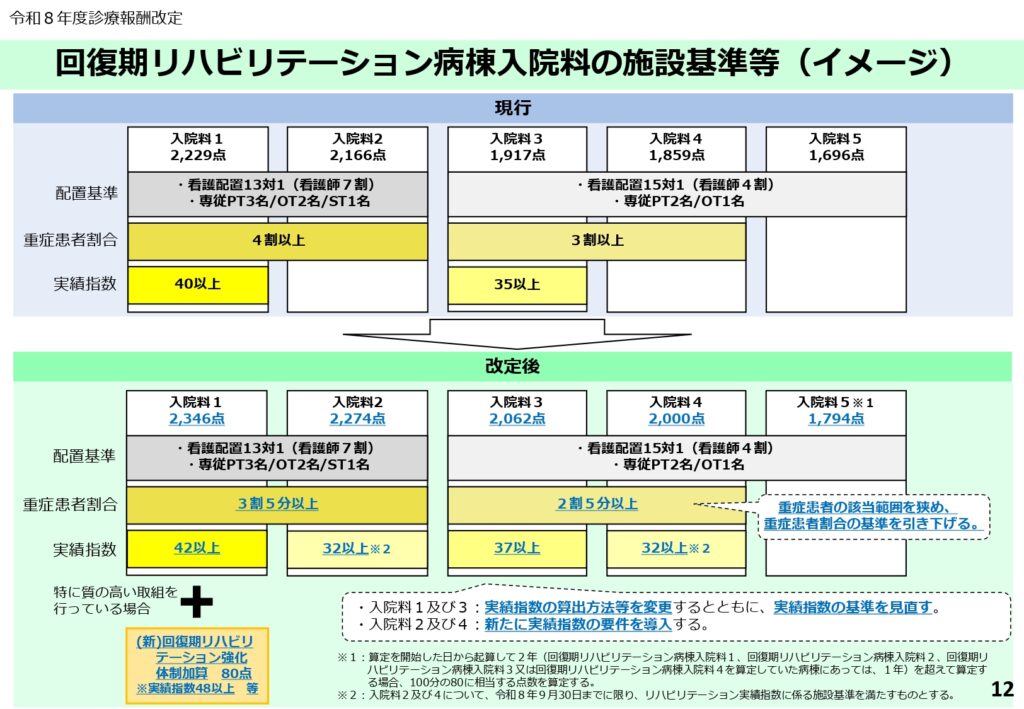
実績指数の基準値引き上げと経営への影響
回復期リハ病棟の施設基準において、実績指数の基準値が引き上げられました。
入院料1では42以上、入院料3では37以上が求められるようになります。
また、重症患者の受け入れ割合についても見直しが行われ、より幅広い重症患者に対して適切なリハビリテーションを提供することが奨励されています。病院側は、より効率的かつ効果的なリハビリプログラムの構築を迫られることになります。
物価・人件費高騰への対応と基本点数の見直し
昨今の物価高騰や賃上げの流れを汲み、回復期リハ病棟の基本入院料も全体的に引き上げられました。
特に、生活療養を受ける場合の点数設定が見直されており、医療従事者の処遇改善を担保しつつ、安定的な経営を可能にするための配慮がなされています。これは、医療提供体制を維持するための不可欠な措置と言えます。

リハビリ強化体制加算の厳格な算定要件
新設された「回復期リハビリテーション強化体制加算(80点)」は、非常に高度なリハビリ提供体制を求めています。
実績指数が48以上という極めて高い水準を維持しつつ、排泄自立支援や摂食嚥下機能回復など、患者の尊厳に直結するケアを確実に行っていることが条件となります。
また、自宅へ退院した患者のうち1割以上に、退院後も訪問指導を実施することが求められており、「病院から家へ」のバトンタッチをより確実なものにする狙いがあります。

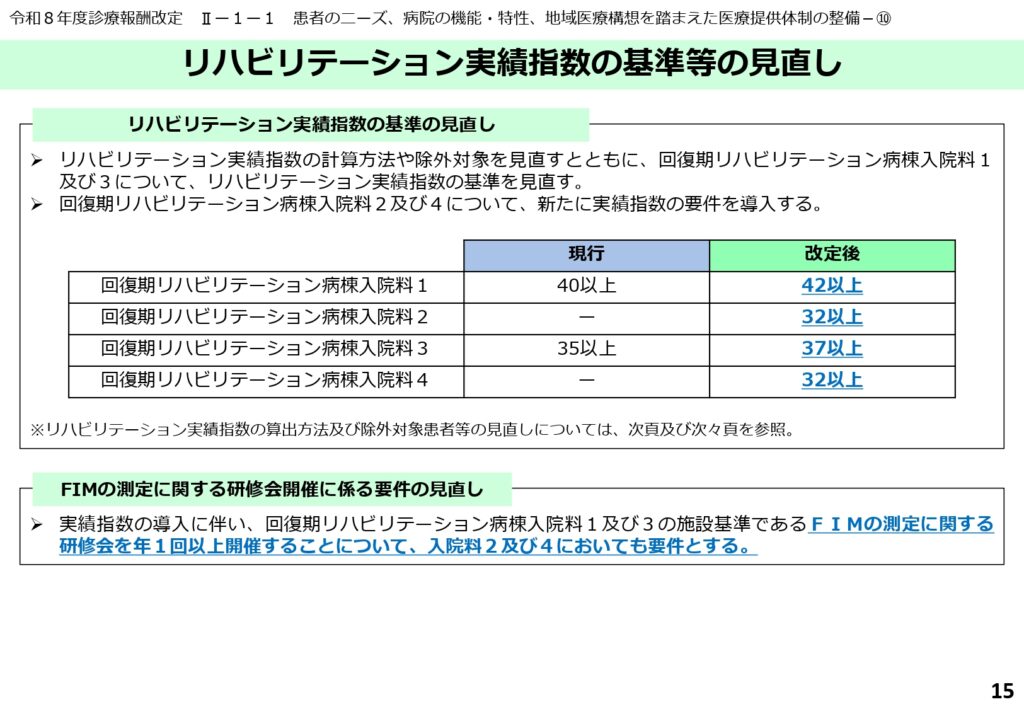
実績指数算出ルールの精緻化と除外基準の変更
リハビリの実績を示す「実績指数」の算出方法についても、細かな見直しが入りました。
具体的には、FIMの測定に関する研修会の開催要件などが整理され、より客観的で公平な指標として機能するよう配慮されています。
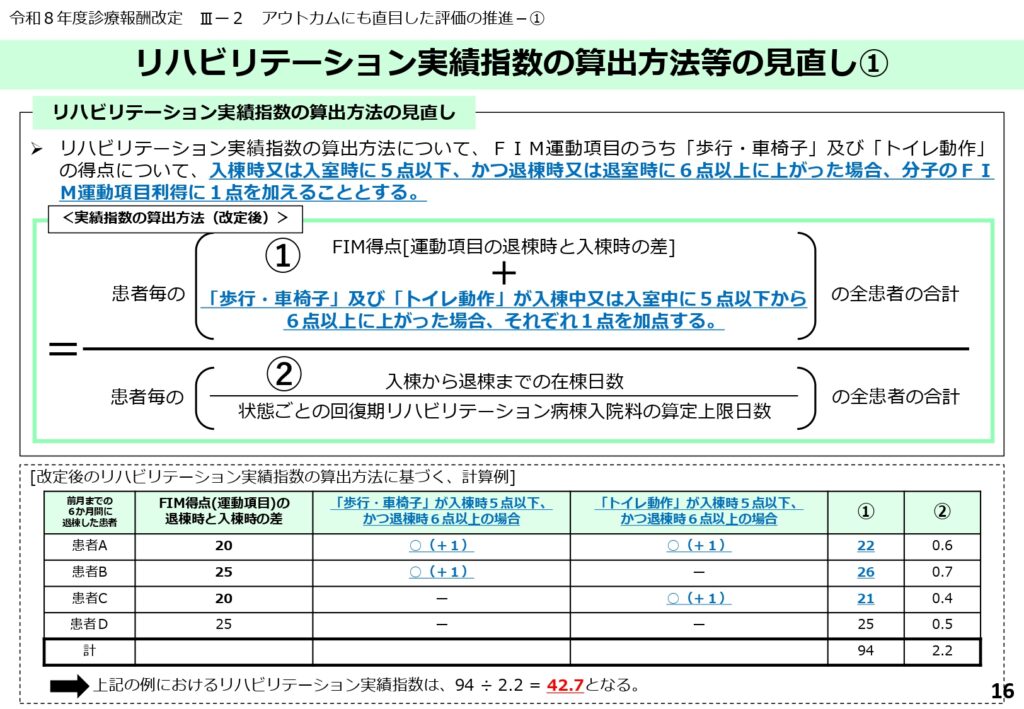
FIM運動項目の加点ルールと計算例
実績指数の計算において、特に歩行・車椅子やトイレ動作の得点が著しく低い患者に対して、一定の改善が見られた場合の加点ルールが設定されました。
これは、重症患者を受け入れている病院が不利にならないための救済措置であるとともに、微細な改善も見逃さずに評価するという、リハビリの現場感覚を反映したものです。
具体的な計算例も示されており、担当者にとっては必読の内容です。
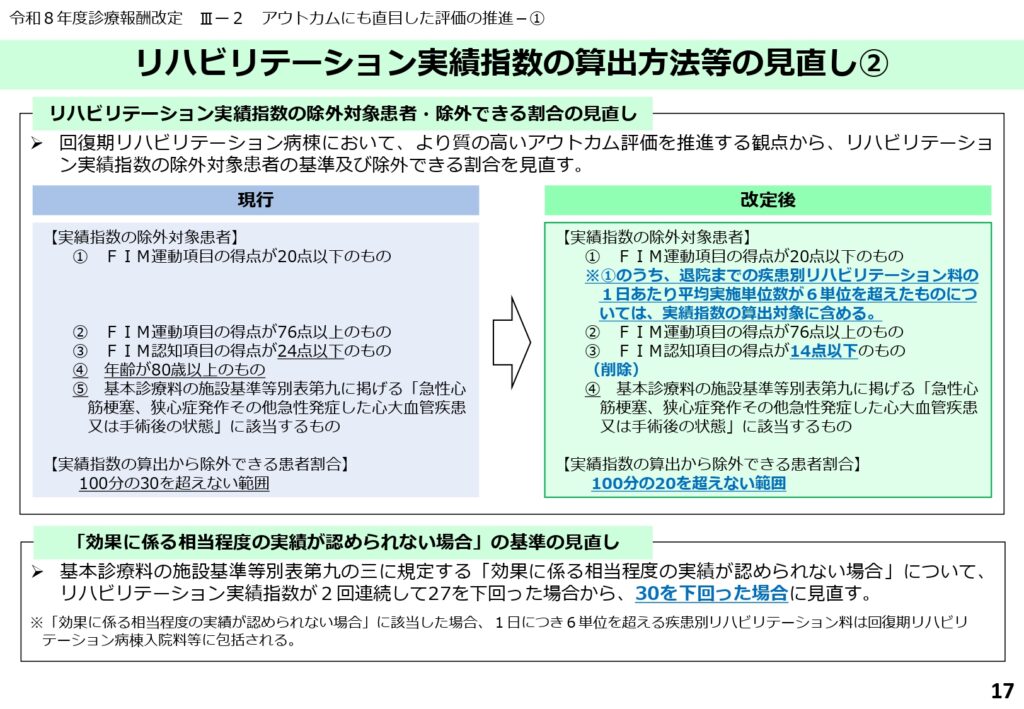
除外対象患者の縮小とFIM改善基準の厳格化
実績指数の算出から除外できる患者の範囲が、100分の30から100分の20へと縮小されました。また、FIMの改善が認められない場合の判定基準も厳格化されています。
これは、リハビリの効果が期待できない患者を長期間入院させることを抑制し、常に高い改善率を目指す姿勢を求めるものです。病院には、より精度の高いスクリーニングと、効果的な介入が求められるようになります。
重症患者の対象拡大と受入割合の見直し
回復期リハ病棟における「重症患者」の定義も変更されました。
FIM得点による判定だけでなく、高次脳機能障害や脊髄損傷と診断された患者も、特定の基準を満たせば重症としてカウントできるようになりました。
また、受入割合の基準も見直されており、医療依存度の高い患者を積極的に受け入れる病院を正当に評価する形となっています。

休日リハ提供の義務化と空白期間の解消
リハビリは24時間365日、絶え間なく行われるべきであるという理念のもと、休日リハビリテーションの提供体制が強化されました。
入院料1・2だけでなく、3・4においても土日祝日を含めたリハビリ提供が求められるようになります。これにより、週末にリハビリが止まることでADLが低下するという「リハビリの空白」を埋めることが期待されます。

高次脳機能障害者への社会復帰支援の強化
若年者にも多い高次脳機能障害を持つ患者への支援も、今回の改定の重要なポイントです。
高次脳機能障害者支援センターや、就労移行支援事業所との連携が施設基準に盛り込まれました。
入院期間中に、退院後の生活や就労を見据えた具体的な計画を作成し、多職種で共有することが求められます。これは、単なる身体機能の回復を超えた、「社会参加」を重視するリハビリテーションの真髄を評価するものです。

退院前訪問指導の適正評価と地域貢献要件
退院前訪問指導料が、これまでの包括評価から切り離され、出来高で算定できるようになりました。
また、地域支援事業への参加や口腔管理体制の整備、さらにはFIM測定の適正化など、病院が「地域の一員」として活動することを促す要件が追加されています。これらは、病院を閉鎖的な空間にしないための、制度的な仕掛けといえます。

ウェブサイトへの実績公開義務化と情報の透明性
情報の透明性を高めるため、リハビリ実績指数や退院後の在宅復帰率などのデータを、院内掲示だけでなくウェブサイトにも掲載することが義務付けられました。
これにより、患者やその家族が、どの病院が高い成果を上げているかを事前に確認できるようになります。病院側にとっては、数字に裏打ちされた実力を世に問う時代が到来したと言えるでしょう。

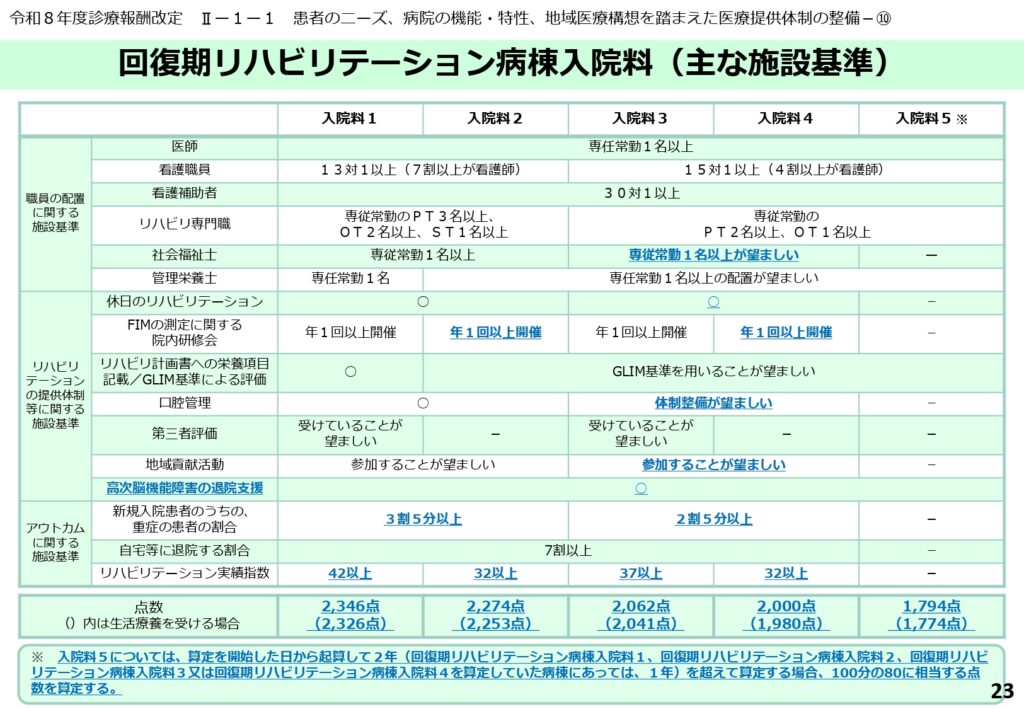
回復期リハ病棟の主要施設基準サマリー
回復期リハ病棟の各入院料における施設基準が、このスライドに集約されています。
医師、看護師、リハビリ専門職の配置基準から、実績指数、重症患者割合、そして新設された「リハビリ・栄養・口腔管理」の体制まで、各病院が自院の立ち位置を確認するための重要なチェックリストとなっています。
慢性期医療・障害者施設等の再定義
療養病棟における医療区分の再編と適正化
慢性期を担う療養病棟においても、抜本的な見直しが行われました。
特に医療区分の判定基準が再編され、感染症にかかる処置を他と併せて行っている場合や、非がん疾患に対する緩和ケアを行っている場合の評価が新設されました。
また、医療的ケア児の受け入れも高く評価されるようになり、療養病棟がより多様な医療ニーズに応える場所へと変貌しつつあります。

医療区分2・3の精緻化と処置内容の整理
医療区分の判定は、現場での実態をより正確に反映するように細分化されました。
静脈栄養や中心静脈栄養、さらには難病や脊髄損傷の状態にある患者に対して、どのような処置を行っているかを詳細に分類することで、医療資源投入量に応じた適切な報酬が支払われるようになります。

障害者施設等における廃用症候群の評価
障害者施設等における入院料も見直されました。
特に、主傷病名が廃用症候群である患者のうち、医療区分1または2に相当する患者について、新たな評価体系が導入されています。
脳卒中後の後遺症などを持つ患者が、不当に低い評価を受けないよう配慮されつつ、一方で重度の身体不自由児(者)以外の患者に対する評価の適正化も図られています。

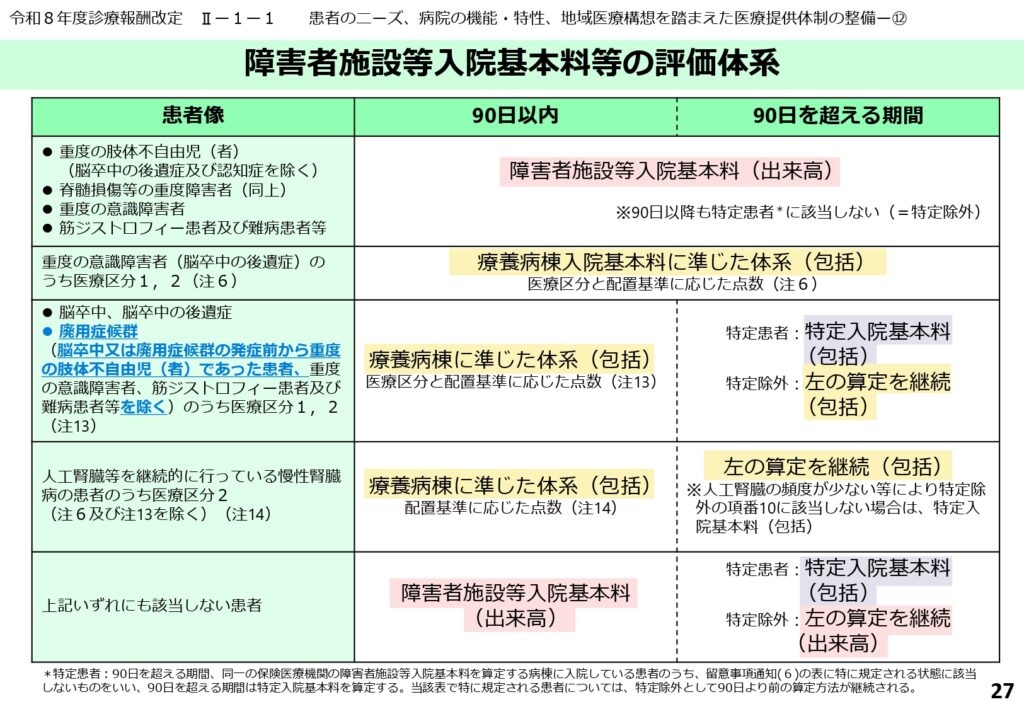
障害者施設等における期間別評価体系
障害者施設等における入院評価は、入院期間や患者の状態(医療区分、配置基準)によって複雑に構成されています。
90日を境に評価が変わる仕組みや、療養病棟に準じた体系への移行など、このスライドではその全体像が示されています。各施設は、自院の患者層に合わせた最適な算定パターンを検討する必要があります。
看護補助配置の強化と業務分担の推進
看護師の負担軽減と業務分担を推進するため、看護補助者に係る加算が見直されました。
新たな加算(ハ)が新設され、より柔軟な人員配置が可能となっています。看護補助者の適切な配置は、医療安全の向上だけでなく、スタッフの離職防止にもつながる重要な戦略的投資となります。

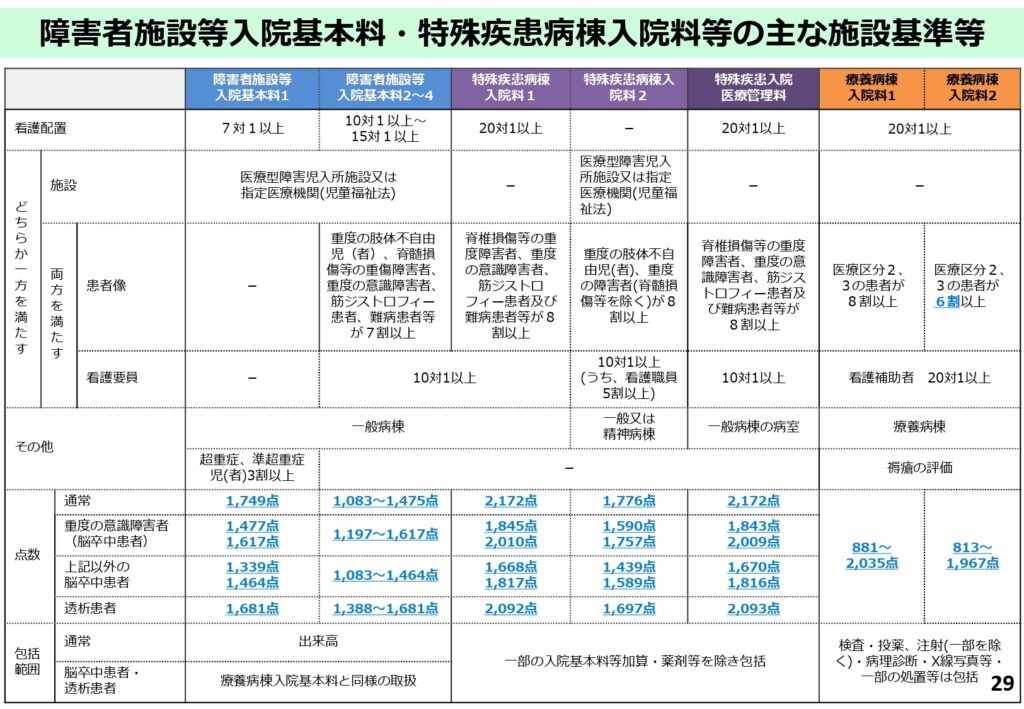
特殊疾患病棟等の施設基準サマリー
特殊なニーズに応える病棟の施設基準がこのスライドにまとめられています。
看護配置や看護補助者の割合、重度意識障害者の点数など、非常に専門性の高い内容となっていますが、これらの病棟を運営する法人にとっては、将来的な経営計画を立てる上での重要な指標となります。
医療の質と倫理:身体的拘束の最小化
身体的拘束最小化推進体制加算の新設
最後に、医療の倫理と質を問う重要な加算が新設されました。
「身体的拘束最小化推進体制加算(40点)」です。これは、組織的に身体的拘束をゼロに近づけるための高い取組を行う病院を評価するものです。
具体的には、最小化チームによる定期的な巡回や、拘束を行わずにケアを行うための用具の導入、さらには職員への教育などが求められます。この加算の新設は、日本の入院医療をより人道的なものへと変えていくための、強力なメッセージと言えます。

結び:明日から取り組むべき3つのアクション
今回の令和8年度診療報酬改定は、包括期・慢性期医療に携わるすべての人々に対し、「質の高い連携」と「透明性のある成果」を求めています。
この変化の荒波を乗り越えるために、以下の3つのステップから着手することをお勧めします。
1. 多職種連携体制の再構築:リハビリ・栄養・口腔の三位一体となった介入がすべての病棟で不可欠となります。まずは、それぞれの専門職が情報の壁を越えて、入院3日以内にどのように連携できるか、具体的なフローを検討してください。
2. データの可視化と公表の準備:実績指数や在宅復帰率などのデータは、もはや内部の管理指標ではなく、社会への「約束」です。ウェブサイトの改修を含め、自院の強みを数字で語る準備を始めてください。
3. 身体的拘束最小化へのコミットメント:加算の算定云々ではなく、患者の尊厳を守るという視点から、身体的拘束をゼロにするためのロードマップを作成してください。これは、スタッフの倫理観を高め、病院全体の質を向上させる最も確実な道です。
2040年という未来は、決して遠い先の話ではありません。
今回の改定を、自院の機能をアップデートし、地域から真に必要とされる存在へと進化するためのチャンスと捉え、第一歩を踏み出しましょう。

最後までお読みいただき、ありがとうございました!