急性期入院医療の主要な評価指標であるDPC/PDPS(診断群分類に基づく1日当たり包括払い制度)は、令和8年度診療報酬改定において、制度の根幹に関わる大きな変更が行われました。
今回の改定では、これまでの「平均在院日数」を主軸とした評価体系から、より臨床の実態を反映した「中央値」や「入院初期の資源投入量」を重視する方向へとシフトしています。これは、医療提供の効率化をより適正に評価し、漫然とした入院の長期化を是正することを目的としています。
本記事では、改定の前提となった詳細なデータ分析の結果から、医療機関別係数の算出ロジックの変更、さらには全診断群分類にわたる点数設定の見直しまで、厚生労働省の資料に基づき徹底的に解説します。
 Kota
Kota
35歳の医療コンサルタント。とんねるめがほん運営。
9年間医療事務として外来・入院を担当。
毎月約9億円を請求していました。
現在は“医業経営コンサルタント”として活躍中。
投資もそこそこに継続中。米国株を主軸としてETFや不動産も少々投資しています。
趣味は読書・ギター・ドライブ・ダーツ。DJもたまにやります。
Twitterはこちら
改定の背景:データから浮き彫りになった現行制度の課題
複雑性指数の算出ロジックにおける構造的課題
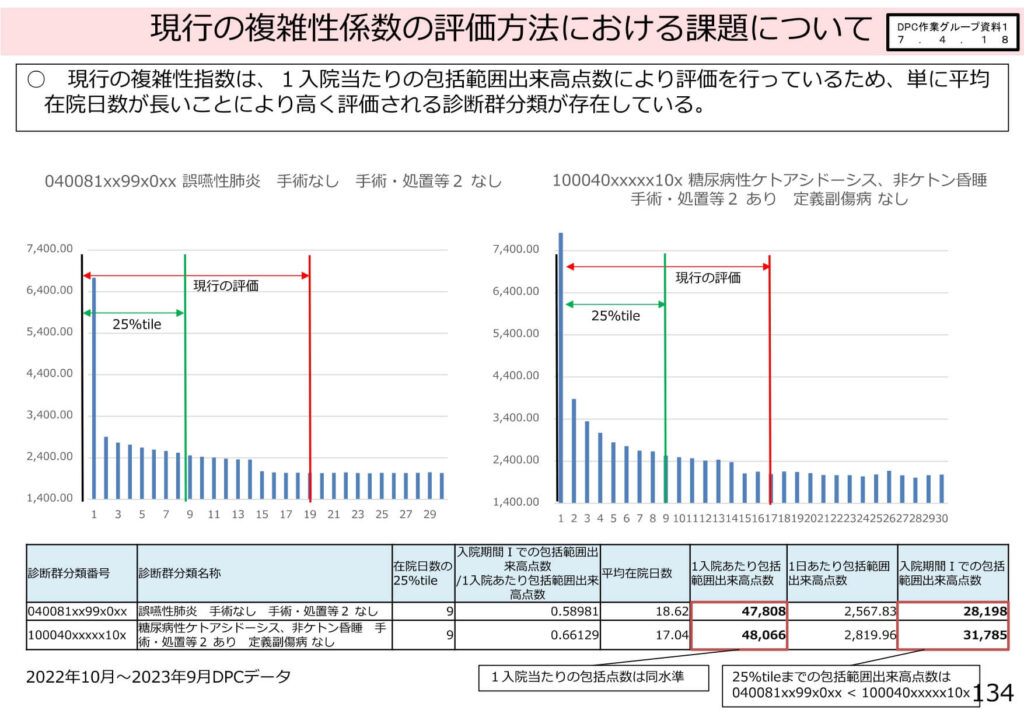
現行の「複雑性指数」は、1入院当たりの包括範囲出来高点数の平均値を用いて評価されてきました。
しかし、この手法では、単に平均在院日数が長い診断群分類ほど、出来高点数が積み上がるために指数が高く算出されるという性質がありました。
例えば、医療資源投入密度の高い「糖尿病性ケトアシドーシス(手術・処置あり)」と、比較的密度は低いが在院日数が長くなりがちな「誤嚥性肺炎」を比較すると、1入院当たりの総点数では同水準になってしまうケースが確認されています。
今回の改定では、この「期間の長さによる評価の歪み」を解消するため、入院初期の資源投入量に着目した新たな算出方法が導入されました。
平均値と中央値の乖離による評価の不適合
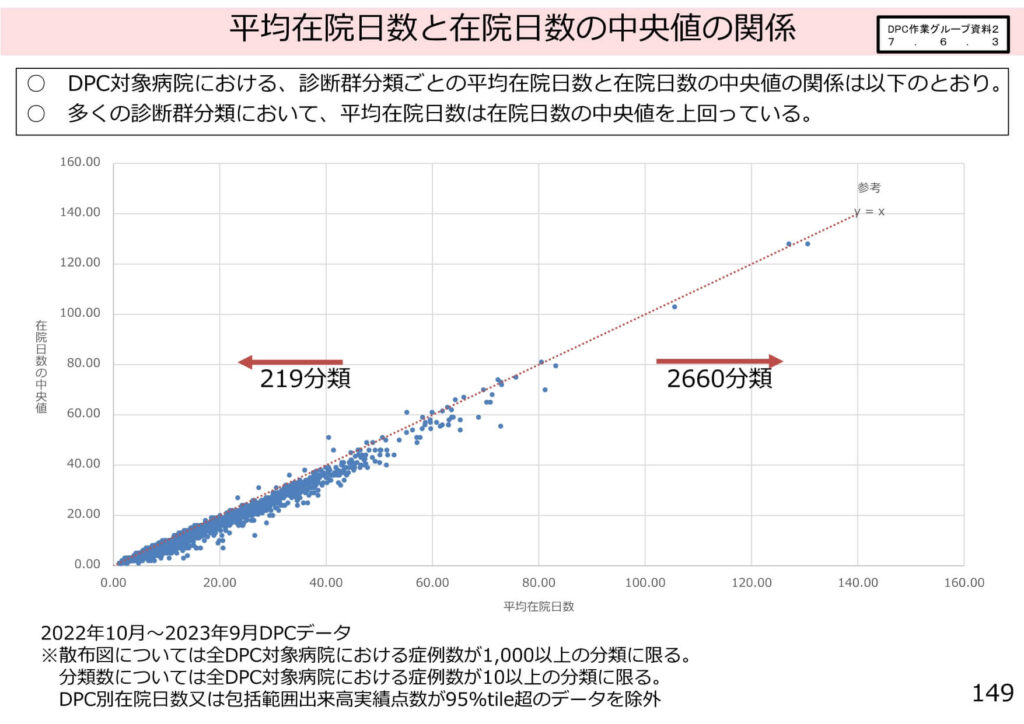
全DPC対象病院のデータを詳細に分析した結果、大多数の診断群分類において「平均在院日数が在院日数の中央値を大きく上回っている」という実態が明らかになりました。
具体的には、2,660もの分類において平均が中央値を上回っており、これは一部の極端な長期入院症例が平均値を押し上げ、包括点数の基準となる「入院期間Ⅱ」を実態よりも長く設定させていたことを示しています。
このデータの乖離は、効率的な診療を行っている医療機関が十分に評価されない要因となっていました。そのため、今回の改定では「平均」から「中央値」への基準変更が断行されることとなりました。
DPC/PDPSの普及状況と制度の基本概念
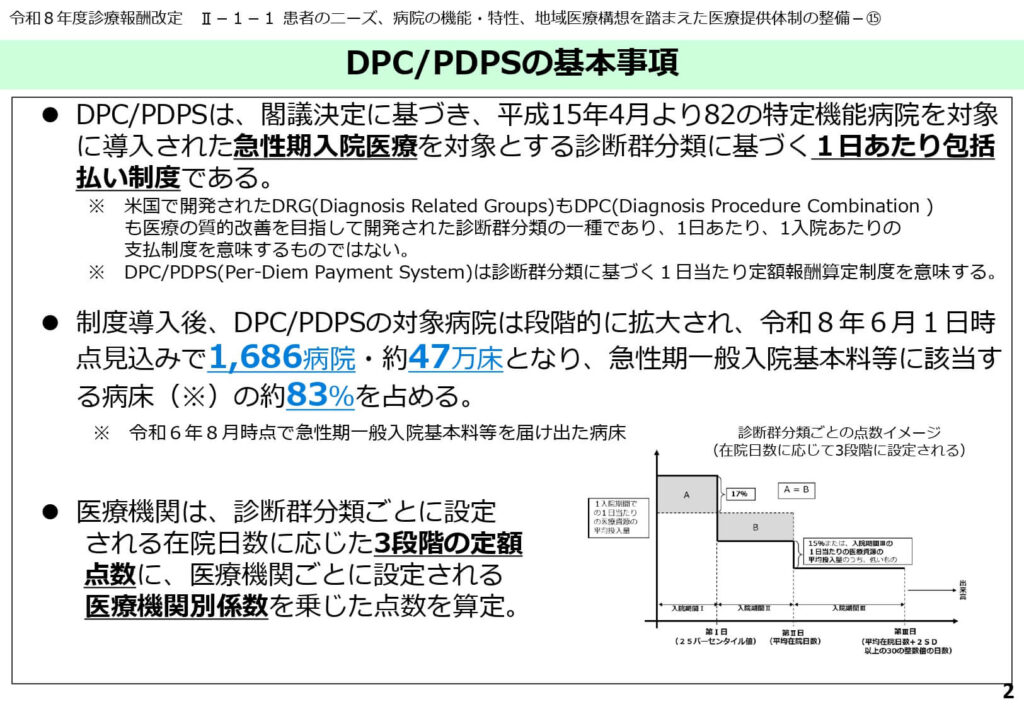
DPC/PDPSは、平成15年に82の特定機能病院を対象に導入されて以来、段階的に対象を拡大し、急性期医療の標準的な支払い方式として定着しました。
令和8年6月時点の見込みでは、対象病院数は1,686病院、病床数は約47万床に達し、日本の急性期一般入院料等に該当する病床の約83%を占めるに至っています。
この制度は、診断群分類ごとに設定された3段階の定額点数に対し、各医療機関の機能や地域的役割を反映した「医療機関別係数」を乗じて診療報酬を算定する仕組みです。今回の見直しは、日本の入院医療の大部分に影響を与える非常に広範なものとなります。
医療機関に求められる基準と算定の範囲
DPC制度への参加に求められる厳格な施設基準
DPC対象病院として認定され続けるためには、高度な診療体制と正確なデータ作成能力が求められます。
具体的には、急性期一般入院基本料(7対1または10対1)の届け出や、診療録管理体制加算の算定が必須要件となります。また、厚生労働省が実施する「退院患者調査」への適切な参加に加え、部位不明コード(詳細不明コード)の使用割合を10%未満に抑えることや、様式間の記載矛盾を1%未満に維持することなど、データの精度管理についても厳しい基準が設定されています。
適切なコーディングを検討する委員会を年4回以上開催することも義務付けられており、事務部門と臨床部門の緊密な連携が不可欠です。

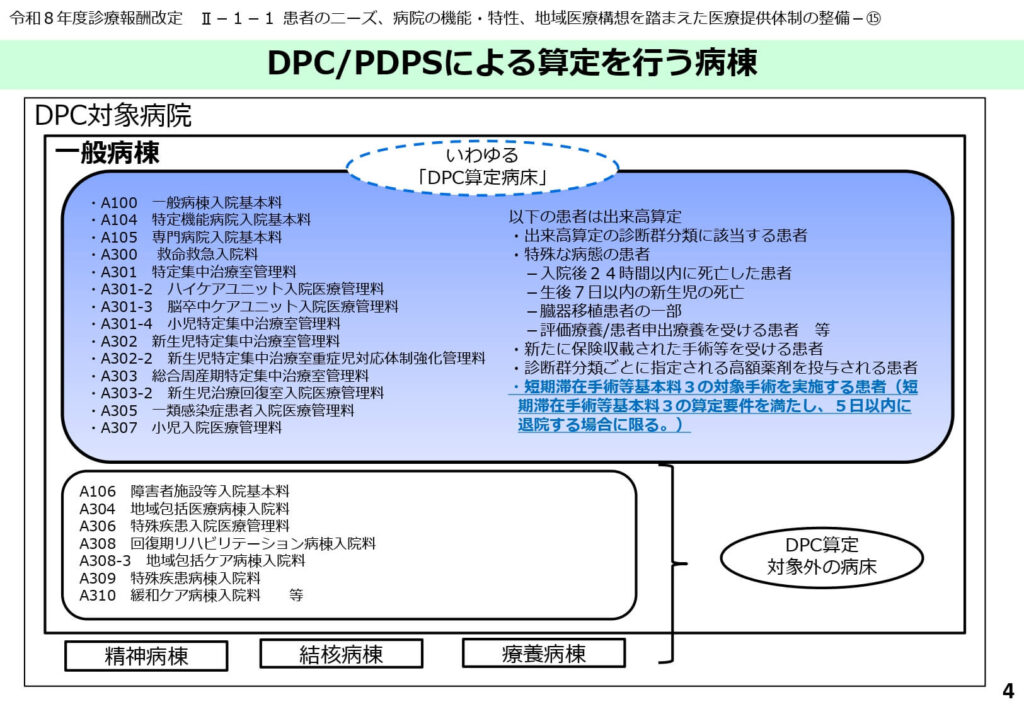
DPC制度の対象となる病棟と出来高算定の例外規定
DPC/PDPSは主に一般病棟の入院基本料を算定する病床に適用されますが、すべての患者が包括評価の対象となるわけではありません。
例えば、入院後24時間以内に死亡した症例や生後7日以内の新生児の死亡、さらには臓器移植手術が行われた患者などは、包括評価になじまない特殊なケースとして出来高算定の対象となります。
また、今回の改定では、短期滞在手術等基本料3の対象手術を目的とした予定入院において、5日以内に退院する場合の取扱いが明確化され、臨床現場での混乱を防ぐ措置が講じられています。
包括評価の設計思想とアウトライヤーへの対応
DPC制度の根底には、「臨床的に同質性が高く、医療資源投入量のバラつきが少ない患者群をまとめて評価する」という考え方があります。
平均的な症例に対しては定額の包括報酬を設定する一方で、合併症の併発などで著しく資源投入量が増大した「外れ値(=アウトライヤー)」については、出来高算定に切り替えることで、医療機関が不当な経済的損失を被らないよう設計されています。
この包括評価の点数水準は、膨大な出来高実績データに基づいて統計的に算出されており、常に医療実態との整合性を保つための検証が繰り返されています。

診断群分類の構成と報酬算定の仕組み
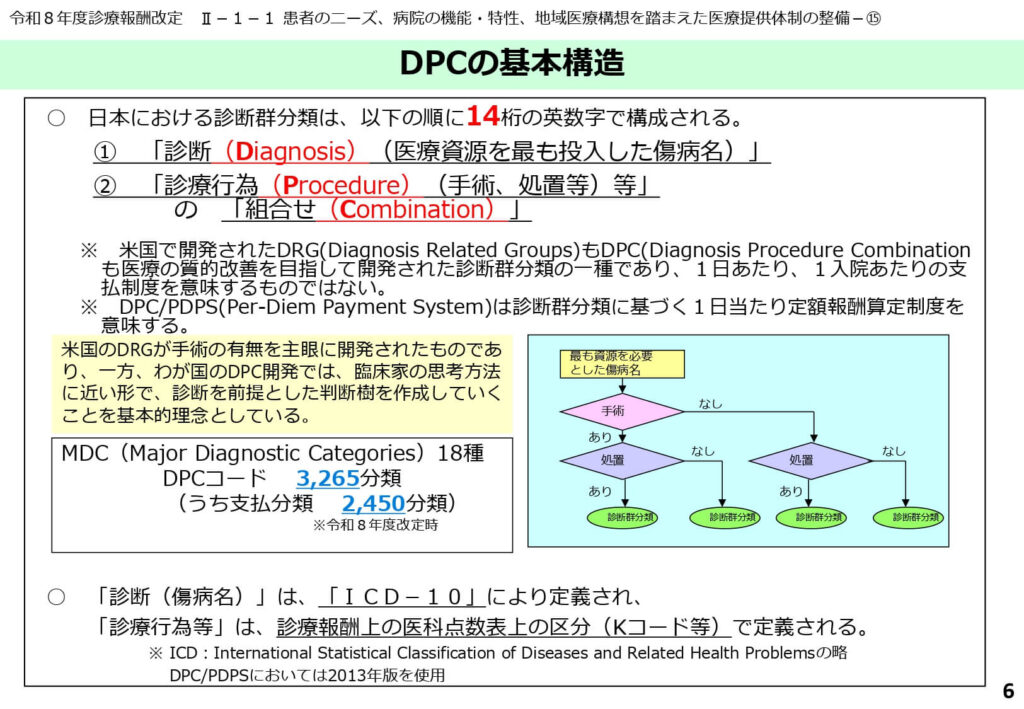
14桁の英数字による精緻な分類体系
日本の診断群分類は、診断(Diagnosis)と診療行為(Procedure)を組み合わせた14桁の英数字コードによって定義されます。
まず主要診断群(MDC)として18の大きな疾病カテゴリーに分類され、そこから具体的な傷病名、手術・処置の有無、さらには重症度や副傷病の有無を樹状図(ツリー構造)に沿って分岐させていきます。
令和8年度改定では、合計3,265の分類が設定され、そのうち2,450分類が支払い対象として定義されています。この細分化された分類により、患者一人ひとりの病態に即した公平な報酬設定が可能となっています。
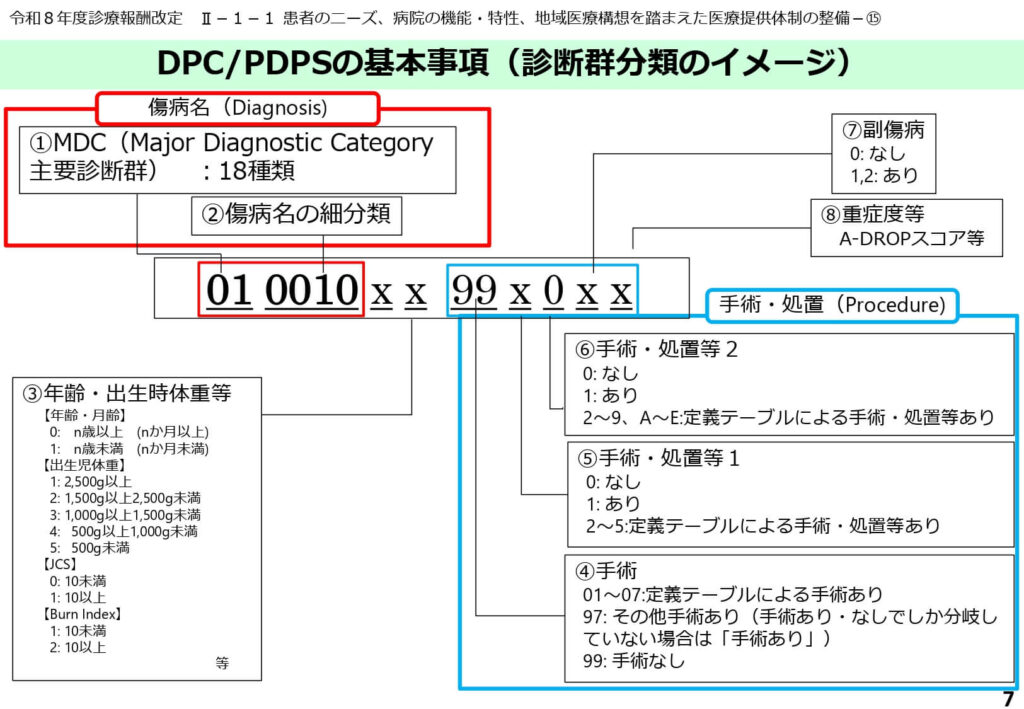
診断群分類コードを構成する多角的な要素
DPCコードの14桁には、診療の内容を決定づける膨大な情報が凝縮されています。
最初の6桁で医療資源を最も投入した傷病名を特定し、続く桁で年齢や出生時体重、さらには手術の術式や特定薬剤の使用状況を反映させます。特に手術については、主手術だけでなく、複数の処置を組み合わせた場合の分岐も細かく設定されています。
また、肺炎におけるA-DROPスコアのような重症度指標や、副傷病の有無による資源投入量の差も考慮されており、単なる傷病名による分類を超えた臨床的実態を反映しています。
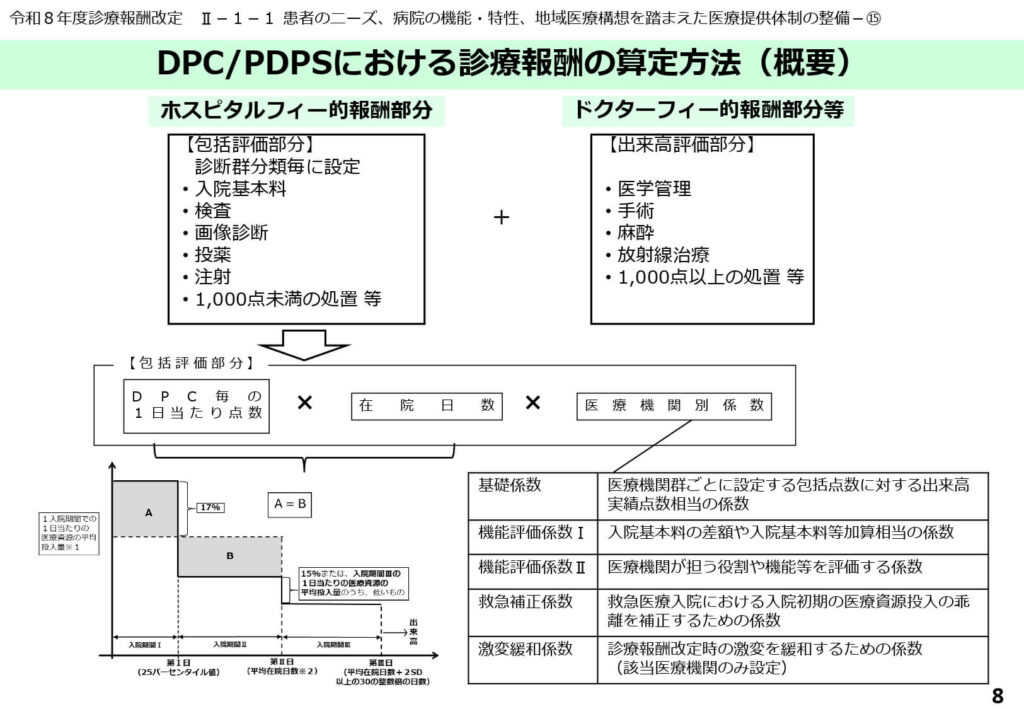
病院経費と医師技術の二階建て算定構造
DPC制度における診療報酬は、「ホスピタルフィー(包括評価部分)」と「ドクターフィー(出来高評価部分)」の合算によって構成されます。
包括部分には、入院基本料、検査、画像診断、投薬、注射、および1,000点未満の処置が含まれ、これらは効率的な病院運営を促すインセンティブとなります。
一方、手術、麻酔、放射線治療、および1,000点以上の高度な処置などは、医師の専門的技術を適切に評価するために出来高として残されています。この二階建て構造により、効率性の追求と高度医療の提供の両立を図っています。
1日当たり点数の設定と包括範囲の定義
入院期間に応じた3段階の定額報酬設定
DPCの1日当たり点数は、入院の初期段階ほど高く、長期化するほど低くなるよう3段階(期間Ⅰ・Ⅱ・Ⅲ)に設定されています。
期間Ⅰは入院初期の集中的な検査や治療を評価するもので、在院日数の25%タイル値が基準となります。期間Ⅱは平均的な在院日数をカバーし、期間Ⅲはそれを超えて長期化した症例に対する点数です。
今回の改定では、期間Ⅲの点数設定について、包括範囲の資源投入量のうち低い方の15%または期間Ⅲの平均投入量を用いることとされ、早期退院を促す仕組みがより強化されました。
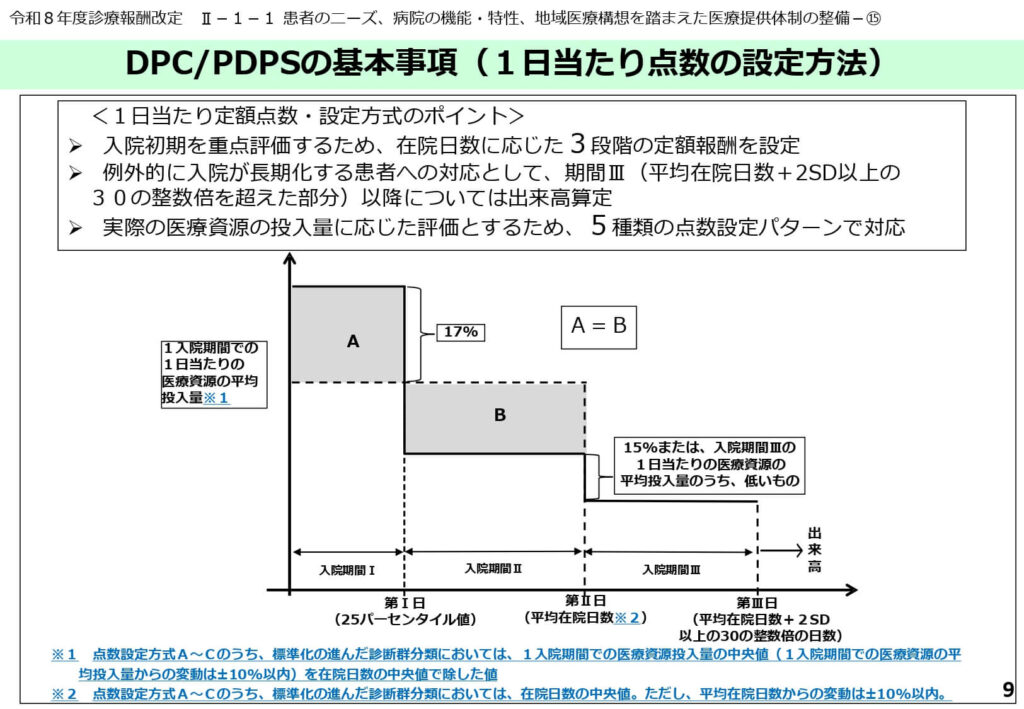
医療資源投入実態に基づく5つの点数設定方式
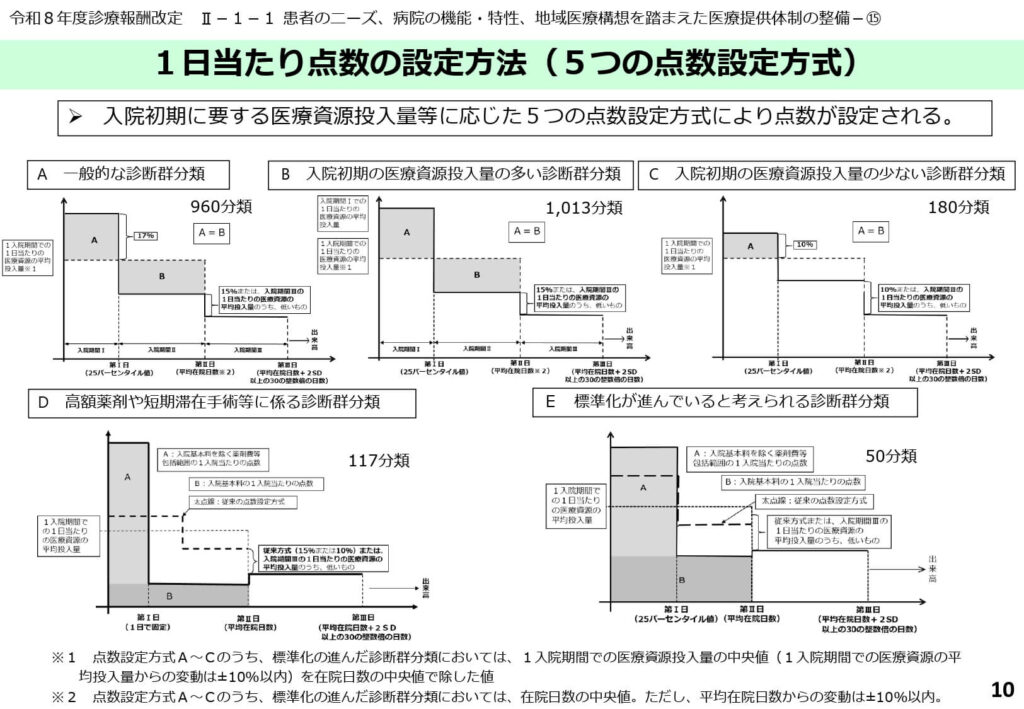
診断群分類の特性に応じて、点数設定のパターンはAからEまでの5つの方式に分かれています。
一般的な「パターンA」に対し、入院初期に極めて多くの資源を投入する「パターンB」や、逆に初期の投入が少ない「パターンC」などがあります。今回の改定で注目すべきは、標準化が進んでいると考えられる「パターンE」の分類が50分類設定されたことです。
これらのパターン分けは、1入院期間での資源投入量の中央値や平均値などの客観的なデータ分布に基づき、統計的な手法によって自動的に割り振られます。
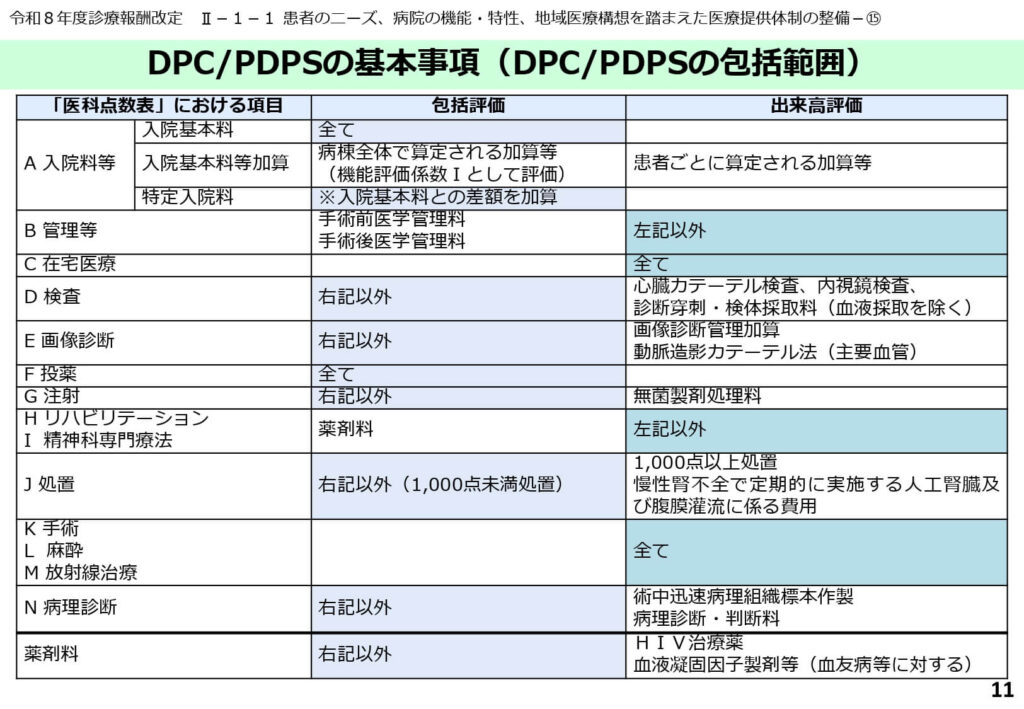
包括範囲に含まれる項目と出来高除外項目の詳細
DPCの包括範囲は広範ですが、医療技術の進歩や高額なコストを考慮して、一部の項目が出来高算定として除外されています。
具体的には、心臓カテーテル検査、内視鏡検査、診断穿刺、動脈造影カテーテル法などが出来高となります。また、リハビリテーション料や精神科専門療法、1,000点以上の処置(人工腎臓など)も包括には含まれません。
薬剤についても、HIV治療薬や血液凝固因子製剤などの非常に高価な薬剤は別途算定が可能となっており、病院経営における高額コストの発生リスクを低減させています。
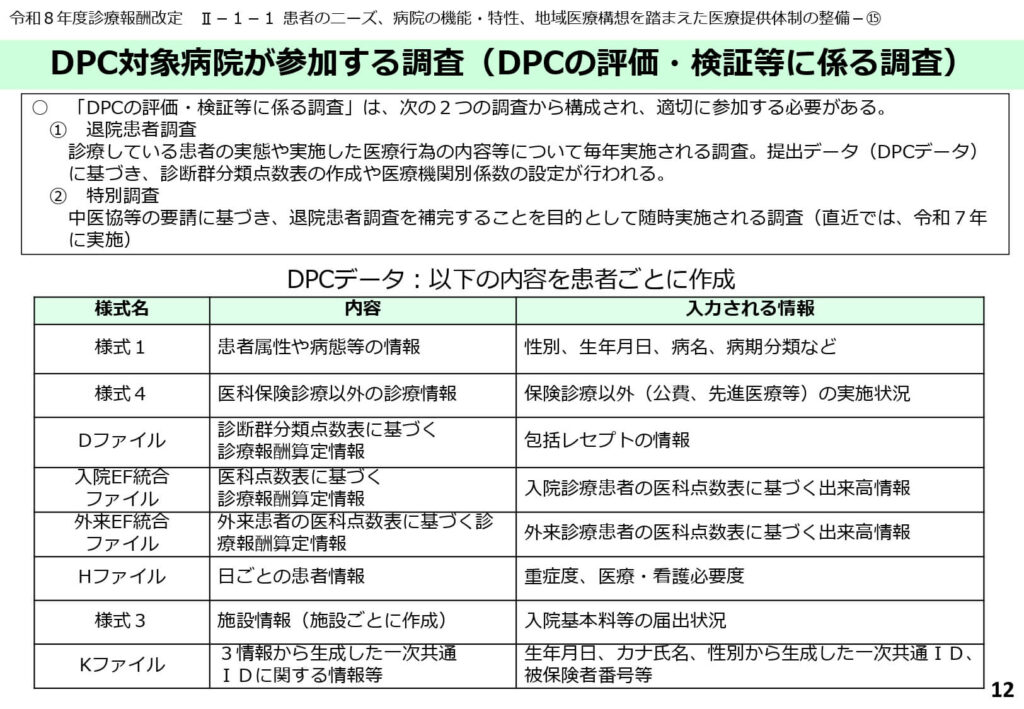
調査データの提出と算定対象外の取扱い
制度の質を担保するための各種調査データの作成
DPC制度の適切な運用と将来の改定に向けた分析のため、対象病院には多岐にわたるデータの提出が義務付けられています。
患者ごとの属性や病期情報を入力する「様式1」、医科点数表に基づく詳細な診療実績を記録する「EF統合ファイル」、重症度や看護必要度を記録する「Hファイル」など、正確なデータ作成が求められます。
これらの提出データは、次期改定における診断群分類の再編や点数設定の基礎資料として活用されるため、医療機関には単なる請求業務を超えた、精緻なデータマネジメント能力が求められています。
都道府県事業への参加と機能評価係数Ⅱの関連
「機能評価係数Ⅱ」の算出に不可欠な「定例報告」では、医療機関が地域の医療提供体制の中でどのような役割を果たしているかが問われます。
救急医療(救命救急センター等の指定)、災害医療(DMATの指定)、周産期医療、がん診療、新興感染症への対応など、都道府県が実施する事業への参加実績が評価の対象となります。
特に令和8年度以降は、第一種協定指定医療機関としての該当状況など、有事の際の対応力が体制評価指数に反映されることになり、地域の医療インフラとしての機能維持が係数に直結する仕組みとなっています。

新規保険収載技術の暫定的な出来高取扱い
診療報酬改定によって新たに保険導入された手術や処置については、DPCの包括点数を算出するための実績データが十分に蓄積されていません。
そのため、これらの新規技術を実施した患者については、包括評価を行わず、一定期間は出来高算定として取り扱われます。具体的には、骨切り術や内視鏡による各種の新規術式などがこれに該当します。
将来的に十分な症例データが集積された段階で、当該技術のコストを含めた新たな診断群分類が設定され、包括範囲に組み込まれるというサイクルを辿ります。

イノベーションを阻害しないための高額薬剤判定
医療技術の革新に伴い登場する高額薬剤については、DPCの定額報酬枠内ではそのコストを賄いきれない場合があります。
これを是正するため、「高額薬剤判定」という制度が運用されています。新たに承認された薬剤のうち、1入院当たりの薬剤費が当該診断群分類の平均的な資源投入量に対して一定の割合(84%タイル値等)を超える場合に、包括評価の対象外として指定されます。
高額であっても有効性の高い新薬の使用が、病院経営上の理由によって阻害されないよう配慮されています。

医療機関別係数の見直しと評価の精緻化
基礎係数の設定と病院グループの細分化
医療機関別係数の基盤となる「基礎係数」は、病院の機能や役割に応じて3つのグループ(大学病院本院群、DPC特定病院群、DPC標準病院群)ごとに設定されます。
今回の改定では、大学病院本院群において、教育や研究機能を適切に果たすための医師研修実績や診療密度の要件が明格化されました。
また、DPC標準病院群についても、救急搬送の受け入れ実績などに応じて「標準病院群1」と「標準病院群2」に細分化され、それぞれのグループの実績に見合った係数が割り振られることになりました。

令和8年度改定における見直しの全体像
今回の改定における見直しのポイントは、評価指標の「密度」と「客観性」の向上に集約されます。
主な柱は、①救急実績に基づく基礎係数の区別、②複雑性指数の評価手法を「1入院当たり」から「入院初期の25%タイル値」へ変更、③地域医療指数の定量評価における疾病領域の整理、④診断群分類点数表の入院期間Ⅱを「中央値」へ修正する、の4点です。
これらはすべて、これまでの制度が抱えていた長期入院を優遇しかねない構造を是正し、質の高い急性期医療を正当に評価するための措置です。

各種指数の算出手法の刷新と激変緩和措置
機能評価係数Ⅱに含まれる各種指数についても、算出ロジックの修正が行われました。
特に複雑性係数は、入院期間の長さによる影響を排除するため、入院初期の資源投入量に基づき算出されるようになりました。
また、地域医療係数の定量評価では、がん、脳卒中、心筋梗塞、周産期の4領域における実績が、より直接的に係数に反映されるよう整理されています。制度の大きな変更に伴い、医療機関の収益が急激に変動することを防ぐため、変動幅を2%以内に抑える激変緩和係数も1年間に限り設定されます。

救急搬送実績を重視した基礎係数の要件
DPC標準病院群における基礎係数の区分では、地域の救急医療への貢献度が最重視されます。
具体的には、救急車等による入院数が年間700人以上、または年間400人以上かつ二次医療圏で最多の受け入れ実績を持つなどの条件を満たす医療機関が「DPC標準病院群1」として評価されます。
判定には、令和6年10月から令和7年9月までの最新のDPCデータが活用されます。この区分導入により、救急を断らずに受け入れる体制を持つ病院に対し、より手厚い財政的裏付けがなされることになります。

機能評価係数Ⅱの詳細:実態に即した評価指標
複雑性指数の算出手法:入院初期への着目
複雑性指数の算出方法は、今回の改定で最も劇的な変化を遂げました。
これまでは入院全体の出来高点数を用いていましたが、改定後は「在院日数の25%タイル値までの平均包括範囲出来高点数」を分母・分子とする方式に変更されました。
これにより、入院後ごく早期にどれだけ密度の高い医療を提供したかが係数に直結することになります。これは、早期診断・早期治療を行い、合併症を防いで効率的に退院へと導く急性期医療の本質的な機能を評価しようとするものです。

地域医療係数における疾病領域別の定量評価
地域医療係数の定量評価指標は、医療機関が特定の重要疾患に対してどれだけの実績を上げているかを数値化するものです。
小児および周産期については他の領域と切り分けて評価を上乗せする仕組みが導入され、成人領域では、がん、脳卒中、心筋梗塞の3領域における実績が、それぞれの領域ごとの重要度(重み付け)を考慮して係数に反映されます。
病院が得意とする領域や地域のニーズに応じている実績が、より多角的に評価されるようになります。
効率性指数と複雑性指数の算定基準
効率性指数は、自院の患者構成が全国平均と同じであったと仮定した場合の平均在院日数を、全DPC病院の平均と比較して算出されます。
一方、複雑性指数は前述の通り、入院初期の資源投入の密度を評価します。これらの指数を算出する際、データの安定性を担保するため、年間12症例(月平均1症例)以上の実績がある診断群分類のみを対象とする制限が設けられています。
これは、少数の極端な症例データによって係数が不当に変動することを防ぐための統計的な措置です。

カバー率指数と救急補正係数のロジック
カバー率指数は、病院がどれだけ幅広い疾患(診断群分類)に対応しているかを示す指標で、支払対象の全分類を対象に算出されます。
多機能を備えた総合病院ほど高く算出される傾向にあります。一方、救急補正係数は、救急医療管理加算等の施設基準を取得している病院を対象とし、入院後2日目までの包括点数と実際の出来高実績との乖離を補正するものです。
入院初期に突発的な資源投入が必要となる救急患者の受け入れに伴うコスト負担が軽減されます。

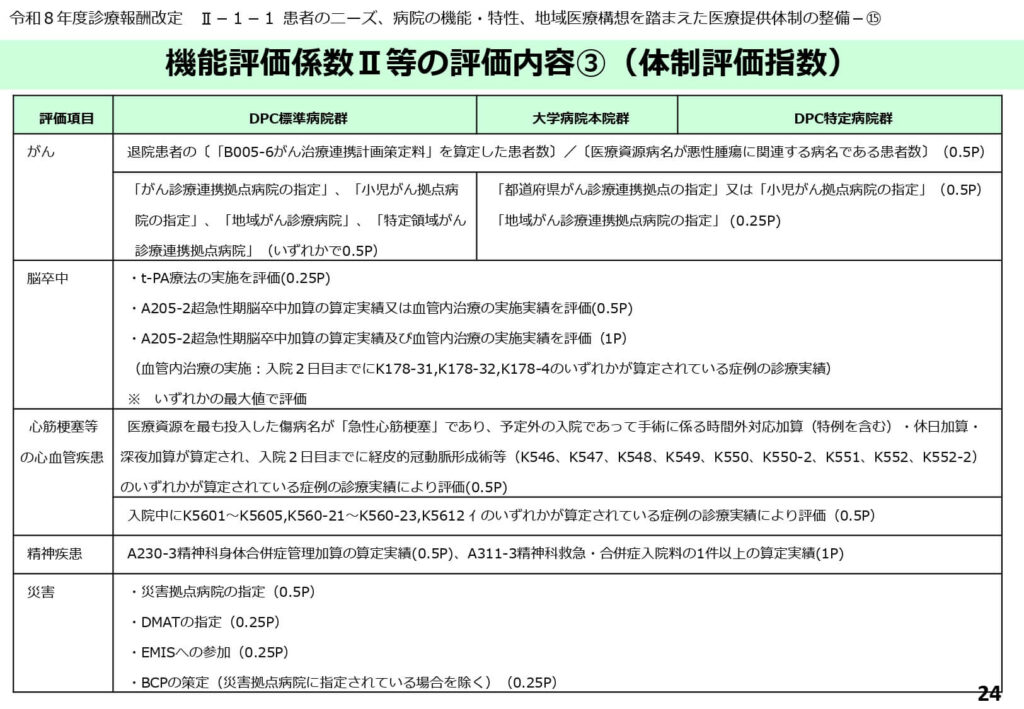
体制評価指数における主要疾病の評価項目
体制評価指数は、地域の医療インフラとしての整備状況を多項目で点数化するものです。
がん領域では拠点病院の指定状況やがん治療連携計画の策定実績、脳卒中領域ではt-PA療法の実施や超急性期脳卒中加算の実績、心筋梗塞領域では経皮的冠動脈形成術の実績などが0.25Pから1Pの範囲で評価されます。
また、精神疾患への対応(精神科身体合併症管理加算等)や、災害拠点病院としてのBCP策定状況なども評価項目に含まれており、非常に多面的な病院機能が問われます。
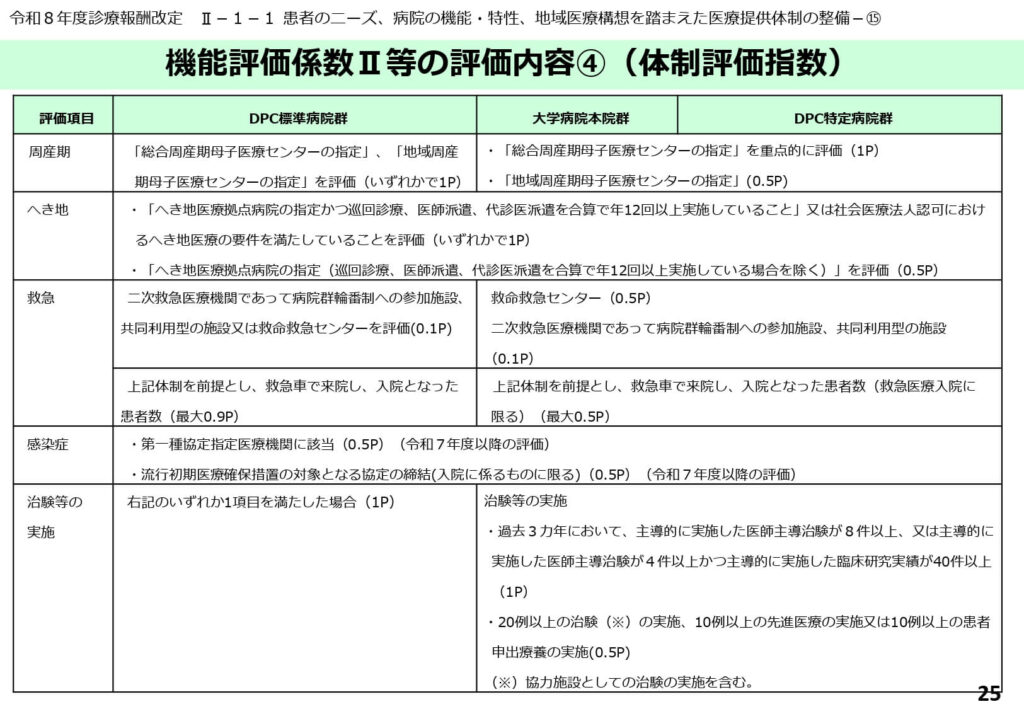
周産期、へき地、感染症対策の体制評価
周産期医療については総合周産期母子医療センターの指定状況などが重点的に評価され、へき地医療については巡回診療や医師派遣の年間実施回数が評価のポイントとなります。
救急医療については、救急搬送による入院患者数に加え、二次救急医療機関としての役割分担状況も考慮されます。
特に令和7年度以降は、感染症法に基づく「第一種協定指定医療機関」への該当状況が新たに評価項目に加わる予定であり、公衆衛生上の危機管理能力も病院評価の重要な一部となります。
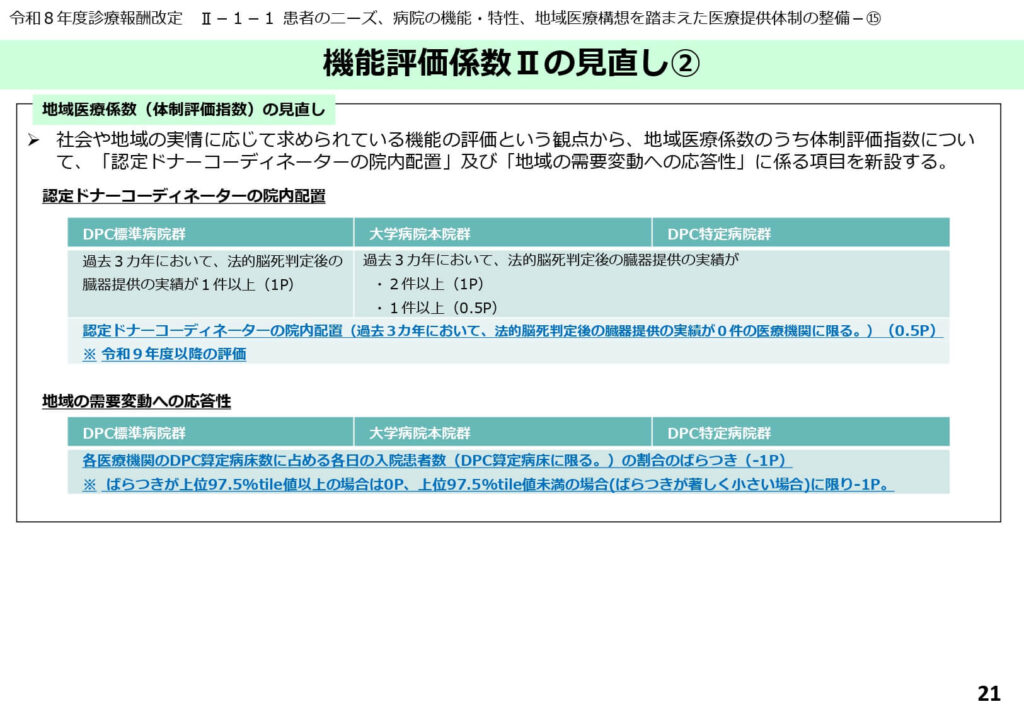
臓器提供実績と地域需要への応答性
体制評価指数の項目には、臓器提供の実績や認定ドナーコーディネーターの院内配置状況も含まれます。
また、今回新たに「地域の需要変動への応答性」という指標が導入されました。これは、自院のDPC算定病床数に対する入院患者数のばらつきを評価するもので、地域の患者ニーズに合わせて柔軟に病床を稼働させている病院を評価する仕組みです。
医療の質の公開状況やDPCデータの適切な提出状況など、組織としての透明性も評価対象となります。

診断群分類点数表の修正とデータの精緻化
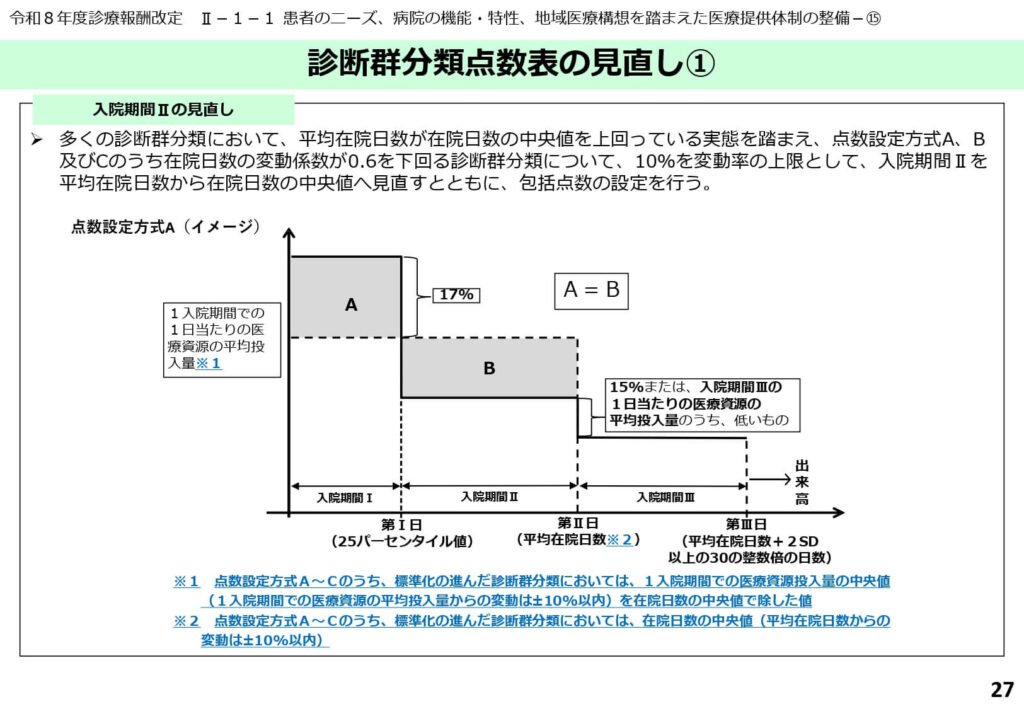
入院期間Ⅱの基準値を「平均」から「中央値」へ変更
今回の診断群分類点数表の見直しにおいて、最大の変更点は入院期間Ⅱの基準値を「中央値」へと切り替えたことです。
背景資料で示された通り、従来の平均値は長期入院症例の影響を受けやすく、実態よりも期間が長めに設定されていました。改定後は、標準化が進んでいる(変動係数が0.6未満)分類を中心に、10%の変動率制限を設けつつ、中央値を基準としたよりタイトな包括点数が設定されます。
今後は適切なタイミングでの退院支援を行っている病院が相対的に高く評価されるようになります。
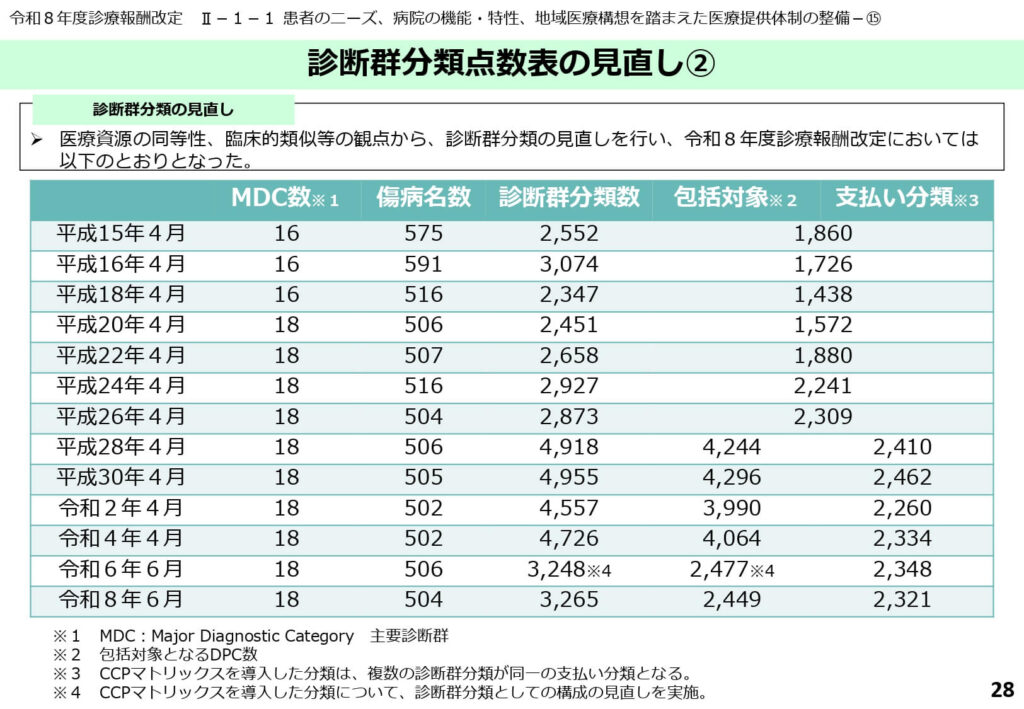
診断群分類の整理統合と支払い分類数の推移
DPC制度開始以来、医療技術の進歩に合わせて診断群分類は細分化され続けてきました。平成15年の制度開始時には1,860だった支払い分類数は、令和8年度改定では2,321にまで増加しています。
傷病名数(MDC下の分類)自体は504に集約・整理されましたが、手術の有無や副傷病の組み合わせによる分岐が増えたため、制度全体の精緻化が進んでいます。
特にCCPマトリックス(合併症等の重症度に応じた分類)の導入により、患者の重症度をより正確に反映した点数算定が可能になっています。
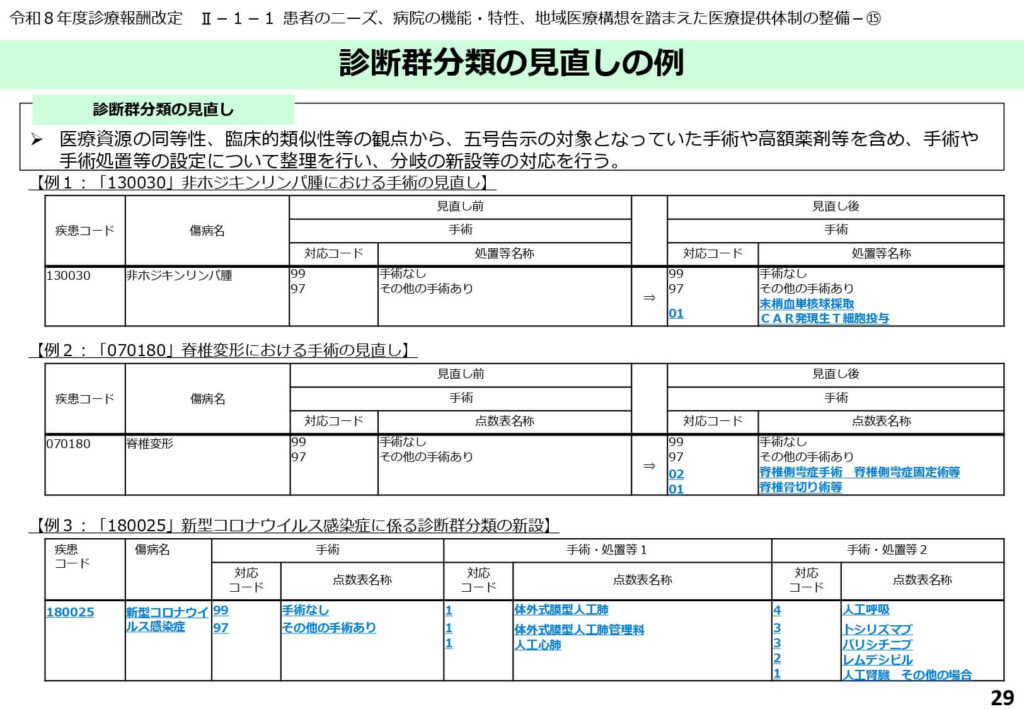
高度な新規技術に対応した分類の具体例
具体的な分類の見直し例として、非ホジキンリンパ腫におけるCAR-T療法(末梢血単核球採取)の独立した分岐設定や、脊椎変形における複雑な骨切り術の評価の適正化などが挙げられます。
これまで「その他の手術あり」として一括りにされていたものが、特定の高度技術の使用を条件として独立した高い点数が設定されることで、イノベーションの適切な評価が図られています。
また、新型コロナウイルス感染症についても、人工呼吸器や人工心肺(ECMO)の使用状況に応じたきめ細かな分類の再編が行われました。
移行期の取扱いと退院患者調査の見直し
施行日を跨ぐ入院患者に対する算定ルール
令和8年6月1日の改定施行日を跨いで入院している患者については、経過措置に基づいた算定が行われます。
5月31日分までは旧点数で、6月1日分からは新点数で算定しますが、包括評価の原則である「算定の起算日は入院日とする」というルールは維持されます。
入院途中で診断群分類が変更になった場合の差額調整や、出来高から包括(またはその逆)へ切り替わる際の事務処理など、医事会計システム上での複雑な対応が求められます。システム担当者や医事課スタッフは、これらの移行規定を正確に把握しておく必要があります。

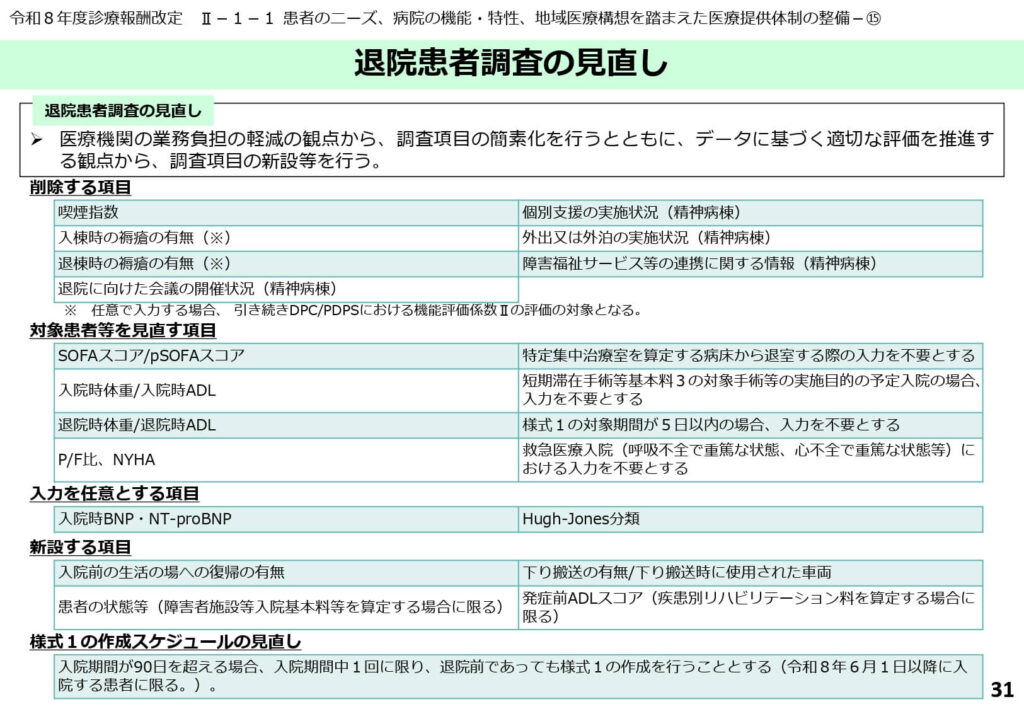
退院患者調査項目の整理:事務負担軽減と評価の強化
データの質を維持しつつ病院の事務負担を軽減するため、退院患者調査項目が一部簡素化されました。
喫煙指数や入院時褥瘡の有無、SOFAスコアなどの項目が削除、または入力対象者の限定が行われました。一方で、地域包括ケアシステムにおける病院の役割を可視化するため、「入院前の生活の場への復帰の有無」や、リハビリ実績を評価するための「発症前ADLスコア」などが新設されています。
データ入力の効率化を図りつつも、真に必要な情報を確実に収集する方向性が示されています。
結び:客観的なデータに基づく病院運営の重要性
令和8年度のDPC/PDPS改定は、平均値から中央値への基準変更や、入院初期の資源投入密度へのフォーカスなど、医療機関に対し「より密度の高い治療を、より効率的に提供すること」を強く求める内容となりました。
データの精度管理は単なる事務作業ではなく、病院の機能評価係数、ひいては経営収益に直結する戦略的な重要事項となっています。
医療機関においては、提出するデータの妥当性を自ら検証し、臨床実態に基づいた適切な運用体制を再構築することが、これからの急性期医療を支える鍵となります。

最後までお読みいただき、ありがとうございました!