令和8年度の診療報酬改定において、在宅医療分野は急増する高齢者の医療ニーズに応えるため、提供体制の柔軟な再編と評価の適正化という大きな転換点を迎えました。
その背景には、制度が求める高いハードルと、現場のマンパワー不足という埋めがたいギャップが存在しています。
今回の改定は、客観的なデータに基づき、重症患者や質の高い連携を行っている施設を重点的に評価する体系へと舵を切っています。
本記事では、改定前に整理された課題・背景を踏まえて、改定資料の全スライドを読み解き、改定の意図と実務的対応を詳解します。
 Kota
Kota
35歳の医療コンサルタント。とんねるめがほん運営。
9年間医療事務として外来・入院を担当。
毎月約9億円を請求していました。
現在は“医業経営コンサルタント”として活躍中。
投資もそこそこに継続中。米国株を主軸としてETFや不動産も少々投資しています。
趣味は読書・ギター・ドライブ・ダーツ。DJもたまにやります。
Twitterはこちら
背景:在宅医療の提供体制を阻む壁と現実的な課題
在宅療養支援診療所の届出を阻む「24時間体制」の壁
在宅医療の中核を担う在宅療養支援診療所(在支診)および在宅療養支援病院(在支病)の届出状況を調査したデータでは、多くの施設が施設基準の維持に苦慮している実態が明らかになりました。
届出を行わない最大の理由として、診療所の84.0%が「24時間連絡を受ける体制の確保」または「24時間の往診体制」の困難さを挙げています。
また、病院においては「許可病床数200床未満または半径4km以内に診療所が存在しないこと」という地理的・規模的制約が72.7%に達しており、制度上の要件が地域のインフラ実態と乖離していることが示唆されました。
今回の改定では、こうした「届出を阻む壁」を解消するための柔軟な代行要件が盛り込まれています。

へき地診療所における常勤医師確保の困難さ
へき地における在宅医療の提供状況を調査した資料によれば、訪問診療を実施しているへき地診療所352施設のうち、在宅時医学総合管理料等の届出を行っているのは約6割の214施設にとどまっています。
届出を行っていない施設の中には、訪問診療自体は実施しているものの、常勤医師の勤務要件を満たせないために算定を断念している診療所が72施設存在することが判明しました。
地域医療の最後の砦であるへき地において、医師の働き方の多様化やマンパワー不足に対応するため、常勤要件の緩和が喫緊の課題となっていました。

在宅医療提供体制の構築と評価の再編
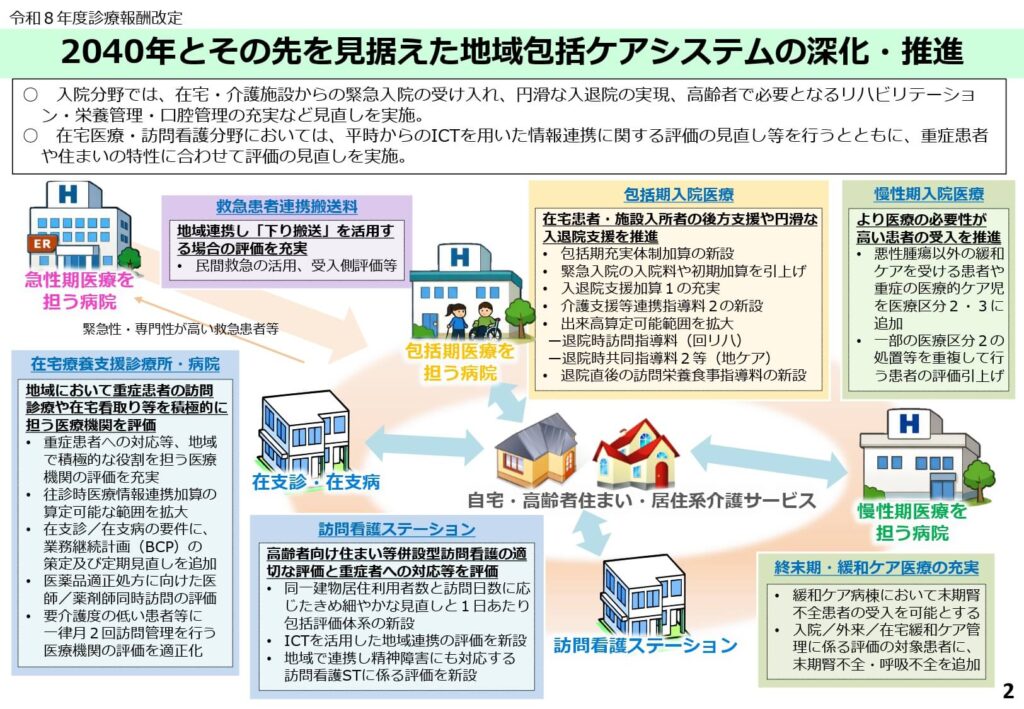
地域包括ケアシステムの深化と推進の全体像
2040年とその先を見据えた地域包括ケアシステムの推進において、入院分野から在宅・訪問看護分野への円滑な移行と連携が重要なテーマとして設定されました。
急性期医療を担う病院から包括期医療を担う病院、そして自宅や高齢者住まいへと、切れ目のない医療の提供フローを構築することが強く求められています。
また、重症患者への対応や、ICTを活用した平時からの情報連携に対する評価が見直されました。
住まいの特性に合わせたきめ細やかな在宅医療の提供が、制度全体を通して推進されています。
質の高い在宅医療の推進に係る全体像
在宅医療提供体制の構築に向けて、在宅医療充実体制加算の新設や往診時医療情報連携加算の見直しなど、多角的な制度改定が実施されました。
特に、24時間体制の確保が難しい医療機関に対する配慮として、第三者(株式会社等)の利用による代行要件の明確化や、連携型機能強化型の細分化が行われています。
さらに、患者の状態に応じた適切な医療を提供するため、重症患者割合の要件化や、医師と薬剤師の同時訪問に対する新たな評価枠が追加されました。
限られた医療資源を有効活用し、地域のネットワーク全体で在宅医療を支える方向性が明確に示されています。

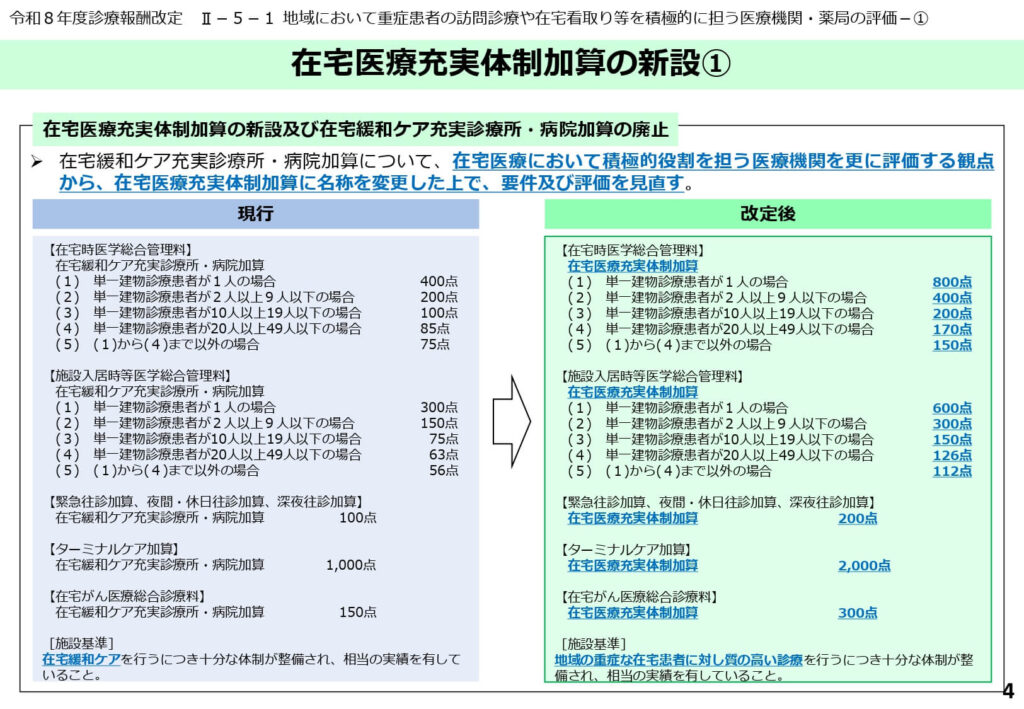
在宅医療充実体制加算の新設による評価の移行
従来の在宅緩和ケア充実診療所・病院加算が廃止され、在宅医療において積極的役割を担う医療機関をより適切に評価する観点から「在宅医療充実体制加算」へと名称および要件が刷新されました。
単一建物診療患者の人数に応じた評価体系が再編され、1人の場合は800点、2〜9人の場合は400点など、患者の集積度に応じた適正な点数配分が図られています。
さらに、ターミナルケア加算は2,000点と高く設定され、地域における重症な在宅患者に対する質の高い診療体制が強力に後押しされる仕組みとなりました。
在宅医療の最前線を担う施設にとって、この新加算の取得は経営上極めて重要な目標となります。
在宅医療充実体制加算に求められる厳格な施設基準
地域の重症な在宅患者に対し、質の高い診療を持続的に行うための具体的な施設基準が新設されました。
充実した人員体制として、常勤換算で医師が3名以上、かつ常勤医師が2名以上配置されていることが絶対条件として求められます。
加えて、過去1年間での緊急往診や看取りの実績がそれぞれ30件以上であること、当該医療機関が提供する在宅医療のうち重症患者が2割以上を占めることなど、極めて高い実績が要件化されています。
これらの基準を満たすためには、地域内での連携強化と、重症患者の積極的な受け入れ体制の構築が不可欠です。

往診時医療情報連携加算の対象拡大
地域における24時間の在宅医療提供体制を「面」として支える取り組みを推進する観点から、被支援側の医療機関に求められる要件が緩和されました。
従来は機能強化型の在宅療養支援診療所・病院のみが対象でしたが、改定後は機能強化型以外の医療機関であっても特定の条件下で算定が可能となります。
計画的な医学管理の下に定期的な訪問診療を行っている患者に対して往診を行った場合、200点を所定点数に加算することができます。
この見直しにより、地域の幅広い医療機関間での連携が活性化し、当番医の負担分散につながることが期待されます。

連携型機能強化型在宅療養支援診療所の細分化
連携型機能強化型在宅療養支援診療所において、平時から訪問診療を行っている医師により、時間外の往診体制を自前で確保している施設と、そうでない施設の評価が明確に分けられました。
具体的には、普段から訪問診療を行っている医師が、診療録を閲覧できる環境下で連続する24時間の往診体制を月に4回以上確保していることが新たな基準として追加されています。
これにより、患者と面識のある主治医層による継続的かつ安全な時間外対応が促される構造となりました。
外部委託に頼りきりにならない、本質的なかかりつけ医機能の強化が意図されています。

第三者による連絡体制・往診体制の代行の明確化
安心・安全な医療提供体制を確保するため、第三者(株式会社等)のコールセンター等利用して24時間連絡体制および往診体制を確保する場合の要件が明確化されました。
患者や家族に対して事前にコールセンター等が対応する旨を説明し、同意を得た上で、担当者へ速やかに直接連絡がとれる体制を構築することが求められます。
また、やむを得ない事由により事前の説明なしに往診医が対応する場合でも、事前に担当常勤医師等との間で診療方針が共有されていなければならないと規定されました。
外部リソースの活用を認めつつも、医療の質の担保と責任の所在を厳格に問う内容となっています。

業務継続計画の策定要件化と看取り等報告要件の削除
災害時等においても在宅患者への診療体制を確実に維持するため、業務継続計画(BCP)の策定および定期的な見直しを行うことが新たに施設基準として追加されました。
厚生労働省の手引き等を参照し、非常時の体制で早期の業務再開を図るための具体的な計画を用意し、周知する必要があります。
一方で、医療機関の業務簡素化を図る観点から、年に1回の看取り数等の報告要件は削除されました。
実効性の高い災害対策にリソースを集中させるため、形骸化した事務的負担の軽減が図られています。

へき地診療所における常勤医師要件の緩和
へき地における在宅医療の提供体制を確保する観点から、在宅時医学総合管理料等における医師の常勤要件に対する特例措置が導入されました。
通常は常勤の医師が配置されていることが算定の前提となりますが、へき地保健対策事業に基づくへき地診療所においては、要件の緩和が適用されます。
緊急時の連絡体制や診療体制の確保において派遣元の医療機関と連携している場合、派遣される医師が常勤でなくても算定が可能とされました。
この措置により、医師確保が困難な地域においても適切な診療報酬の請求が可能となり、地域医療の崩壊を防ぐ一助となります。

ICTの活用と患者の状態に応じた適切な医療の提供
在宅医療情報連携加算におけるICT要件の明確化
在宅医療情報連携加算について、使用可能なICTの要件が明確化され、参加者の間で常時かつ安全に患者情報を共有できる体制が規定されました。
特に、保管された情報が患者ごとに時系列で速やかに表示されるシステムを用いることが強く求められています。
さらに、文字情報だけでなく、必要に応じて画像や映像の共有機能を有することが望ましいとされ、多職種間での直感的な情報共有が推進されます。
SNS等を利用する際のガイドライン遵守も明記されており、セキュリティと利便性の両立が問われています。

協力医療機関が施設と行うカンファレンス頻度の見直し
介護保険施設等との有機的な連携体制を保ちつつ、医療機関の業務効率化を図るため、施設基準におけるカンファレンスの頻度要件が変更されました。
ICTによる情報連携を導入している場合は、従来の年3回以上から「年1回以上」の頻度へと大幅に緩和されます。
ICTによる情報連携を行っていない場合でも、入所者の入院を年に2件以上受け入れている等の実績があれば、年1回以上の実施でも基準を満たすとされました。
デジタルツールの導入が直接的に業務負担の軽減につながるインセンティブ設計となっています。

外来医師過多区域に対する新規届出の制限
医師の地域偏在対策を推進するため、外来医師過多区域において新規に保険医療機関の指定を受けた施設に対する厳しい制限が設けられました。
地域で不足している医療機能等にかかる提供要請に応じない場合、機能強化加算や地域包括診療加算などの主要な加算の算定が不可となります。
さらに、在宅療養支援診療所の届出も制限対象に追加され、必要な地域へ医療資源を誘導する政策的意図が強く反映されています。
新規開業を目指す医師にとって、開業エリアの選定が今後の経営を左右する決定的な要素となります。

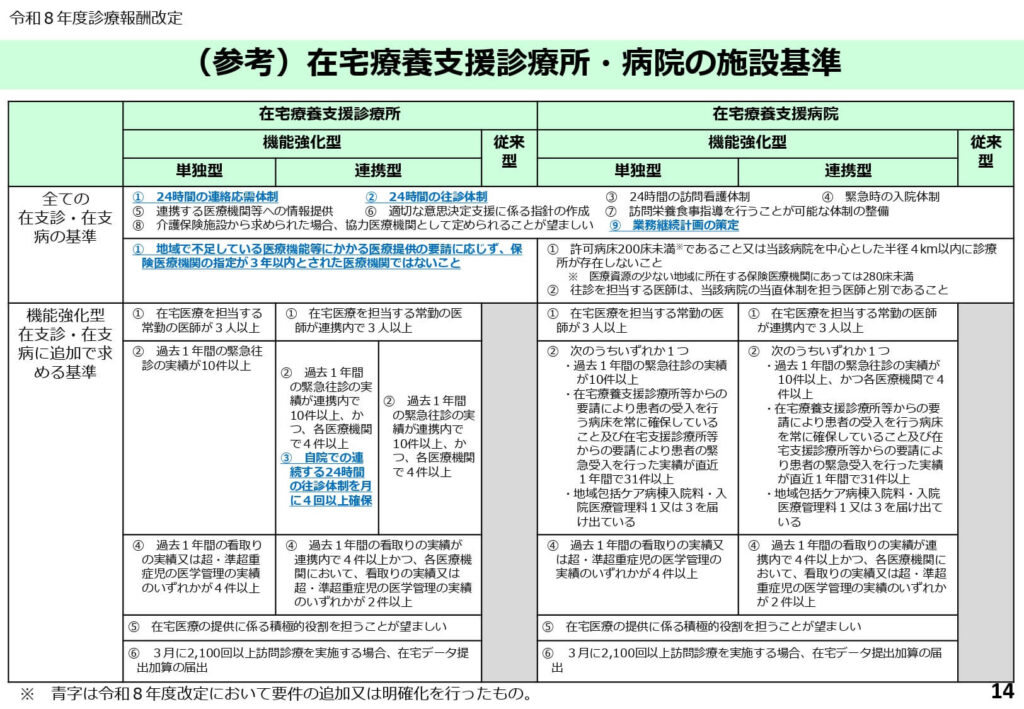
在宅療養支援診療所・病院の施設基準一覧
すべての在宅療養支援診療所・病院に共通する基準から、機能強化型の単独型および連携型に求められる追加基準までが一覧表として整理されています。
24時間対応体制の構築や看取りの実績要件など、各区分で満たすべき具体的な数値が網羅されています。
自院の現在の体制がどの要件に該当するか、あるいは今後上位の加算を取得するために何が不足しているかを検討するための重要なリファレンス資料となります。
経営管理者はこの表を基に、中長期的な人員配置計画を策定する必要があります。
外来様式1における調査項目の見直し
医療機関の業務負担軽減と、データに基づく適切な評価を両立する観点から、外来データ提出加算における調査項目が大幅に刷新されました。
身長や体重、各種慢性合併症の詳細な診断年月など多数の項目が削除され、入力の手間が大幅に削減されます。
その一方で、認知症の有無や、介護保険制度における主治医意見書の作成状況が新設項目として追加されました。
患者の医学的病態管理だけでなく、介護や生活支援の状況を含めた包括的なデータ収集へと評価の軸が転換されています。

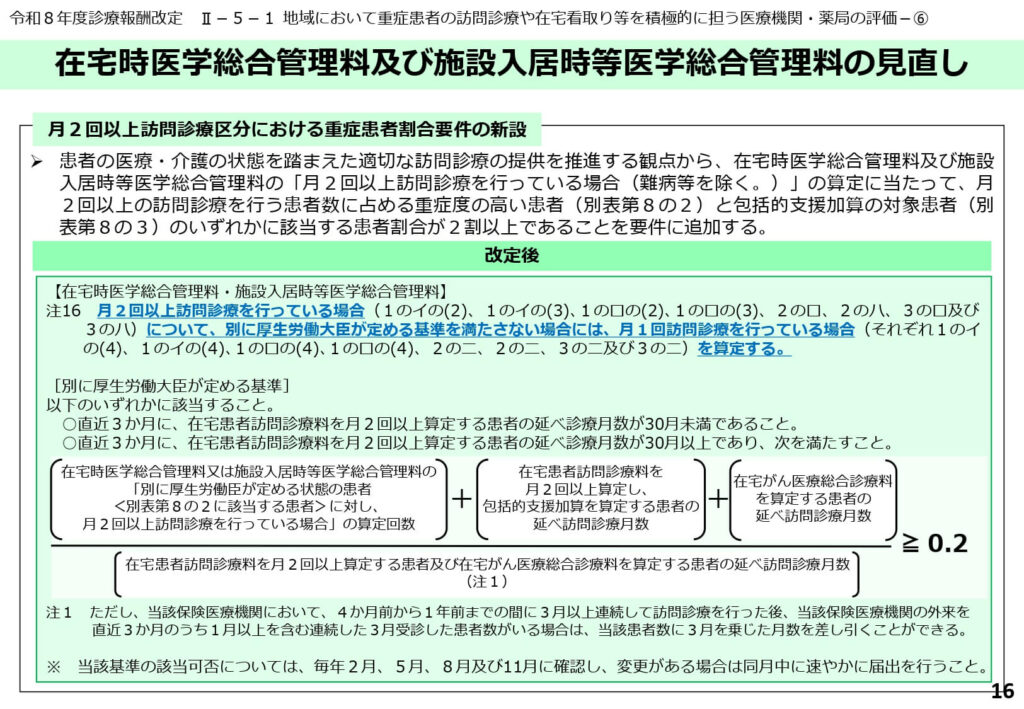
月2回以上訪問診療区分の算定における重症患者割合要件の新設
適切な訪問診療の提供を推進するため、在宅時医学総合管理料等において算定頻度が高い「月2回以上区分」に対する新たなハードルが設定されました。
月2回以上の訪問診療を行う患者のうち、特定の重症度の高い患者、または包括的支援加算の対象患者の割合が、全体の2割以上であることが算定要件に追加されました。
要件を満たさない場合は、月1回訪問診療の点数を算定することになり、大幅な減収のリスクが生じます。
頻回な訪問診療が医学的に真に必要とされる患者へ重点的に提供されているかを、厳しく問う内容となっています。
重症度の高い患者および包括的支援加算の対象患者の定義
前述の算定要件で規定される「重症度の高い患者(別表第8の2)」および「包括的支援加算の対象患者(別表第8の3)」の具体的な病態が明示されています。
末期の悪性腫瘍や指定難病、自己連続携行式腹膜灌流を行っている状態などが重症度の高い患者として定義されています。
また、要介護3以上の患者や、月4回以上の訪問看護を受ける患者なども包括的支援加算の対象としてリストアップされています。
医療機関は自院の対象患者を正確にスクリーニングし、割合要件をクリアできるか毎月モニタリングする体制が求められます。

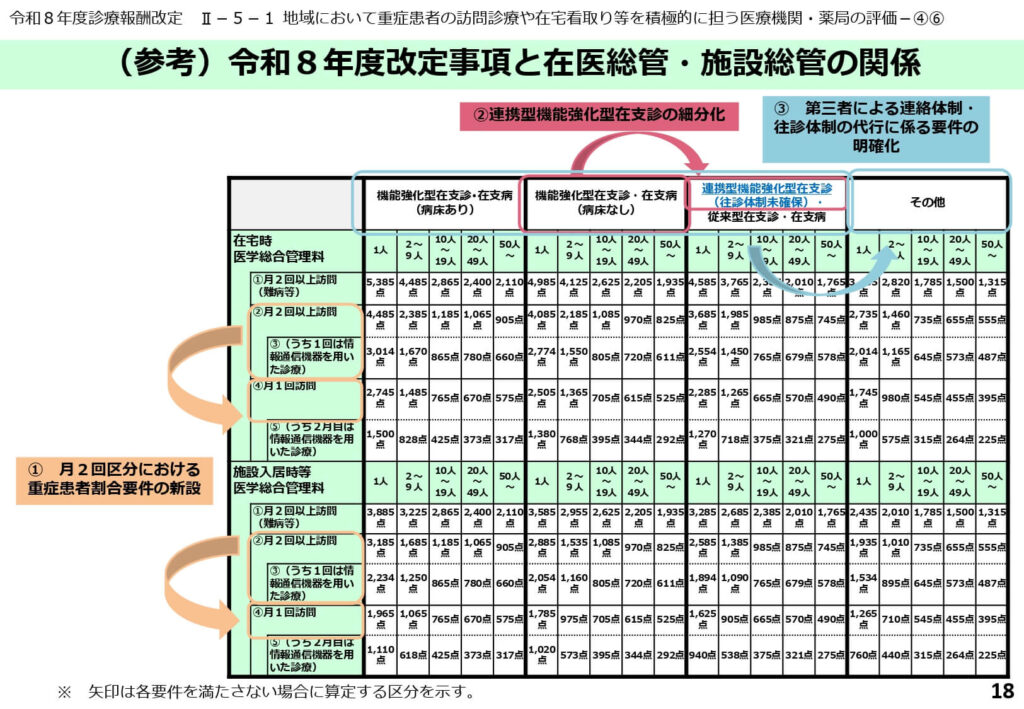
改定事項と在宅時医学総合管理料等の関係性
在宅療養支援診療所の細分化や重症患者割合要件の新設など、今回の改定内容が在宅時医学総合管理料等の点数体系にどう組み込まれるかを示したマトリクス図です。
病床の有無や、情報通信機器を用いた診療の割合、施設入居時か否かによって複雑に分岐する算定点数が一覧化されています。
特に「月2回区分における重症患者割合要件の新設」が、全体の点数構造にどのように影響を与えるかが視覚的に理解できます。
医業収入のシミュレーションと経営戦略の策定において、必ず目を通すべき中核的な資料となります。
医師と薬剤師の同時訪問による薬学的管理の評価
在宅医療におけるポリファーマシー対策や残薬管理を強化するため、訪問診療を行う医師と訪問薬剤管理指導を行う薬剤師が同時に訪問した場合の評価が創設されました。
医療機関側が算定する「訪問診療薬剤師同時指導料(300点)」と、薬局側が算定する「訪問薬剤管理医師同時指導料(150点)」がそれぞれ設けられています。
事前の情報共有や訪問時の協議に基づき、患者の生活実態に即した処方の適正化を多職種が協働して行うことが要件となります。
単なる投薬にとどまらない、より高度で実践的な薬学的管理への転換が促されています。

残薬対策に係る地域包括診療料等の見直しと適正化
患者の残薬状況を確認した上で適切な服薬管理を行うことが、地域包括診療加算や在宅時医学総合管理料等の施設基準や算定要件として新たに規定されました。
患者への処方薬を正確に把握し管理する手段の一つとして、「電子処方箋システム」の活用が含まれることが明確化されています。
さらに、保険医療機関と保険薬局の円滑な連携を促すため、処方箋様式の備考欄に「調剤する薬剤を減量した上で情報提供する」旨の指示を記載できる運用が導入されました。
医薬品の適正使用と医療費の適正化に向けた、実務的なプロセスが整備されています。

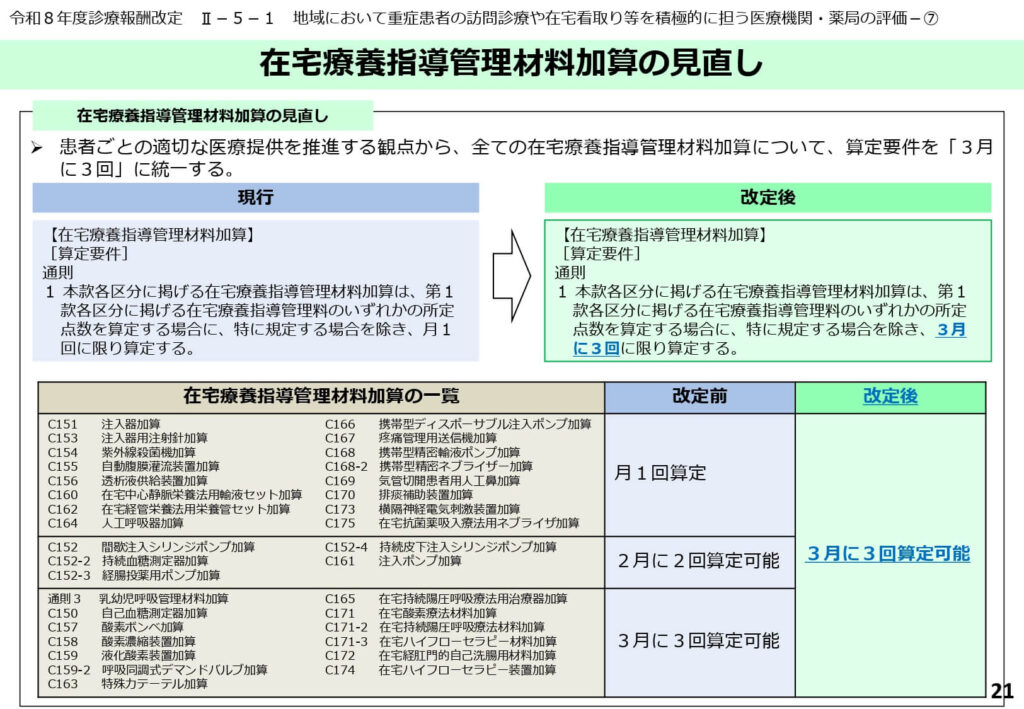
在宅療養指導管理材料加算の算定要件の統一化
患者ごとの適切な医療の提供を推進する観点から、各種の在宅療養指導管理材料加算における算定要件の頻度が整理されました。
これまで「月1回算定」や「2月に2回算定」など、項目ごとにばらつきのあった算定頻度の規定が、原則として「3月に3回算定可能」という形に統一されています。
これにより、患者の受診間隔や状態の変化に合わせた、より柔軟で無駄のない材料の支給とレセプト請求が可能となります。
事務手続きの煩雑さが解消され、現場の運用負担が大きく軽減されます。
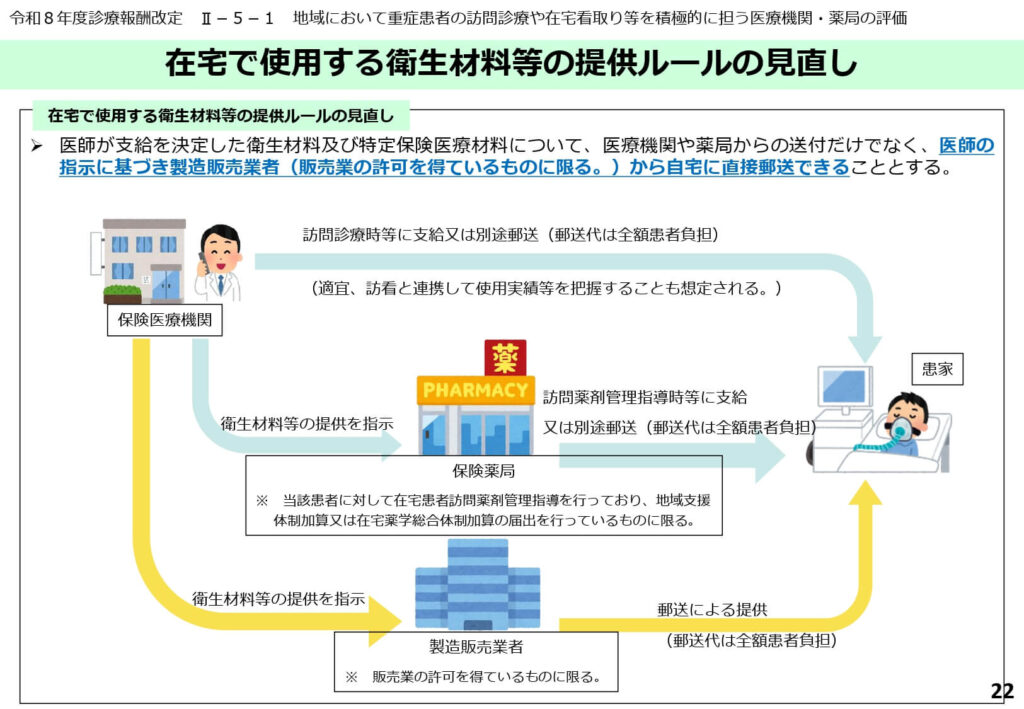
在宅で使用する衛生材料等の直送ルールの明確化
医師が支給を決定した衛生材料や特定保険医療材料について、患者の自宅への提供ルートが一部変更されました。
従来は医療機関や薬局の窓口での手渡しや送付が基本でしたが、医師の指示に基づき、販売業の許可を得ている製造販売業者から直接患者の自宅へ郵送できることが明確化されました。
これにより、かさばる衛生材料を患者や家族が持ち帰る負担が解消されます。
また、医療機関側にとっても在庫管理や発送業務の手間が削減され、本来の診療業務に専念できる環境が整備されます。
退院直後の訪問栄養食事指導に関する評価の新設
入院中に栄養管理の必要性が高いとされた患者が、自宅での療養へ安全に移行できるよう、栄養食事指導に対する新たな加算が設けられました。
入院していた医療機関の管理栄養士が、退院後1月以内の期間に限定して患者の自宅を訪問し、指導を行った場合「退院後訪問栄養食事指導料」として530点が算定可能となります。
特別食を必要とする患者や、摂食嚥下機能が低下した患者の在宅生活を、退院直後の最も不安定な時期に食の面から強力にサポートします。
医療機関の管理栄養士がアウトリーチ型で介入する、新しい地域支援の形が示されています。

オンライン診療・医療機関連携の推進と各種申請の電子化
遠隔連携診療料の対象拡大と算定要件の見直し
D to P with D(対面診療を行う医師と遠隔の専門医が連携する形態)によるオンライン診療の有用性が評価され、適用場面が大幅に拡大されました。
外来診療だけでなく、訪問診療や入院診療の場面においても、主治医が専門医と連携して診療を行った場合、900点が算定できるようになります。
3月に1回に限り算定可能であり、地域における専門医の偏在をカバーし、患者に負担をかけずに高度な医療へのアクセスを確保する重要な仕組みとして位置づけられています。

遠隔連携診療料の対象となる指定難病や医療的ケア児等の明確化
遠隔連携診療料の対象となる疾患および連携先の保険医療機関の要件が、より具体的に一覧化されました。
指定難病やてんかん、希少がんの患者に加えて、外来診療では悪性腫瘍の治療中患者や慢性維持透析の患者などが新たに対象に含まれます。
また、医療的ケア児や小児慢性特定疾患の患者に対する連携体制も規定されており、小児領域における専門医不足を補う手段としても期待されます。
対面診療を行う地域の主治医が、適切なタイミングで高度な専門的知見を仰ぐためのインフラが拡充されています。

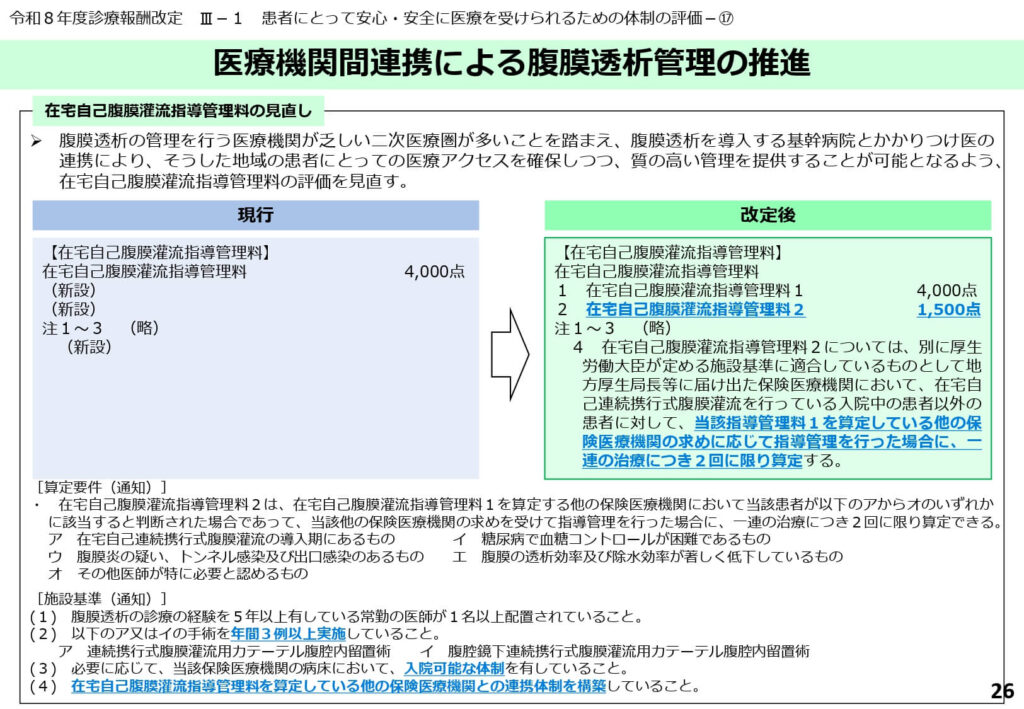
医療機関連携による腹膜透析管理の推進
腹膜透析の管理を行える医療機関が乏しい二次医療圏の課題に対応するため、基幹病院とかかりつけ医の連携による管理の評価が見直されました。
新たに「在宅自己腹膜灌流指導管理料2(1,500点)」が新設され、導入を行う基幹病院からの求めに応じて、かかりつけの医療機関が連携して指導管理を行った場合に算定が可能となります。
これにより、患者の長距離通院の負担を軽減しつつ、質の高い腹膜透析管理を住み慣れた地域で継続できる体制が構築されます。
非がん患者(末期呼吸器疾患・腎不全)に対する緩和ケアの拡充
質の高い緩和ケアをより多くの必要とする患者に提供する観点から、対象疾患の範囲が拡大されました。
従来は悪性腫瘍などが中心であった対象範囲に、新たに「末期呼吸器疾患」および「終末期の腎不全」の患者が追加されています。
これにより、緩和ケア診療加算や外来緩和ケア管理料において、これらの疾患による深刻な身体的・精神的な苦痛を持つ患者に対しても、チーム医療による適切な介入と評価が可能となります。
がん以外の疾患における終末期医療の質向上が期待される、現場にとって意義深い改定です。

新規技術としての在宅ハイフローセラピー指導管理料の導入
適切な治療を行っても重度の低酸素血症の改善が見込めない呼吸器疾患患者に対し、新たな在宅療養の選択肢が加わりました。
入院中に導入され離脱が困難であるものの、在宅療養を希望する患者を対象として、「在宅ハイフローセラピー指導管理料2(2,400点)」が新規保険導入されました。
これまで入院環境に依存せざるを得なかった高度な高濃度酸素療法を、在宅環境で安全に実施することが評価されます。
患者のQOL向上と、病床の有効活用に直結する先進的な医療技術の評価と言えます。

結論:持続可能な在宅医療体制の構築に向けた実務的ステップ
令和8年度の診療報酬改定は、在宅医療の現場が直面するマンパワー不足や地理的制約といった「現実」を直視し、要件の柔軟化と質の評価を高い次元で両立させた内容となっています。
特に、第三者による往診代行の明確化や、へき地における常勤要件の緩和は、提供体制の維持に苦慮していた多くの医療機関にとって、事業継続の「光」となる重要な見直しです。
一方で、月2回以上の訪問診療に対する重症患者割合要件の新設や、在宅医療充実体制加算の厳格な施設基準は、質の高い医療を提供する施設を重点的に評価するという明確なメッセージでもあります。
今回の改定を単なる減点リスクとして捉えるのではなく、地域の医療ニーズに即した「機能の明確化」と「効率化」を進める好機と捉え、持続可能な経営体制を再構築することが強く求められています。

最後までお読みいただき、ありがとうございました!