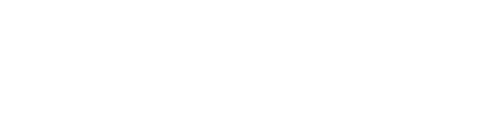令和8年度の診療報酬改定において、訪問看護分野は「質の高い看護の提供」と「提供体制の適正化」を二国柱とした大規模な見直しが行われました。
高齢化の進展に伴い、訪問看護へのニーズが多様化・高度化する中で、単なる回数の確保ではなく、患者の状態に応じた専門的かつ計画的な介入がこれまで以上に強く求められています。
今回の改定では、議論の過程で指摘された「漫然かつ画一的な訪問」という課題に対し、運営基準や評価体系を抜本的に再編することで、真に必要とされる看護が適切に提供される仕組みを構築しています。
本記事では、これまで議論された背景を踏まえて、厚生労働省の資料の全スライドを解説し、訪問看護ステーションや医療機関が取るべき実務的対応を詳解します。
 Kota
Kota
35歳の医療コンサルタント。とんねるめがほん運営。
9年間医療事務として外来・入院を担当。
毎月約9億円を請求していました。
現在は“医業経営コンサルタント”として活躍中。
投資もそこそこに継続中。米国株を主軸としてETFや不動産も少々投資しています。
趣味は読書・ギター・ドライブ・ダーツ。DJもたまにやります。
Twitterはこちら
議論の出発点:訪問看護の質の担保とICTによる多職種連携
漫然かつ画一的な訪問看護の是正と運営基準の明確化
中医協の議論資料では、利用者の状態に関わらず、特定の回数や時間をあらかじめ設定した「画一的な訪問」が行われている事例が報告されています。
本来、訪問看護は主治医の指示書に基づき、利用者の心身の状況や療養生活の計画に応じて妥当適切に行われるべきものです。
しかし、一部の事業所において利用者の個別性を踏まえない運用が見られたことから、今回の改定では看護目標や計画に沿った実施、および開始・終了時刻の記録を運営基準に明記する厳格化が図られました。
こうした見直しを通じて、実態に即した看護の提供と、その透明性の確保が制度的に担保されることとなります。

ICTを活用した医療・ケア情報のリアルタイム共有の推進
多職種が関わる在宅療養において、情報の断絶を防ぎ、適切な医学管理を行うためのICT活用の重要性が議論されました。
特に、訪問看護師が取得した利用者の日々の病状変化やケアの内容を、主治医や他の職種とタイムリーに共有する仕組みが不足していることが課題として挙げられています。
これを受け、他の保険医療機関等がICTを用いて記録した診療情報等を活用し、計画的な管理を行った場合の評価を新設する方針が示されました。
デジタルツールの導入は、単なる効率化にとどまらず、多職種連携の質を向上させ、重症化予防や早期介入を可能にするための基盤として位置づけられています。

質の高い訪問看護の推進に係る全体像
適正な提供体制の構築と利用者のニーズへの対応
令和8年度改定における訪問看護の見直しは、適正な提供体制の構築、利用者のニーズに応じた評価、そして同一建物居住者への評価の適正化という3つの側面から構成されています。
適正な提供体制の構築においては、漫然とした訪問を避けるための運営基準の見直しや、健全な運営を阻害する「紹介料」等の禁止が新たに盛り込まれました。
利用者ニーズへの対応としては、精神科訪問看護やICT活用、乳幼児への評価が充実される一方で、同一建物居住者に対しては訪問人数や日数に応じたきめ細やかな評価体系へと再編されています。
これらの改定は、訪問看護の質を維持しつつ、制度の持続可能性を高めることを目的としています。

適正な訪問看護の推進と運営基準の見直し
看護計画に沿った適切な実施と記録の厳格化
指定訪問看護の実施にあたり、利用者の心身の状況に応じて妥当適切に行うことが運営基準として改めて強調されました。
具体的には、漫然かつ画一的なものにならないよう、看護目標および訪問看護計画に沿って実施することを明記し、算定留意事項通知でも詳細なルールが規定されています。
また、訪問看護記録書において、実際の訪問開始時刻と終了時刻を分単位で記載することが義務付けられました。
この変更により、ケアの実時間に基づいた適切な評価と、不適切な短時間訪問の抑制が図られることになります。

健全な運営を確保するための禁止事項と義務付け
訪問看護事業者の人員および運営に関する基準が改正され、経済上の利益提供による誘引や誘導の禁止が明確に規定されました。
具体的には、特定の医療機関や介護サービス事業者へ利用者を誘導することの対価として、金品やその他の財産上の利益を授受してはならないことが義務付けられています。
また、適正な手続きの確保として、厚生労働大臣または地方厚生局長への申請や届出を適正に行うことも改めて明文化されました。
不適切なビジネスモデルの排除を通じて、利用者が真に必要とする事業所を自由に選択できる環境を保護する意図があります。

安全管理体制の構築と事故発生時の対応
訪問看護の質を担保する基盤として、安全管理のための体制確保が新たに義務付けられました。
事業者は安全管理に関する考え方や、事故発生時の対応方法等を文書化し、職員に周知徹底する必要があります。
さらに、発生した事故については、その原因を究明し、再発防止のための対策を講じる体制を整備しなければなりません。
重大な事故が発生した場合には、市町村等への速やかな報告も義務化されており、組織的なリスクマネジメントが強く求められています。
保険医療機関等における特定のステーション等への誘導禁止
訪問看護ステーションだけでなく、保険医療機関や保険医に対しても、特定の訪問看護ステーション等を利用させることの対価として利益を収受することが禁止されました。
療養担当規則等の見直しにより、医療機関と訪問看護ステーション間の不適切な癒着を防ぐための法的枠組みが強化されています。
これは、医療的な判断に基づかない不自然な誘導を抑制し、公平な競争環境を維持することを目的としています。
医療機関は、自院の運営においてこうした利益供与が行われていないか、改めてコンプライアンス体制を点検する必要があります。

重症患者や地域特性に配慮した評価の見直し
過疎地域等における移動負担を考慮した特別地域加算の拡充
住み慣れた地域での療養を継続できるよう、過疎地域等における訪問看護の評価が見直されました。
現行の特別地域訪問看護加算は移動時間に主眼が置かれていましたが、改定後は「同一地域内」か「地域外からの移動」かによって評価が細分化されます。
特に、厚労大臣が定める地域外に所在するステーションの看護師等が、当該地域内の利用者に訪問看護を行う場合、往復の移動時間が合計2時間30分以上であれば、所定点数の50%を加算できる特例が設けられました。
これにより、医療資源が乏しい地域における訪問看護の提供体制がより強力にサポートされることになります。

難治性皮膚疾患を持つ利用者への手厚いケアの評価
重症な難治性皮膚疾患を持つ利用者に対し、充実したケアを提供する観点から、訪問看護基本療養費等の算定要件が拡大されました。
具体的には、在宅難治性皮膚疾患処置指導管理を受けている利用者が、週4日以上の訪問看護を算定できる対象に追加されています。
これまでは特定の管理を受けている状態にある者に限定されていましたが、皮膚疾患の重症度に応じた柔軟な対応が可能となります。
処置に多大な時間を要する患者への対応を適切に評価することで、在宅での療養継続がより安定的なものとなります。

ICTを用いた多職種間での医療情報連携の推進
他の保険医療機関等の関係職種がICTを用いて記録した情報を活用し、計画的な管理を行った場合の評価として「訪問看護医療情報連携加算(1,000円、月1回)」が新設されました。
この加算を算定するためには、利用者のケアに関わる情報をサーバー上で共有し、常に確認できる体制を有していることが求められます。
共有すべき情報には、次回の訪問予定や留意点、さらには人生の最終段階における治療方針についての希望(ACP)などが含まれます。
ICTを活用した質の高い連携を行うことが、ステーションの新たな評価指標として位置づけられました。

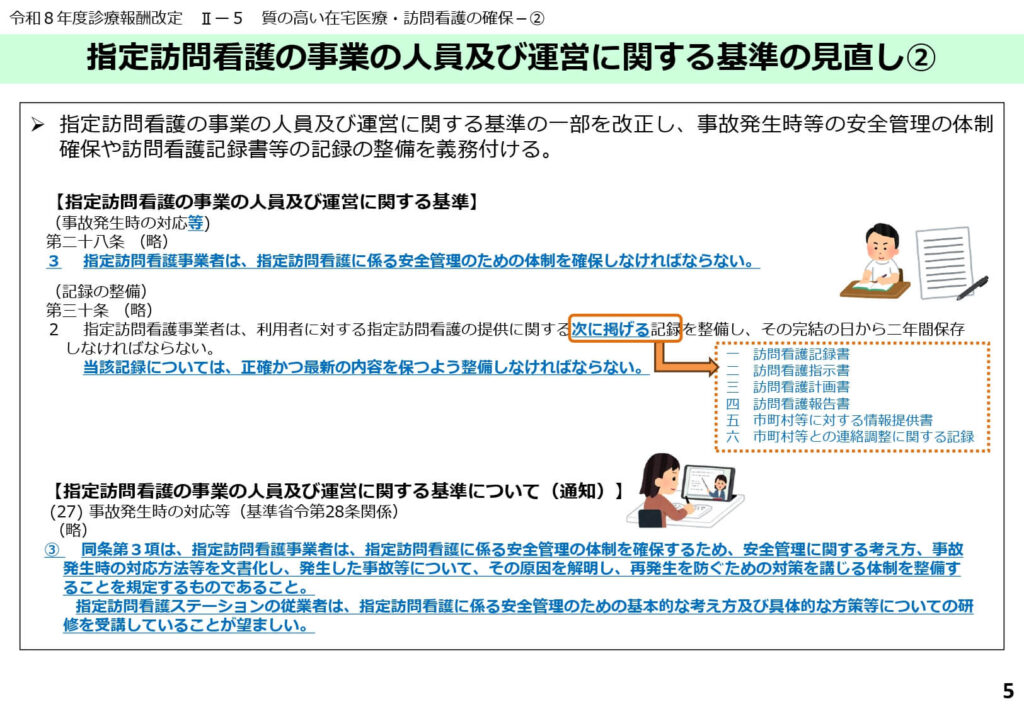
精神科訪問看護における機能強化型の新設
精神障害にも対応した地域包括ケアシステムの構築を推進するため、機能強化型訪問看護管理療養費に新たな区分「4」が新設されました。
この区分を算定するためには、常勤の看護職員が4人以上配置されていることや、看護職員の割合が6割以上であることなどの厳しい施設基準を満たす必要があります。
また、24時間対応体制の確保や、重症度の高い利用者の受け入れ実績、さらには地域における人材育成への貢献も要件化されています。
専門性の高い精神科訪問看護を「面」として支える大規模なステーションを重点的に評価する狙いがあります。
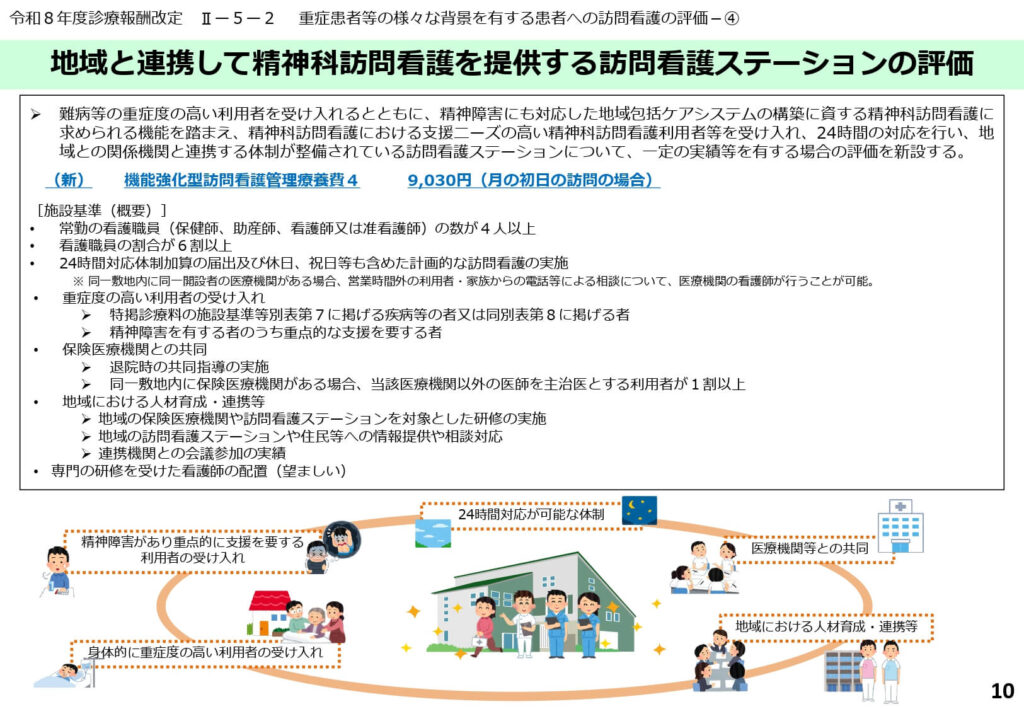
乳幼児加算の評価引き上げと対象の明確化
乳幼児に対する質の高い訪問看護を安定的に提供するため、訪問看護基本療養費の乳幼児加算の点数が見直されました。
1日につき現行の1,300円から1,400円へと引き上げられ、特に手厚いケアが必要な超重症児等の場合は、所定額に1,800円が加算される仕組みは維持されます。
この改定により、小児訪問看護を担う事業所の経営基盤が強化され、地域における小児在宅医療の受け皿が拡充されることが期待されます。
また、厚生労働大臣が定める超重症児等の定義についても改めて整理されており、適切な算定が促されています。
訪問看護管理療養費および同一建物居住者への評価
訪問看護管理療養費の統合と人数の細分化
訪問看護の質を適切に評価しつつ、事務的な簡素化を図るため、訪問看護管理療養費の体系が大幅に整理されました。
月の初回の訪問については、機能強化型の区分を維持しつつ、一部の点数が見直されています。
一方で、月の2日目以降の訪問については、従来の管理療養費1と2を統合し、施設基準の届出を不要とした上で、同一建物に居住する利用者の人数や訪問日数に応じた詳細な評価体系へと移行しました。
この見直しにより、ステーションの届出負担を軽減しつつ、実際の提供実態に即したメリハリのある評価が実現されます。

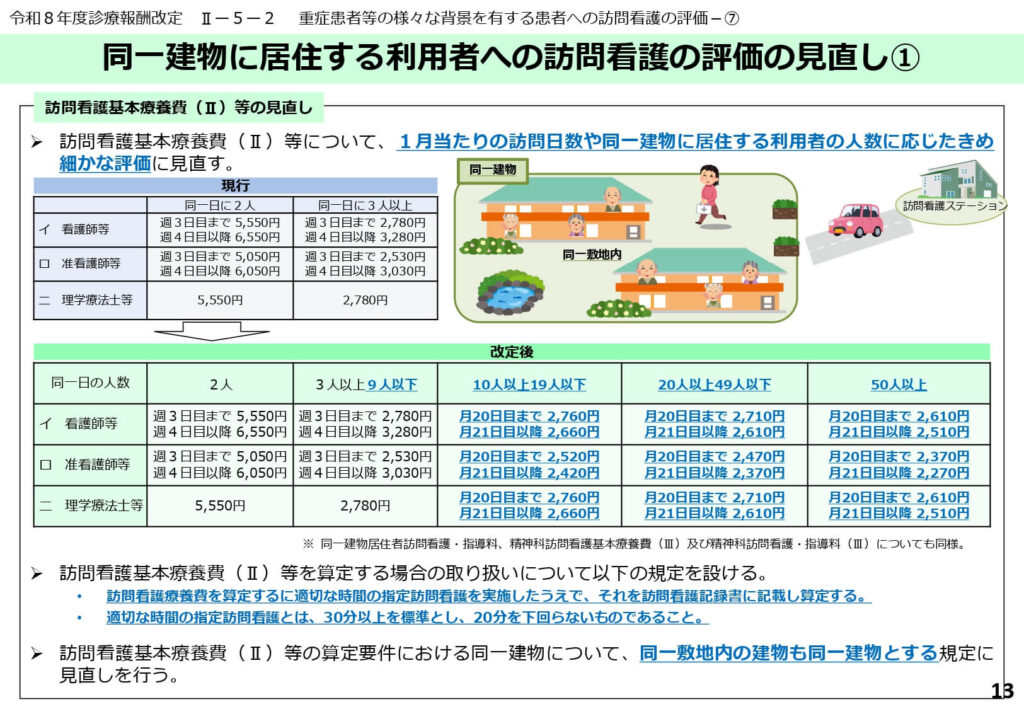
同一建物居住者への訪問看護基本療養費(II)の適正化
同一建物に居住する複数の利用者に対して訪問看護を行う場合の評価が、利用者の集中度合いに応じてきめ細かく設定されました。
同一日の訪問人数が2人の場合、3人以上9人以下の場合、10人以上19人以下の場合など、計5つの区分に分けられ、人数が多いほど1人あたりの点数が低く設定される構造となっています。
また、30分以上の訪問を標準とし、20分を下回る訪問は算定できないという時間要件も厳格化されました。
効率的な訪問が可能な環境であることを考慮しつつ、1人ひとりのケアの質を担保するための措置と言えます。
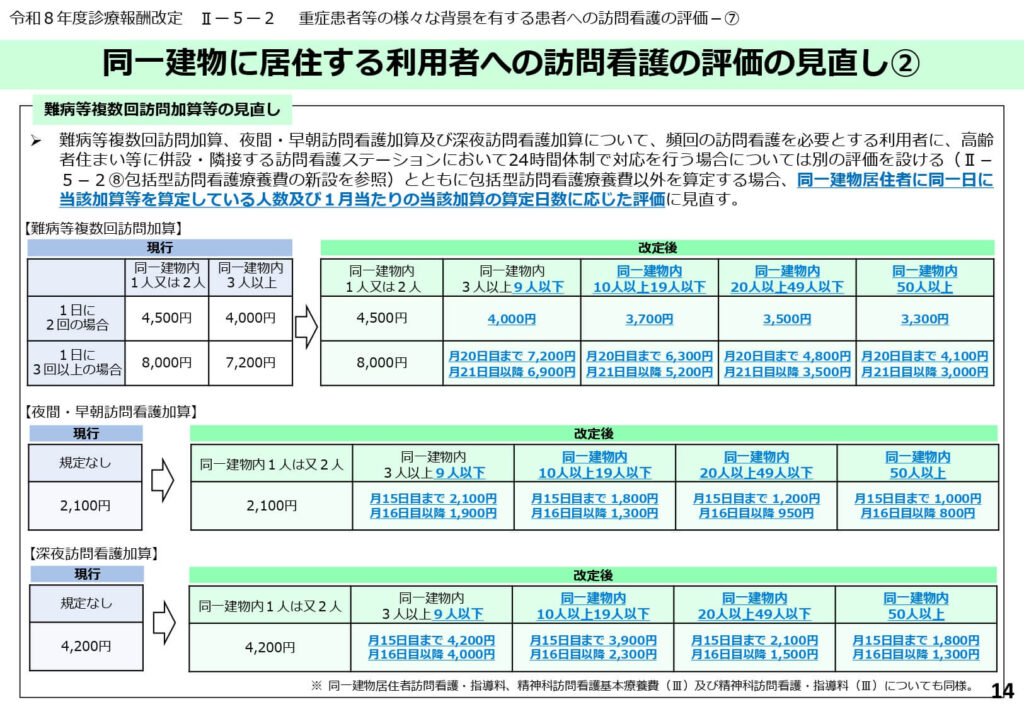
同一建物における頻回・夜間訪問等の加算評価の見直し
難病等複数回訪問加算や夜間・早朝・深夜訪問看護加算についても、同一建物内での集中度合いに応じた評価の適正化が行われました。
同一建物内の人数が3人以上の場合、区分ごとに細かな減額設定がなされており、特に人数の多い建物(50人以上等)では評価が一段と抑制されています。
これは、移動コストが極めて低い環境における過剰なサービス提供を抑制する政策的意図が反映されています。
ステーションは、自院の訪問先における患者の集積状況を確認し、収益への影響を精査する必要があります。
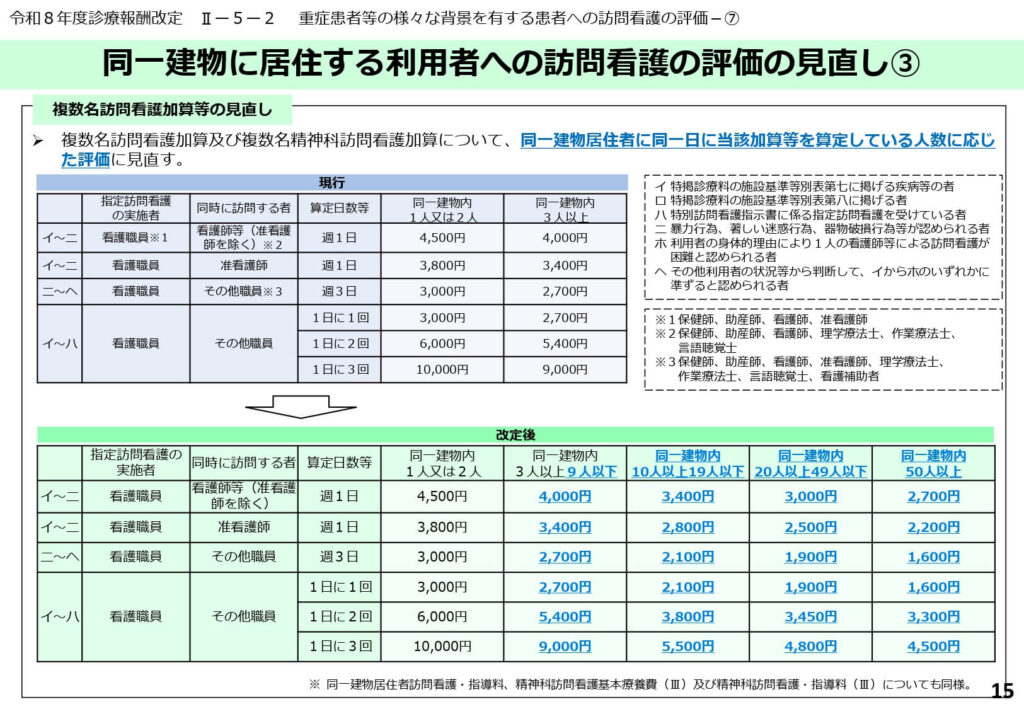
複数名訪問看護加算等の算定人数に応じた評価
複数名で訪問看護を行う場合の加算についても、同一建物内での算定人数に応じた見直しが実施されました。
現行の「1人または2人」と「3人以上」という区分から、より細分化された5段階の人数区分へと再編されています。
特掲診療料の施設基準等別表第7に掲げる疾患等の者や、特別訪問看護指示書を受けている者など、対象患者の特性を考慮しつつ、効率的な人員配置を促す設計となっています。
チームでのケアが真に必要な患者に対し、適切なリソースを投入できる体制の構築が求められます。
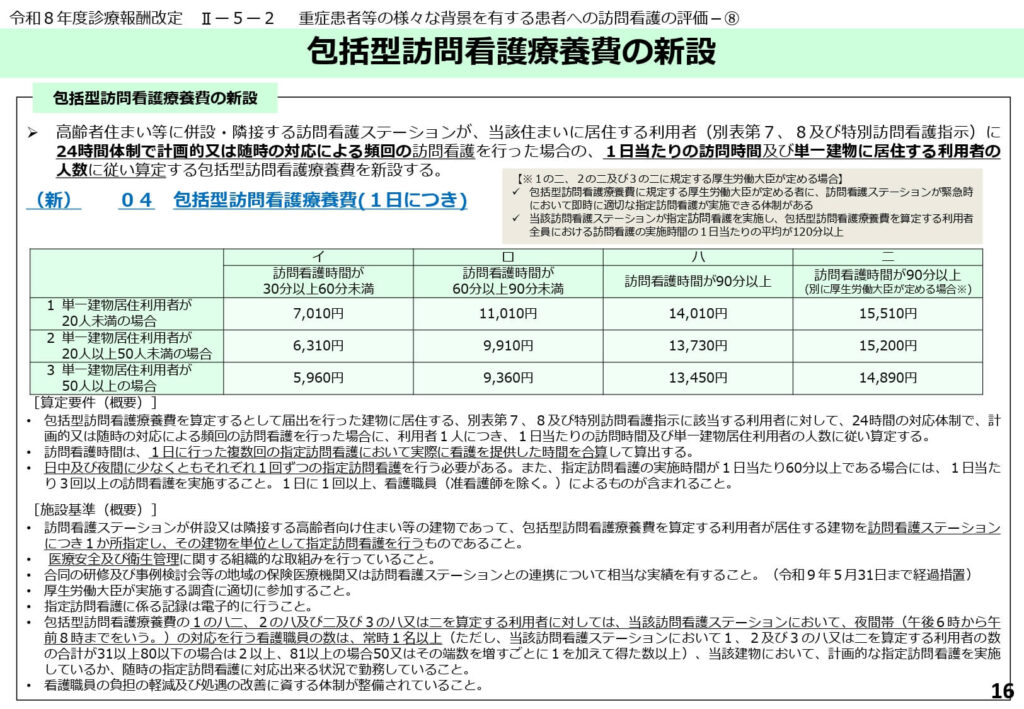
包括型訪問看護療養費の新設による新たな評価体系
高齢者向け住まい等に併設・隣接する訪問看護ステーションが、当該住まいの利用者に対して頻回な訪問を行う場合の評価として「包括型訪問看護療養費(1日につき)」が新設されました。
24時間体制で計画的または随時の対応を行う場合、訪問時間に応じた4つの区分(30分未満から90分以上まで)と、建物内利用者の人数区分を組み合わせた包括的な点数が設定されています。
個別のケアごとに点数を積み上げるのではなく、1日のトータルな関わりをパッケージで評価する新しい試みです。
施設併設型の事業所にとって、この新設項目の導入は運営モデルの大きな転換点となるでしょう。
結論:質の高い訪問看護と透明性の高い運営の確立
令和8年度の訪問看護報酬改定は、これまでの量的拡大のフェーズから、真に「質」と「適正性」を問うフェーズへと移行したことを象徴する内容となりました。
漫然とした訪問を許さない運営基準の強化や、同一建物内での効率を考慮した評価の適正化は、限られた医療資源を公平かつ効果的に分配するための不可欠な見直しです。
一方で、ICTを活用した多職種連携や、難病・精神科・小児といった専門領域への評価充実は、訪問看護ステーションが地域で果たすべき役割の高度化を後押ししています。
訪問看護事業者が明日から取り組むべき具体的なステップは以下の通りです。
1. 運営基準の再点検と記録の徹底: 訪問開始・終了時刻の正確な記録や、看護計画に基づいた介入を徹底し、不適切な算定と指摘されない透明性の高い体制を構築する。
2. 同一建物居住者の人数別収益シミュレーション: 同一建物内への訪問が多い事業所は、今回導入された詳細な人数区分による減額影響を精査し、人員配置や訪問スケジュールの最適化を図る。
3. ICT連携ツールの選定と導入: 訪問看護医療情報連携加算の取得を見据え、主治医や他職種とリアルタイムに情報を共有できるプラットフォームの導入を検討する。
4. 専門領域への特化と機能強化: 精神科や小児、難病患者への対応能力を高め、今回拡充された上位の加算を取得できる専門性の高い組織づくりを進める。
今回の改定は、一部の不適切な運用を是正すると同時に、地域包括ケアシステムの要として訪問看護を正当に位置づけるためのものです。
変化に迅速に対応し、客観的なデータと高い専門性に基づくケアを提供し続けることが、これからの訪問看護経営の成否を分ける鍵となります。

最後までお読みいただき、ありがとうございました!