令和8年度の診療報酬改定において、救急医療および小児・周産期医療の分野は「医療提供体制の持続可能性」と「質の高い専門医療の確保」を主軸とした大幅な再編が行われました。
救急医療では、増加し続ける高齢者救急への対応と救急外来の機能分化を促進するため、評価体系が抜本的に統合・整理されています。
一方、小児・周産期医療においては、加速する少子化という厳しい現実に対し、MFICUやNICUの施設基準緩和や産科管理加算の新設を通じて、地域における周産期医療の「砦」を守るための柔軟な措置が講じられました。
今回の改定は、単なる点数の見直しにとどまらず、ICTの活用や成人移行期医療の推進など、将来を見据えた医療連携のあり方を提示するものです。
本記事では、背景資料が示す人口動態と救急需要の課題を整理した上で、改定の資料の全スライドを解説します。
 Kota
Kota
35歳の医療コンサルタント。とんねるめがほん運営。
9年間医療事務として外来・入院を担当。
毎月約9億円を請求していました。
現在は“医業経営コンサルタント”として活躍中。
投資もそこそこに継続中。米国株を主軸としてETFや不動産も少々投資しています。
趣味は読書・ギター・ドライブ・ダーツ。DJもたまにやります。
Twitterはこちら
議論の出発点:少子化の加速と高齢者救急の増大
出生数の過去最少更新と周産期医療の維持課題
厚生労働省の人口動態統計によれば、令和5年の出生数は72万7,288人となり、前年から4万人以上減少して過去最少を記録しました。
出生率の低下は、小児・周産期医療機関にとって対象患者の減少に直結し、高度な専門性を維持するためのスタッフ配置や設備投資の負担を相対的に増大させています。
限られた分娩件数の中で、いかにして安全な分娩体制とNICU等の高度医療を維持するかが、地域医療における喫緊の課題として浮き彫りになりました。
今回の改定における各種要件の緩和は、こうした人口減少社会における医療インフラの存続をかけた政策的判断に基づいています。
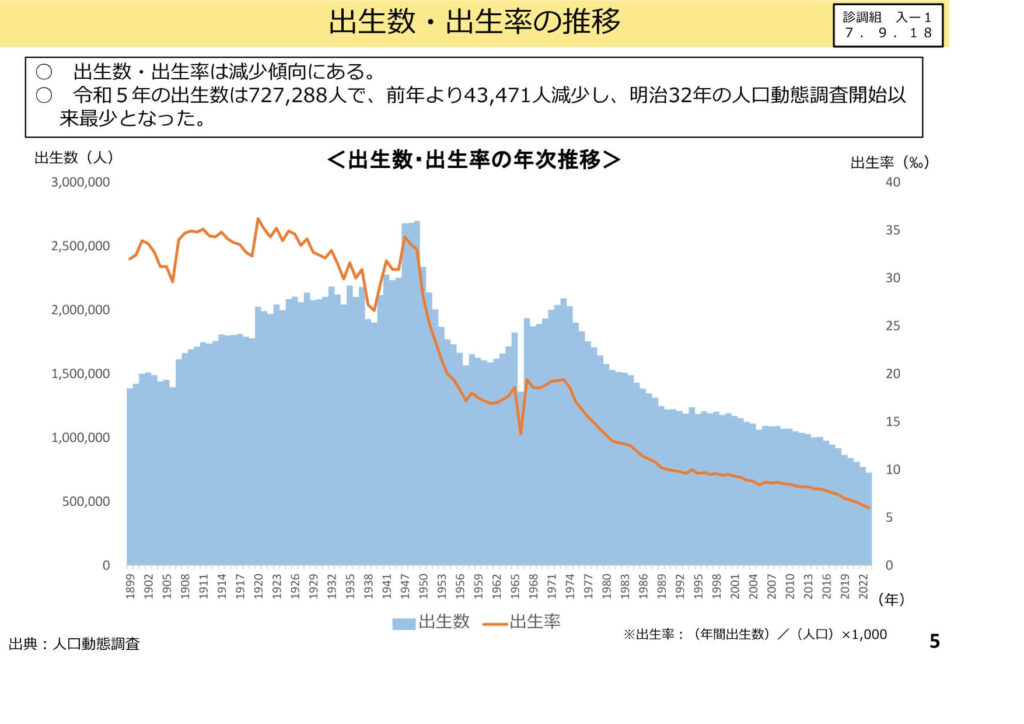
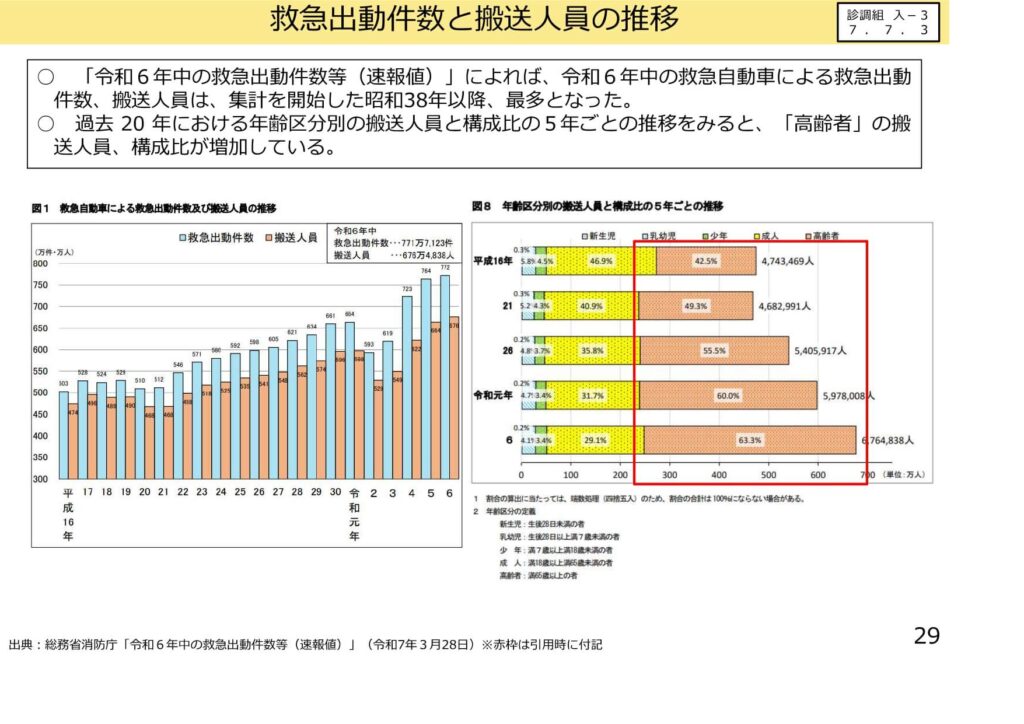
救急出動件数の過去最多更新と高齢搬送の現状
総務省消防庁のデータでは、令和6年中の救急出動件数が過去最多を更新し、搬送人員の6割以上を高齢者が占める実態が示されています。
高齢者救急の増加は、救急外来におけるトリアージの重要性を高めるとともに、入院を必要としない軽症患者の対応によるリソースの逼迫を招いています。
また、搬送人員の年齢区分別推移を見ると、新生児や乳幼児の搬送割合が低下する一方で、高齢者の搬送人員は過去20年で顕著に増加し続けています。
救急医療機関には、多忙を極める現場の負担軽減と、重症患者への集中を可能にするための機能分化と評価の適正化が強く求められています。
救急医療に係る全体像と評価の統合
24時間救急体制の適正な評価と新設項目
救急医療の体制構築を適切に推進するため、従来の複雑な加算体系が見直され、「救急外来医学管理料」として統合・新設されました。
夜間休日救急搬送医学管理料をベースに、十分な人員配置や設備を備え、24時間対応可能な医療機関を重点的に評価する仕組みへと移行しています。
また、救急隊による搬送だけでなく、自院以外の救急車等を活用した転院搬送や、長時間搬送への新たな加算も盛り込まれました。
これらの見直しは、救急医療の入口(外来)から出口(転院・入院)までの流れを円滑にし、地域全体の救急機能を最適化することを目的としています。

救急外来医療における医学管理と評価の再編
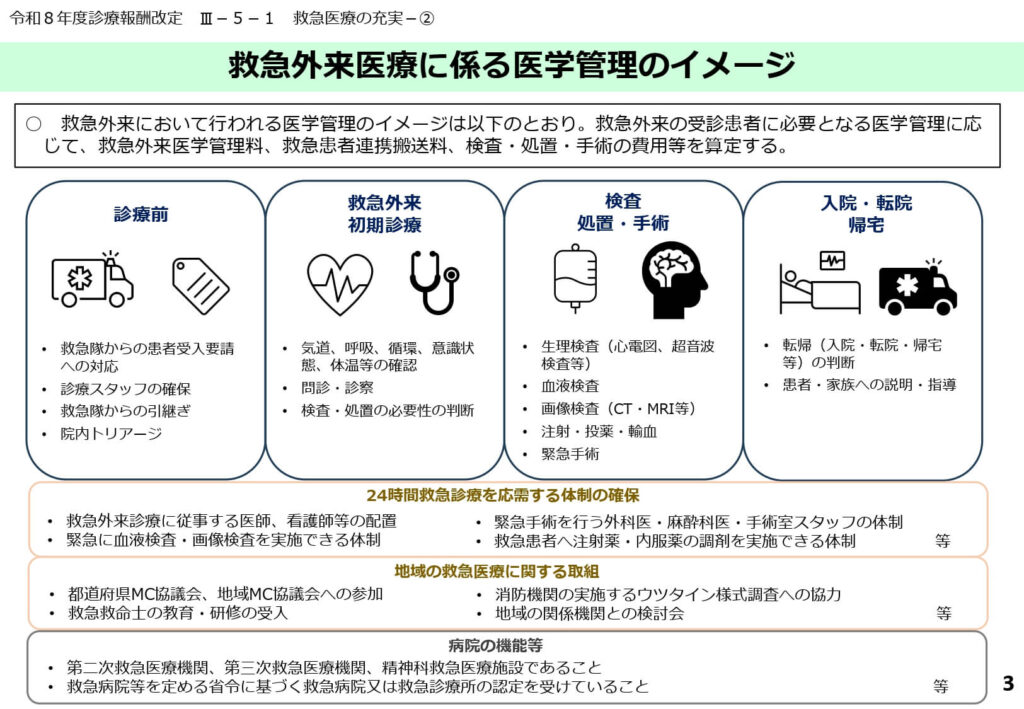
救急外来における医学管理のプロセスと要件
救急外来で算定される医学管理料は、患者の受入からトリアージ、初期診療、検査、および入院・帰宅の判断に至る一連のプロセスを包括的にカバーします。
24時間体制を維持するためには、麻酔科医や手術室スタッフの確保、血液検査やCT・MRI等の画像検査が常時実施可能な体制が前提条件となります。
さらに、メディカルコントロール協議会への参加や救急救命士の教育受入など、地域の救急システムへの貢献も重要な評価要素として位置づけられました。
病院の機能に応じた役割分担を明確にし、適切なリソース投入を促す設計となっています。
救急外来医学管理料の新設と評価体系の詳細
救急外来における24時間体制を評価するため、新たに救急外来医学管理料が区分1から3まで設定されました。
区分1(800点)は、年間1,500件以上の救急搬送実績や、専任の医師・看護師の常時配置が求められる高度な基準となっています。
救急搬送患者だけでなく、夜間休日に受診した重症患者に対しても、その対応の難易度に応じた評価が行われる仕組みです。
また、救急外来緊急検査対応加算(300点等)も新設され、迅速な診断に必要なリソースが正当に評価されることになります。

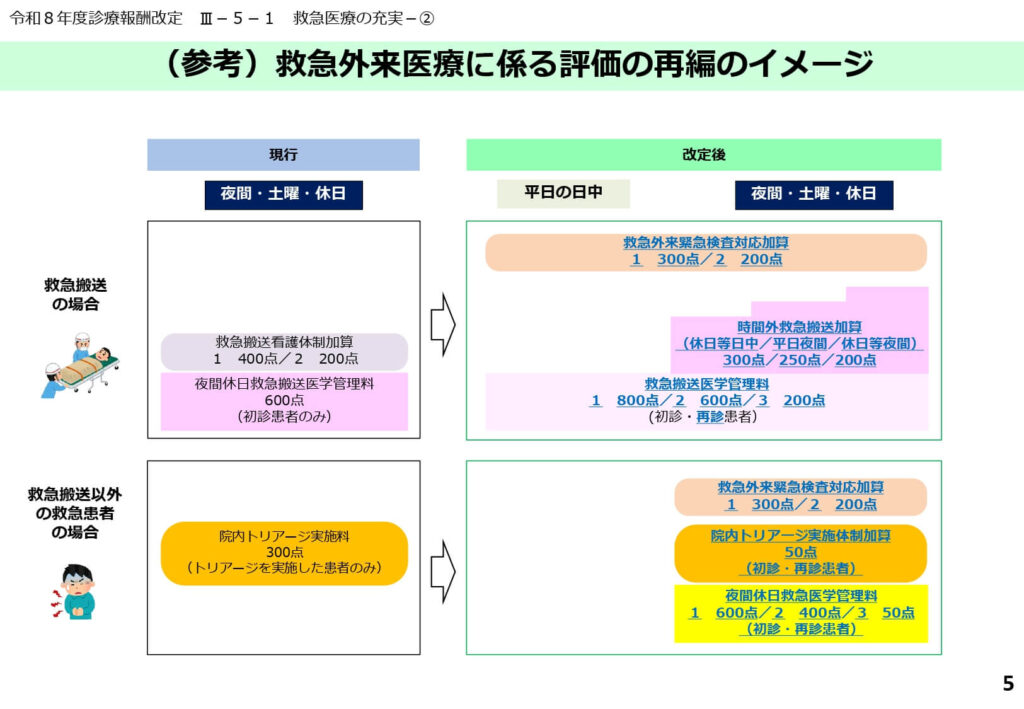
現行評価からの移行と再編のイメージ
現行の夜間休日救急搬送医学管理料や救急搬送看護体制加算は、新設された救急外来医学管理料へと一本化・整理されました。
改定後は、平日の日中における救急搬送対応についても「救急搬送医学管理料」として評価の対象に含まれるようになっています。
救急搬送以外の患者に対しても、院内トリアージ実施体制加算(50点)が新設され、初診・再診を問わずトリアージの実績が評価される形となりました。
この再編により、救急外来におけるスタッフの労務提供が、より実態に即した形で収益に反映される構造へと改善されています。
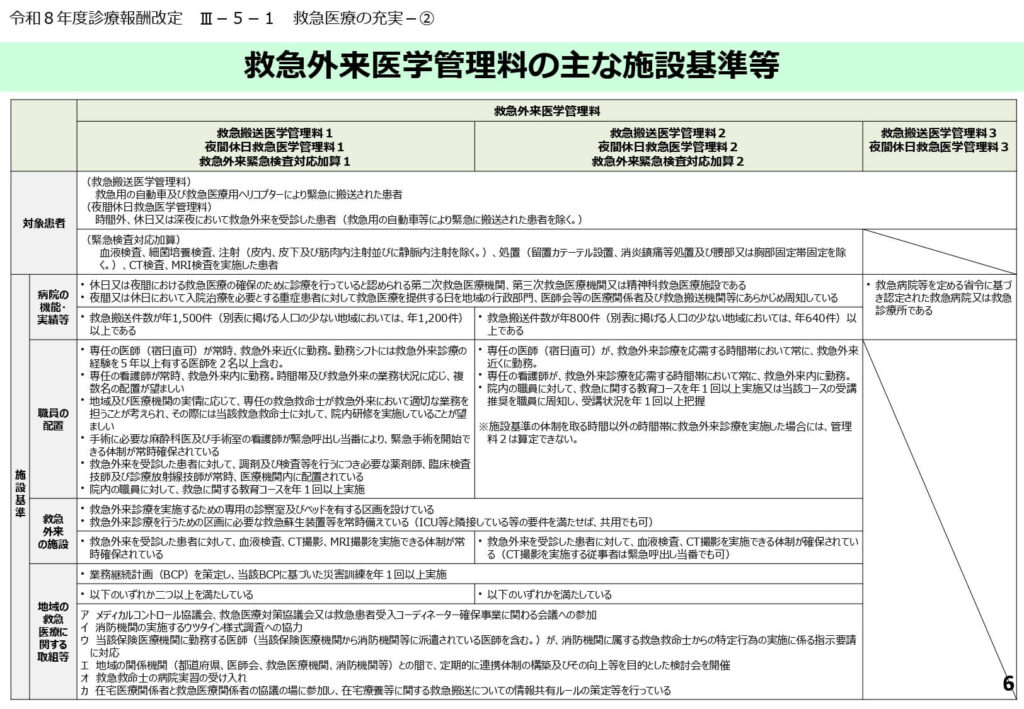
救急外来医学管理料を算定するための施設基準
救急外来医学管理料の算定には、病院の機能、実績、職員配置、および地域連携に関する厳格な基準を満たす必要があります。
実績要件として、二次救急医療機関等の認定を受けていることや、年間の救急搬送件数が一定数以上であることが求められます。
職員配置においては、救急外来に専任の医師や看護師を配置し、必要に応じて専門医が即座に対応できる体制を構築しなければなりません。
また、BCP(業務継続計画)の策定と年1回以上の訓練実施が新たに要件化されており、災害時を含む継続的な救急機能の維持が義務付けられました。
ICT活用による情報取得とトリアージ体制の強化
意識障害等の患者に対し、電子処方箋管理サービス等を通じて診療情報を取得した場合の「救急時医療情報取得加算(50点)」が新設されました。
患者本人の正確な既往歴や薬剤情報が不明な救急現場において、ICTを活用した迅速な情報把握を支援する狙いがあります。
また、院内トリアージ実施体制加算(50点)は、適切なトリアージ基準に基づき、専任の医師または看護師が評価を行う体制を評価するものです。
トリアージの結果を患者や家族に説明し、同意を得るプロセスも要件に含まれており、救急外来の透明性と質の向上が図られています。

救急患者の円滑な転院搬送と地域連携
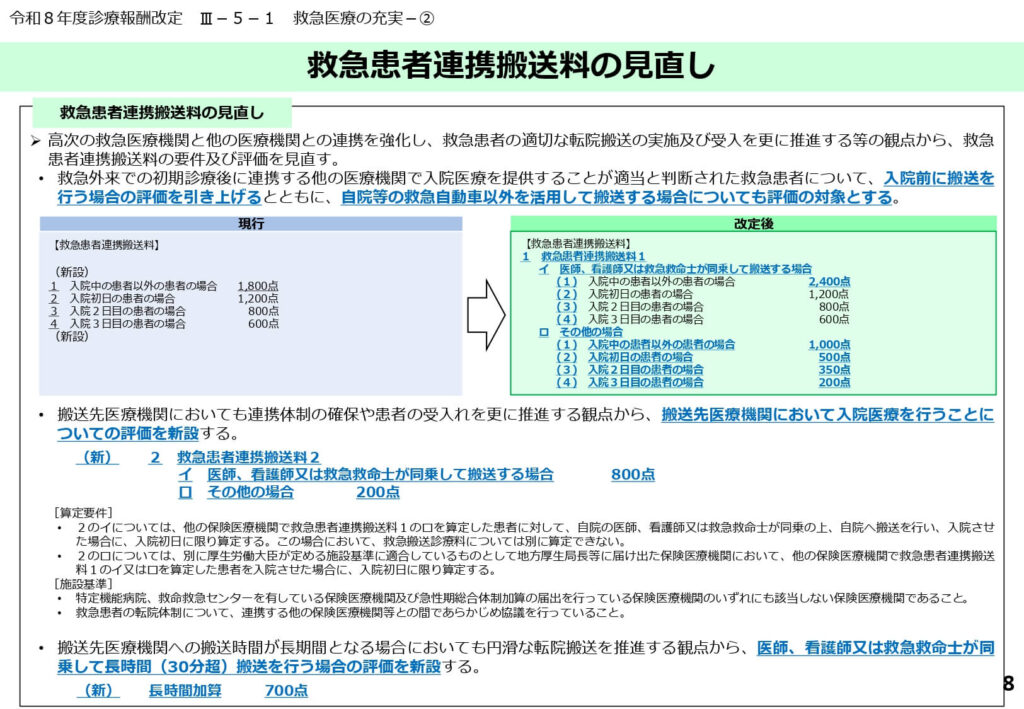
救急患者連携搬送料の見直しと評価の拡充
三次救急医療機関等から下り搬送(転院搬送)を行う際の評価である「救急患者連携搬送料」が大幅に強化されました。
医師、看護師、または救急救命士が同乗して搬送を行う場合の点数が引き上げられ、入院当日等の搬送では2,400点(現行1,800点)が算定可能となります。
自院の救急車だけでなく、民間救急車等の外部資源を活用した場合も新たに評価の対象として追加されました。
搬送先医療機関においても、救急患者の受け入れを評価する「救急患者連携搬送料2」が新設され、地域全体で患者を支えるインセンティブが強化されています。
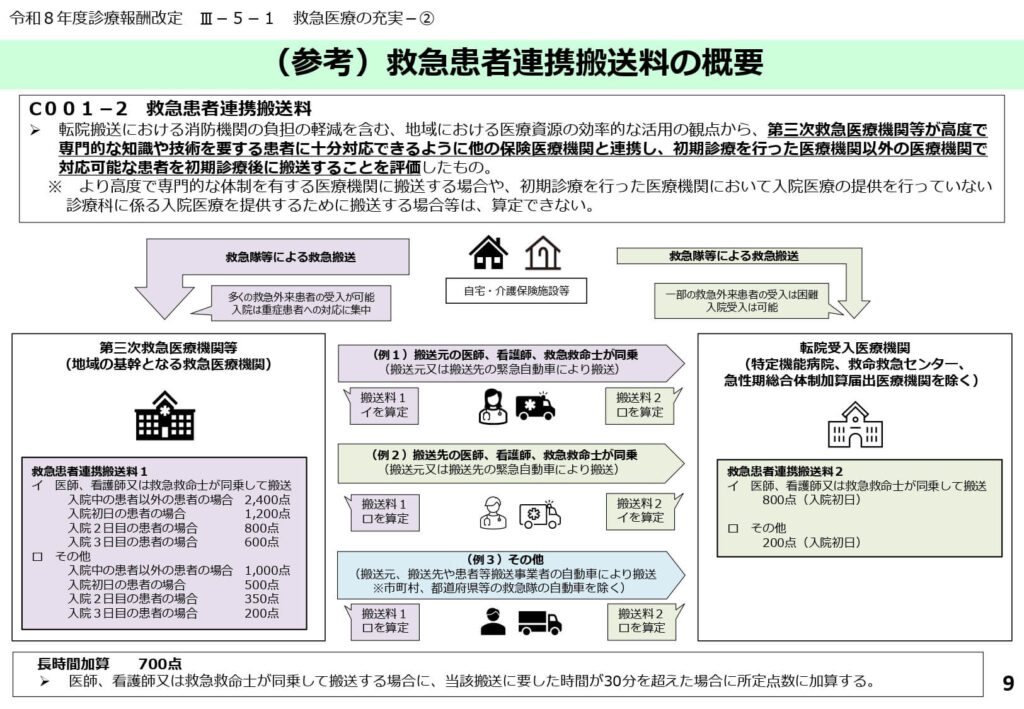
長時間搬送への配慮と連携搬送の運用スキーム
広域的な搬送が必要なケースに対応するため、搬送時間が30分を超える場合に算定できる「長時間加算(700点)」が新設されました。
遠方の専門医療機関への搬送に従事するスタッフの拘束時間を適切に評価し、搬送を躊躇させない体制を整える意図があります。
救急患者連携搬送は、搬送元の医師が搬送先の医師と連携し、診療情報を適切に提供することが基本となります。
地域の限られた医療資源を有効活用するため、高度な機能を備えた病院が重症患者に集中できる環境を、転院搬送の円滑化によって実現します。
小児・周産期医療の充実と施設基準の緩和
小児・周産期医療の持続可能性を高める5つの見直し
少子化が進展する中で小児・周産期医療を維持するため、全体像として5つの重点的な見直しが実施されました。
MFICUやNICUの医師配置要件の緩和、産科管理加算の新設、さらには成人移行期医療の推進などがその柱となります。
また、小児医療におけるがんゲノムプロファイリング検査等の高額な検査・薬剤への対応も強化されました。
これらの改定は、個別の疾患への対応力を高めると同時に、地域における周産期医療の経営基盤を支える多角的なアプローチとなっています。

MFICU管理料の医師配置要件緩和と実績評価
母体・胎児集中治療室(MFICU)管理料において、実態に即した医師配置の柔軟化が行われました。
夜間休日等に、MFICUのベッド数が6床以下である場合、オンコール体制での対応を認めるなどの要件緩和が盛り込まれています。
一方で、実績要件として、救急搬送の受入件数や緊急帝王切開の実施実績などが改めて定義されました。
産科異常出血を管理対象に含めるなど、臨床現場のニーズに応じた評価範囲の適正化も図られています。

NICU2の施設基準緩和による体制維持のサポート
新生児特定集中治療室管理料2(NICU2)の施設基準における、低出生体重児の入院実績要件が緩和されました。
直近1年間の出生体重2,500グラム未満の新生児入院患者数が、現行の「30人以上」から「25人以上」へと引き下げられています。
これは、出生数減少の影響を直接受ける地域周産期センター等が、NICUの機能を維持し続けられるようにするための激変緩和措置です。
高度な新生児医療を必要とする子供たちが、どの地域にいても適切な治療を受けられる体制を死守する政策的意図が反映されています。

産科管理加算の新設と混合病棟等における母子支援
分娩件数の減少に伴う産科病棟の混合病棟化に配慮し、新たに「産科管理加算(250点または50点)」が創設されました。
産科以外の患者と同じ病棟で管理を行う場合でも、母子の安全と心身の安定を確保するための体制を評価するものです。
施設基準では、産科病棟と他科の区域が適切に区分されていることや、助産師による専門的なケアが提供されていることが求められます。
院内助産や産後ケア事業との連携も要件に含まれており、妊娠から産後までを一貫して支える体制の構築を後押ししています。

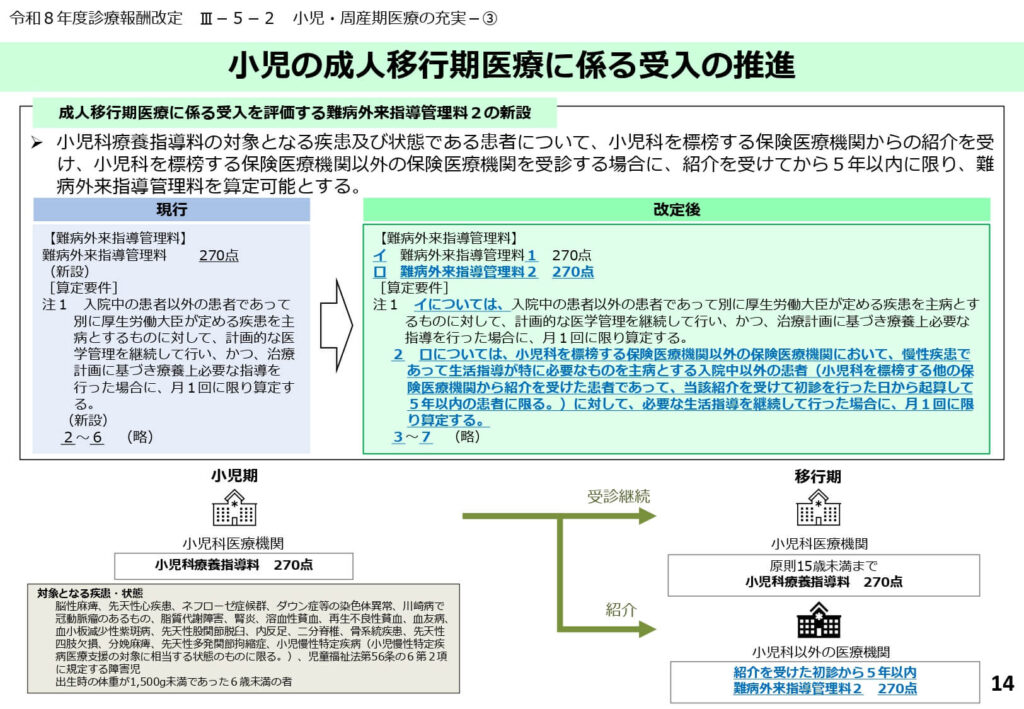
小児の成人移行期医療に係る受入の推進
小児期特有の疾患を抱える患者が成人期に達した後も、適切な診療科で継続的な医療を受けられるよう、成人移行期医療の受入体制が強化されました。
具体的には「難病外来指導管理料2(270点)」の新設により、小児科以外の診療科であっても、小児科等からの紹介を受けた患者に対して計画的な管理を行った場合に評価される仕組みです。
算定期間は紹介を受けてから5年以内に限定されており、この期間を通じて成人診療科へのスムーズな定着と自己管理能力の向上を支援することが期待されています。
トランジション(移行期)における医療の空白を埋めることで、長期にわたる療養生活の質を担保する重要な一歩となります。
小児医療における高額な検査・薬剤への対応
小児のがん診療や感染症対策において、最新かつ高額な医療技術・薬剤を迅速に導入できるよう、包括範囲の例外規定が見直されました。
がんゲノムプロファイリング検査(造血器腫瘍又は類縁疾患を対象とする場合)が小児入院医療管理料等の包括から除外され、出来高での算定が可能となっています。
また、薬価収載された抗RSウイルスヒトモノクローナル抗体製剤「ニルセビマブ」についても、小児科外来診療料等の包括から除外され、投与日に出来高算定できるよう整理されました。
これらの措置により、医療機関はコスト面での制約を軽減し、個々の患者に最適な高度専門医療をタイムリーに提供することが可能となります。

結論:救急医療の適正化と小児・周産期医療のレジリエンス構築
令和8年度の救急・小児周産期医療に関する改定は、逼迫する救急現場の「交通整理」と、縮小する出生数下での医療インフラの「存続」を両立させるための決断と言えます。
救急外来医学管理料への一本化は、評価の簡素化と同時に、24時間体制を維持するコストを正当に評価する大きな一歩です。
また、小児・周産期医療における要件緩和は、数字上の実績のみならず、地域で果たしている役割を重視する方向に舵を切ったことを示しています。
医療機関が明日から取り組むべき具体的なステップは以下の通りです。
1. 救急外来医学管理料の区分判定とBCPの整備: 自院の搬送実績と人員配置を精査し、最適な区分での届出を準備するとともに、義務化されたBCPの策定と訓練を計画する。
2. 転院搬送(下り搬送)の運用見直し: 救急患者連携搬送料の拡充を活かし、民間救急車等を含む搬送リソースを整理して、三次救急から後方支援病院への円滑な移行をルーチン化する。
3. 小児・周産期病棟の運営最適化: 産科管理加算の新設やMFICU・NICUの要件緩和を活かし、混合病棟化を含めた効率的かつ質の高いスタッフ配置を再設計する。
4. 成人移行期医療の体制構築: 小児科を持つ病院は、地域の成人診療科との連携パスを構築し、今回新設された評価を活用したシームレスな紹介体制を整える。
今回の改定は、医療機関に対して、地域における自院の役割を再定義し、限られた資源をいかに賢く使うかを問いかけています。
変化を負担として捉えるのではなく、体制をより強固なものにするための機会として活用することが、持続可能な医療経営の鍵となります。

最後までお読みいただき、ありがとうございました!