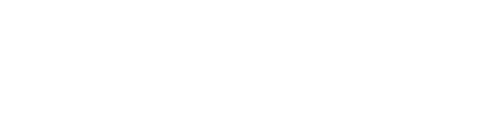令和8年度診療報酬改定において、「がん・難病・感染症」の分野は、質の高い医療の持続可能な提供体制を構築するための重点領域として位置づけられました。
今回の改定の大きな特徴は、第4期がん対策推進基本計画等の政策目標を具現化するため、実態調査に基づいた定量的な根拠を算定要件へ緻密に反映させている点にあります。
がんゲノム医療においては、検査の迅速化と効率化を図るための「エキスパートパネル」の要件緩和が断行され、外来化学療法では患者の利便性に直結する「皮下注射」が正当に評価されることとなりました。
また、難病対策では、遺伝情報の特性を鑑みた「ライフステージに応じた継続的な支援」を評価する新管理料が創設され、感染症対策では薬剤耐性や院内感染リスクに対する客観的データに基づいた体制評価が強化されています。
本記事では、厚生労働省の各種検討会資料や実態調査データから浮き彫りになった課題と、それに対応する資料の内容を、背景から解説します。
 Kota
Kota
35歳の医療コンサルタント。とんねるめがほん運営。
9年間医療事務として外来・入院を担当。
毎月約9億円を請求していました。
現在は“医業経営コンサルタント”として活躍中。
投資もそこそこに継続中。米国株を主軸としてETFや不動産も少々投資しています。
趣味は読書・ギター・ドライブ・ダーツ。DJもたまにやります。
Twitterはこちら
背景:がん・難病・感染症対策の新たな座標軸
第4期がん対策推進基本計画が描く「誰一人取り残さないがん対策」
令和5年3月に閣議決定された「第4期がん対策推進基本計画」では、全体目標として「全ての国民とがんの克服を目指す」ことが掲げられました。
分野別目標では、がん医療の均てん化に加え、「がんゲノム医療」「希少がん・難病対策」「緩和ケアの推進」が重点項目として指定されています。
特に、がんゲノム医療の推進においては、全ゲノム解析等の新たな技術を速やかに医療実装することが求められており、今回の改定における施設基準や算定要件の見直しは、まさにこの基本計画を診療報酬の側面から強力にバックアップするものと言えます。
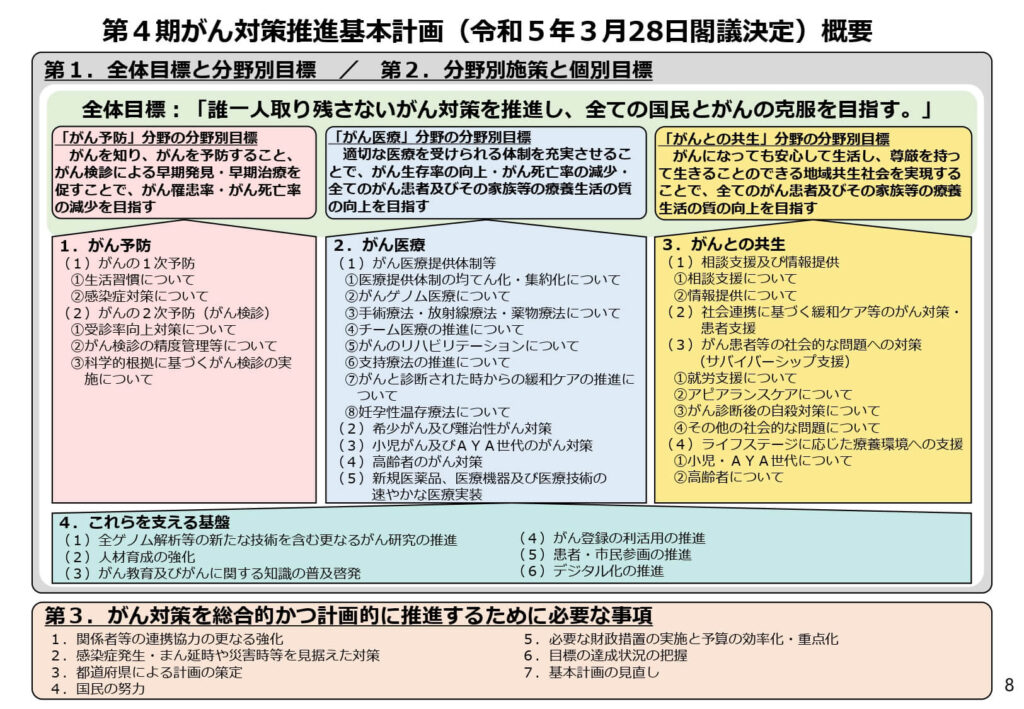
遺伝カウンセリングにおける「ライフステージ別支援」の欠如
遺伝性疾患の診療において、患者や家族に対する心理社会的支援は極めて重要です。
しかし、これまでの「遺伝性腫瘍カウンセリング加算」は、検体検査判断料に対する加算という性質上、検査実施時に1回限りの算定しか認められていませんでした。
実態調査や関連学会のガイダンスによれば、遺伝情報は生涯変わらないものであり、思春期、進学、結婚、出産といったライフステージの変化に応じて、必要となる情報提供や心理的支援の内容は動的に変化します。
検査時だけでなく、将来にわたる継続的な関わりを評価する枠組みが不在であったことが、長期的な支援体制構築の壁となっていました。
院内感染リスクの定量化:CDIおよびESBL産生菌の脅威
感染症対策の現場では、クロストリディオイデス・ディフィシルやESBL産生腸内細菌目細菌による院内感染が深刻な課題となっています。
統計によれば、CDIの発症により入院期間は平均10日延長し、入院費は最大1.8倍に増加することが報告されています。
また、ESBL産生菌は血流感染を起こした場合、非耐性菌に比べて死亡率が1.7倍に跳ね上がるという極めてリスクの高い病原体です。
これらの感染症を抑制するためには、アルコール消毒が効かない芽胞形成菌への対応や、個室隔離による物理的な遮断が有効であることが科学的に証明されていますが、医療機関の体制評価としては不十分な側面がありました。

がん医療及び緩和ケアの質の向上に向けた評価
外来腫瘍化学療法診療料の見直し:皮下注射製剤の適正評価
外来でのがん化学療法の実施体制を評価する「外来腫瘍化学療法診療料」について、投与経路の実態に合わせた見直しが行われました。
これまでは静脈内注射が中心の評価体系でしたが、医療技術の進歩に伴い、投与時間が短く患者負担の少ない皮下注射製剤の利用が拡大しています。
今回の改定では、皮下注射を実施した場合の点数を新たに設定し、製剤の特性や手技の難易度に応じた評価が導入されました。
患者の滞在時間短縮とQOL向上を促進しつつ、医療機関の処置コストを適切に反映させる仕組みとなっています。

がんゲノムプロファイリング検査の迅速化:エキスパートパネルの要件緩和
がんゲノム医療の社会実装を加速させるため、がんゲノムプロファイリング検査等の要件が見直されました。
最大の変更点は、一定の条件を満たす場合に「エキスパートパネル」での検討を省略することを認めた点です。
具体的には、検査の結果、投与可能な医薬品が存在しないことが明らかな場合や、C-CATの調査結果において二次的所見を疑う変異が検出されなかった場合などが対象となります。
これにより、治療方針の決定までの期間を短縮し、限られた医療資源をより高度な判断が必要な症例に集中させることが可能になります。

人口減少地域におけるIMRT(強度変調放射線治療)の提供体制維持
高度な放射線治療であるIMRTについて、人口減少地域においてもその提供体制を維持するための見直しが行われました。
放射線治療を専ら担当する常勤医師の配置要件について、自施設での常勤医師が1名であっても、情報通信技術(ICT)を活用して遠隔の専門医と共同で放射線治療計画を作成できる体制を整えている場合に算定が可能となります。
地域間での医療格差を是正し、居住地に関わらず質の高い放射線治療へのアクセスを確保することを目的とした、実効性の高い緩和措置です。

がん患者指導管理料の見直し:病態変化時の継続的な意思決定支援
がん患者に対する意思決定支援を強化するため、がん患者指導管理料の算定要件が見直されました。
病状の変化に伴って診療方針の変更が必要となった場合に、再度1回に限り算定できる規定が追加されました。
また、公認心理師や社会福祉士等の多職種が連携し、アピアランスケアや就労、妊孕性温存などの多岐にわたる課題に対応することも明確化されています。
治療方針の提示にとどまらず、生活者としての患者を支える包括的なサポートの充実が図られています。

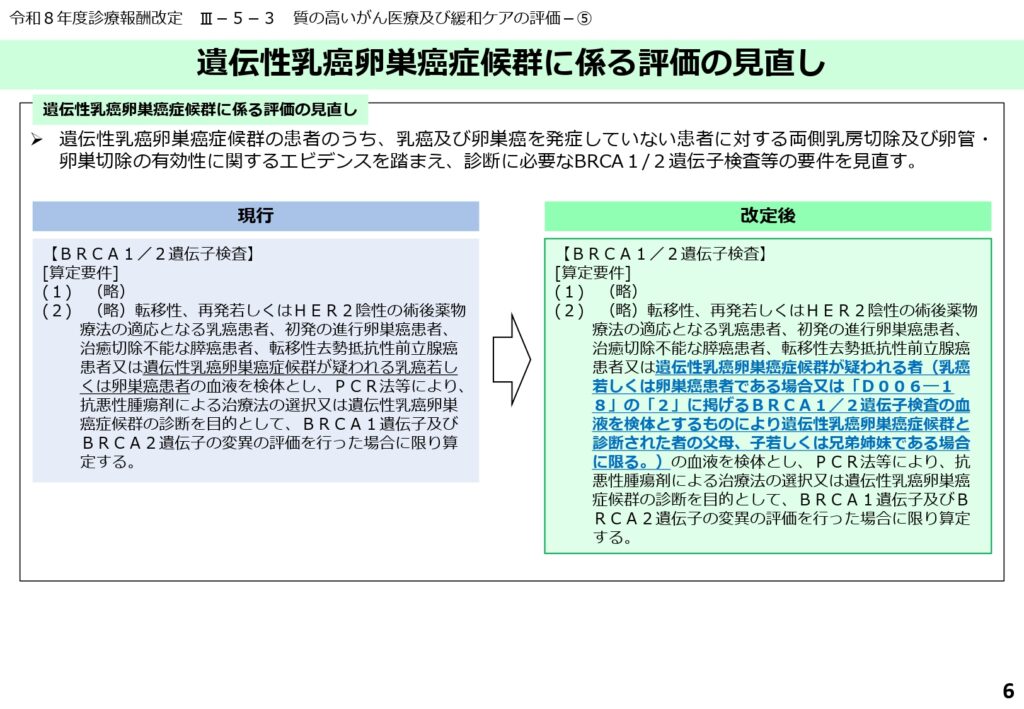
遺伝性乳癌卵巣癌症候群(HBOC)に係る診断・評価の適正化
HBOCの患者に対するBRCA1/2遺伝子検査等の評価について、最新の臨床的エビデンスに基づいた見直しが行われました。
遺伝子変異の評価を適切に行った場合に限り算定できるよう要件が整理され、血縁者に対する予防的な介入を見据えた診断の重要性が強調されています。
家系全体の健康管理を見据えた、精度の高い遺伝医学的評価の実践が求められます。
抗がん剤曝露対策の推進:閉鎖式接続器具使用加算の創設
がん化学療法に従事する医療従事者の安全確保を目的として、閉鎖式接続器具の使用を評価する加算が新設されました。
「投与時閉鎖式接続器具使用加算」として150点が設定され、無菌製剤処理料1を算定する患者に対して、曝露リスクの高い抗がん剤を投与する場合が対象となります。
産業保健の観点から、安全な作業環境の構築を経済的に支える画期的な評価項目です。

非がん患者に対する緩和ケアの対象拡充(末期呼吸器・腎不全)
緩和ケアの評価対象が、がん患者以外の終末期患者へ大幅に拡充されました。
「緩和ケア診療加算」や「外来緩和ケア管理料」の対象に、末期呼吸器疾患および末期腎不全が追加されています。
非がん疾患であっても、身体的苦痛や精神的苦痛はがん患者と同等以上に大きいことが指摘されており、専門的な緩和ケアチームによる介入が疾患を問わず提供される体制が整備されました。

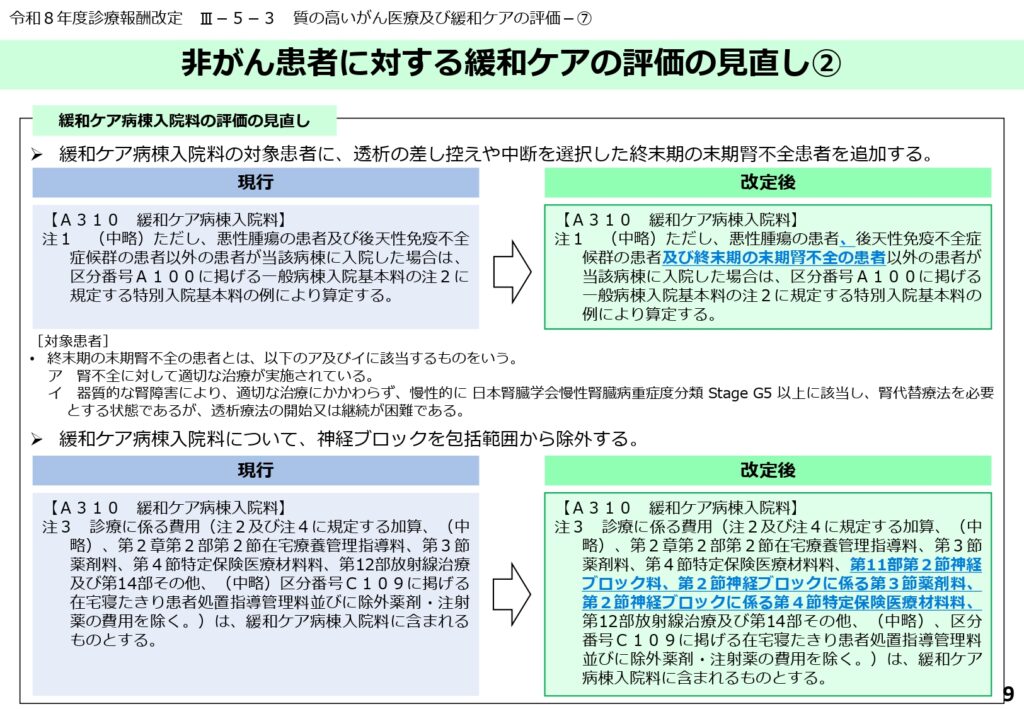
緩和ケア病棟における透析中止等への対応と薬剤の包括除外
緩和ケア病棟入院料について、透析の差し控えや中断を選択した終末期の末期腎不全患者を受け入れた場合の対応が明確化されました。
また、緩和ケア病棟において神経ブロックを実施した場合の手技料や薬剤料が包括範囲から除外され、出来高算定が可能となっています。
患者の意思決定を尊重しつつ、必要な疼痛緩和処置が経済的な制約なく実施できる環境が整えられました。
難病対策と遺伝性疾患への生涯にわたる支援
遺伝性疾患療養指導管理料の新設:ライフステージ別支援の評価
従来の「遺伝性腫瘍カウンセリング加算」などを発展的に解消し、難病や遺伝性疾患全般を対象とした「遺伝性疾患療養指導管理料」が新設されました。
背景資料で示された「ライフステージに応じた継続的な支援」を実現するため、検査実施時だけでなく、その後の適切な医学管理や指導を継続的に評価する仕組みです。
初回来院時には700点、2回目以降は200点が算定可能となり、遺伝学的情報に基づいた長期的かつ専門的な関わりが診療報酬体系に組み込まれました。

遺伝学的検査の対象疾患拡大と診断精度の向上
保険適用となる遺伝学的検査について、新たに指定難病となった疾患や最新の医学的知見に基づき、対象疾患の一覧が更新されました。
指定難病344疾患への対応を進めるとともに、特定の遺伝子変異の有無が治療薬の選択に直結する疾患群に対する検査が拡充されています。
難病の早期診断と個別化治療の推進が、ゲノム技術の活用によって加速することが期待されます。

感染症対策及び薬剤耐性(AMR)対策の強化
SARS-CoV-2(新型コロナ)等に係る検査の適正な算定要件
新型コロナウイルス感染症を含む呼吸器感染症の検査について、同時検査の必要性を踏まえた要件の整理が行われました。
重症化リスクが高い患者や、医師が同時検査の必要性を認めた場合に限定して算定が認められます。
感染状況の変化に応じた柔軟な運用と、限られた検査資源の有効活用を両立させる算定体系となっています。

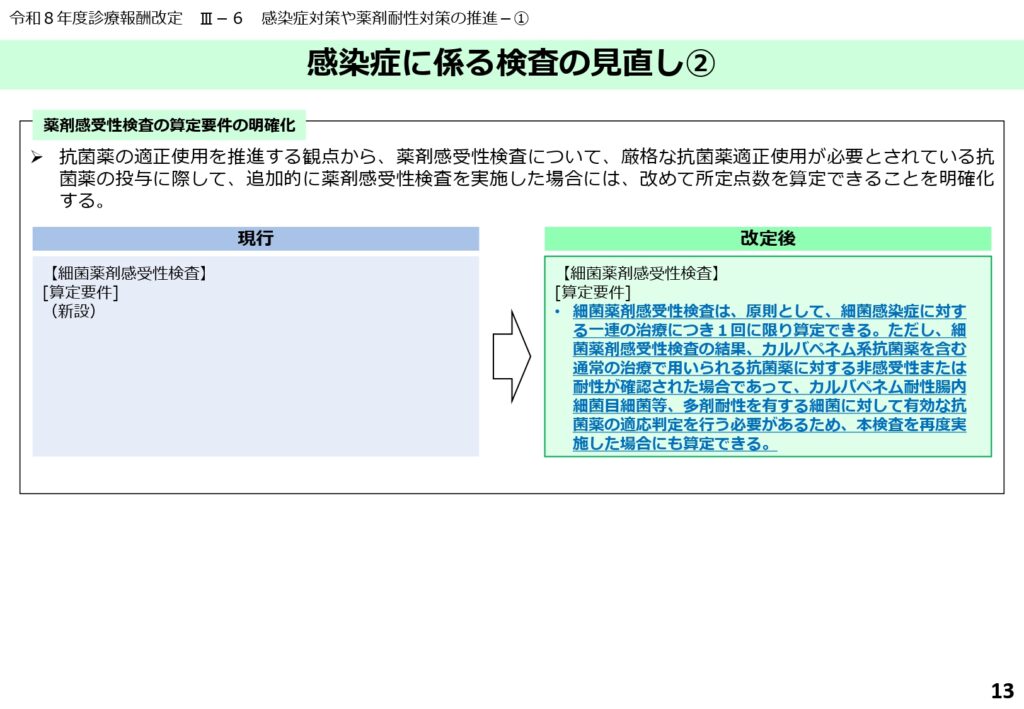
薬剤耐性(AMR)対策:適正使用の推進と感受性検査の評価
抗菌薬の適正使用を推進するため、薬剤感受性検査の要件が強化されました。
広域抗菌薬を投与する際、原則として感受性検査を実施し、その結果に基づいた治療を行うことが明確化されています。
薬剤耐性菌の発生を抑制することは社会的な責務であり、検査に基づいた科学的な治療の実践が求められます。
微生物学的検査体制加算の新設と個室・陰圧室管理の拡充
院内感染対策の根幹を支える微生物学的検査室の役割を評価するため、「微生物学的検査体制加算」が新設されました。
背景資料で深刻なリスクが示されたCDIやESBL産生菌感染症の患者に対し、個室や陰圧室で適切な感染管理を行った場合の評価も拡充されています。
単なる衛生管理にとどまらず、病原体の特性に応じた高度な感染防止対策を組織的に実施する体制が評価の対象となります。

結核病棟入院基本料の見直し:減少する結核患者への対応
結核患者の減少という現状を踏まえ、結核病棟の機能を維持するための見直しが行われました。
入院期間が短い段階(14日以内等)での評価を引き上げ、初期の集中的な治療と排菌停止までの管理を支援します。
また、地域の医療資源を有効活用するためのモデル事業の知見を反映し、結核病床の適切な配置と運用の効率化が図られています。

結核患者受入体制の確保とユニット化病床の評価
結核患者の受入れが困難な状況を改善するため、一般病棟や精神病棟の一部をユニット化して結核患者を受け入れる体制の評価が新設されました。
合併症を持つ結核患者や、専門的な病棟以外での治療が必要なケースに対して、感染防止対策を講じた上での入院継続を可能にします。
公衆衛生上の脅威である結核に対し、医療機関が柔軟かつ継続的に対応できる仕組みを構築しています。

まとめ:高度専門医療の持続可能性と実務への影響
令和8年度診療報酬改定における「がん・難病・感染症」の各項目は、単なる点数の見直しにとどまらず、日本の医療が直面する構造的課題への回答となっています。
がんゲノム医療の効率化や外来化学療法の多様化は、限られた専門人材と患者の時間を最大限に有効活用するための必然的な進化です。
また、遺伝性疾患への生涯にわたる支援や、薬剤耐性への厳格な対応は、将来の医療の質を守るための先行投資と言えるでしょう。
医療機関が取り組むべき実務的ステップは以下の通りです:
1. ゲノム医療の運用見直し: エキスパートパネル省略のワークフローを策定し、迅速な検査結果提供体制を構築すること。
2. 多職種チームの機能強化: 遺伝性疾患の管理や緩和ケアの拡充(非がん疾患)に対応するため、各専門職の役割を再定義し、連携の質を高めること。
3. 感染対策データの可視化: CDI/ESBL等の院内発生率や抗菌薬の使用実態を客観的に把握し、新設された体制評価の要件を確実に満たすこと。
今回の改定を、単なるコスト増への対応ではなく、自施設の専門性を高め、地域における高度医療の拠点としての機能を強化する絶好の機会と捉えるべきです。

最後までお読みいただき、ありがとうございました!