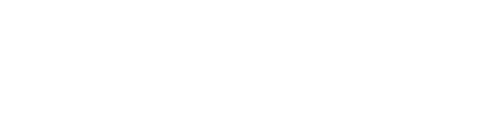令和8年度診療報酬改定における「精神医療」分野では、精神疾患患者の急増と高齢化、そして「地域生活中心」という基本的理念に基づき、入院医療の機能分化と多職種連携の強化が柱となりました。
特に、患者調査などの客観的な統計データを背景として、精神病床における多職種協働の評価や、小規模・機能分化を進める医療機関への新たな加算が新設されています。
また、身体合併症への対応やオンライン精神療法の初診からの評価など、現代の医療ニーズに即した質の高い精神医療の提供体制が整備されました。
本記事では、厚生労働省の統計データが示す課題と、それに対応するための具体的な改定内容について、資料に基づいて解説します。
 Kota
Kota
35歳の医療コンサルタント。とんねるめがほん運営。
9年間医療事務として外来・入院を担当。
毎月約9億円を請求していました。
現在は“医業経営コンサルタント”として活躍中。
投資もそこそこに継続中。米国株を主軸としてETFや不動産も少々投資しています。
趣味は読書・ギター・ドライブ・ダーツ。DJもたまにやります。
Twitterはこちら
背景:精神疾患患者の急増と地域生活中心の理念
精神疾患患者の推移と外来医療へのシフト
厚生労働省の患者調査によると、精神疾患を有する総患者数は約603万人に達しており、過去20年間で2倍以上に増加しています。
その内訳を見ると、入院患者が約26.6万人であるのに対し、外来患者は約576.4万人と圧倒的な割合を占めています。
平成14年の258.4万人から継続して増加傾向にあり、精神医療の主戦場が完全に入院から地域・外来へとシフトしていることが数値からも明らかです。
今回の改定では、この膨大な外来・地域ニーズにどのように対応するかが重要な焦点となっています。
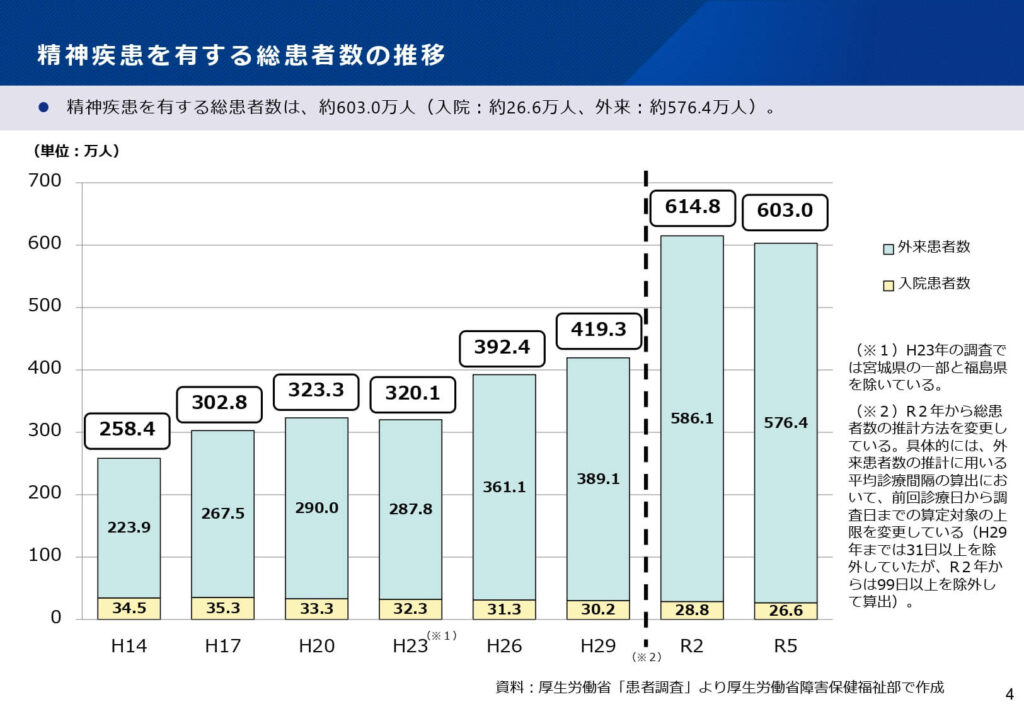
「地域生活中心」の理念と地域包括ケアシステム
平成29年の「これからの精神保健医療福祉のあり方に関する検討会」で示された「地域生活中心」という理念は、今回の改定の精神的支柱となっています。
精神障害者が地域の一員として安心して自分らしい暮らしができるよう、「精神障害にも対応した地域包括ケアシステム」の構築が最優先課題として掲げられました。
医療、障害福祉、介護が一体となって地域生活を支えるネットワークの構築が求められており、診療報酬においてもその連携を評価する枠組みが大幅に強化されています。
市町村や保健所をバックアップする体制の整備が、医療機関にとっても重要な役割として位置づけられました。
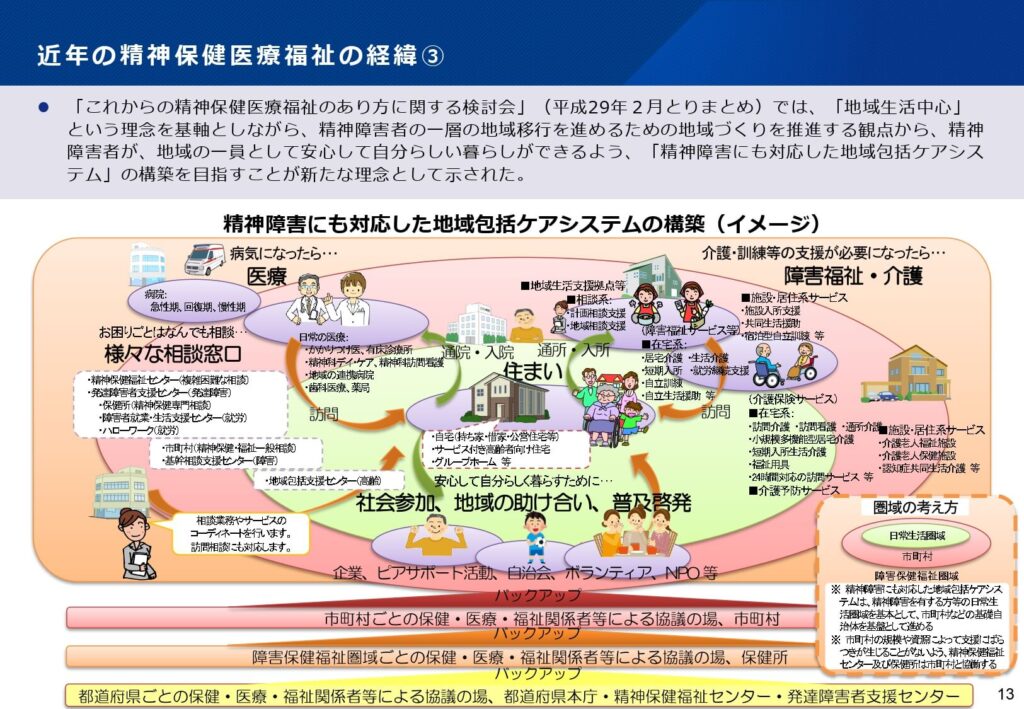
精神医療に係る全体像と各領域の評価方針
質の高い精神医療の提供に向けて、外来、入院、身体合併症対応、退院支援という4つの軸で全体像が描かれています。
外来では初期診療の充実、入院では救急対応と多職種協働の評価、身体合併症では内科的診療の加算などが盛り込まれました。
人口減少や入院患者数の減少という構造的な変化を見据えつつ、医療の質を維持・向上させるための多角的なアプローチが提示されています。
多職種による支援の強化が全体を貫くテーマとなっており、チーム医療の実践が算定要件の鍵を握っています。
精神病床の機能分化と多職種協働の推進
精神病床における多職種協働加算の新設
精神病床において看護職員と多職種が密接に連携することを評価する「精神病棟看護・多職種協働加算」が新たに設けられました。
13対1入院基本料で357点、15対1入院基本料で196点が加算され、チーム医療への投資を直接的に評価する仕組みです。
作業療法士、精神保健福祉士、公認心理師のいずれかを常時配置することが求められ、かつ平均在院日数の短縮実績も要件とされています。
単なる人員配置ではなく、早期退院という具体的な成果に結びつく多職種介入を重視している点が特徴です。

精神科地域密着多機能体制加算の新設
小規模医療機関や病床削減に取り組む医療機関が、地域包括ケアの核となることを評価する「精神科地域密着多機能体制加算」が創設されました。
最大800点(加算1)という高い点数が設定され、入院医療の質向上と地域定着支援を一体的に提供する体制が評価されます。
許可病床数350床以下という規模要件に加え、精神科救急への協力や退院支援部門の設置が必須となります。
大規模病院から地域に密着した多機能型病院への転換を促し、地域全体での病床適正化を進める政策的意図が反映されています。
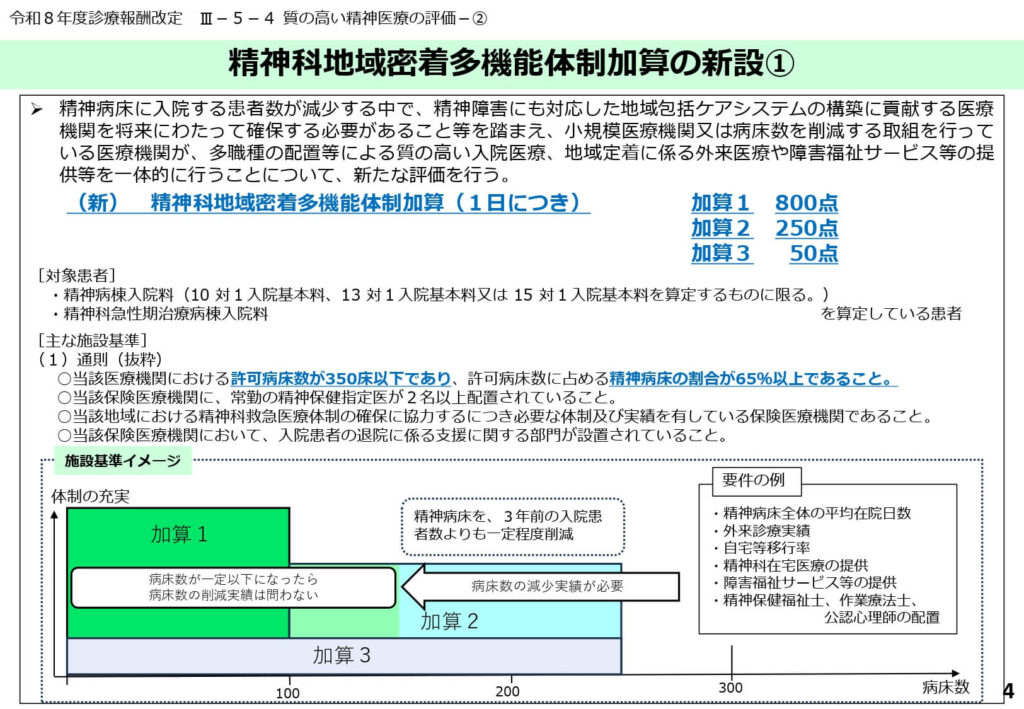
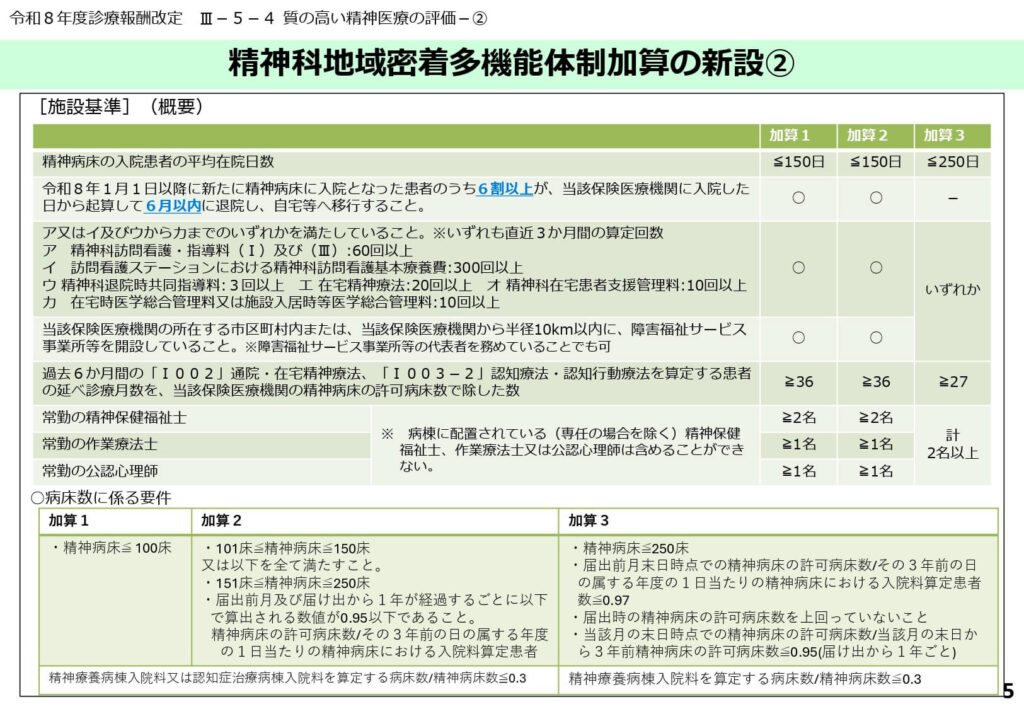
精神科地域密着多機能体制加算の詳細要件と実績評価
この加算の算定には、平均在院日数の短縮(150日以下など)や、退院後の自宅移行率といった厳しい実績要件をクリアする必要があります。
また、訪問看護や在宅精神療法の実施回数、さらには近隣への障害福祉サービス事業所の開設など、地域生活を支える実積が細かく問われます。
常勤の精神保健福祉士や公認心理師の配置も、病棟配置とは別に必要となるなど、極めて高い専門的体制が求められます。
病床削減という経営的な痛みを伴う取り組みに対し、質の高い医療提供による収益確保を保証する構造となっています。
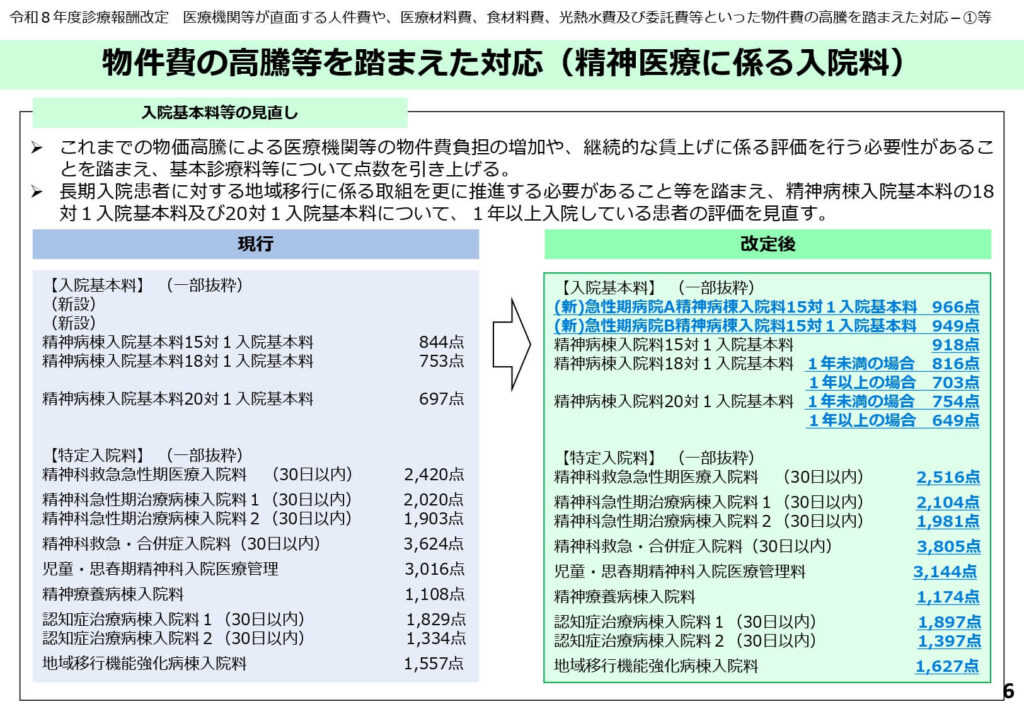
物件費等の高騰を踏まえた入院料の引き上げと長期入院への厳格化
物件費高騰や賃上げに対応するため、精神医療に係る入院基本料や特定入院料の点数が引き上げられました。
一方で、18対1や20対1の入院基本料については、1年以上入院している患者の点数が大幅に引き下げられ、早期退院への圧力が強まっています。
ベースアップ対応のための原資を確保しつつ、不必要な長期入院を抑制するというアメとムチの使い分けがなされた改定です。
医療機関は、人件費高騰に対応するための経営改善と、在院日数短縮という二つの課題に同時に向き合う必要があります。
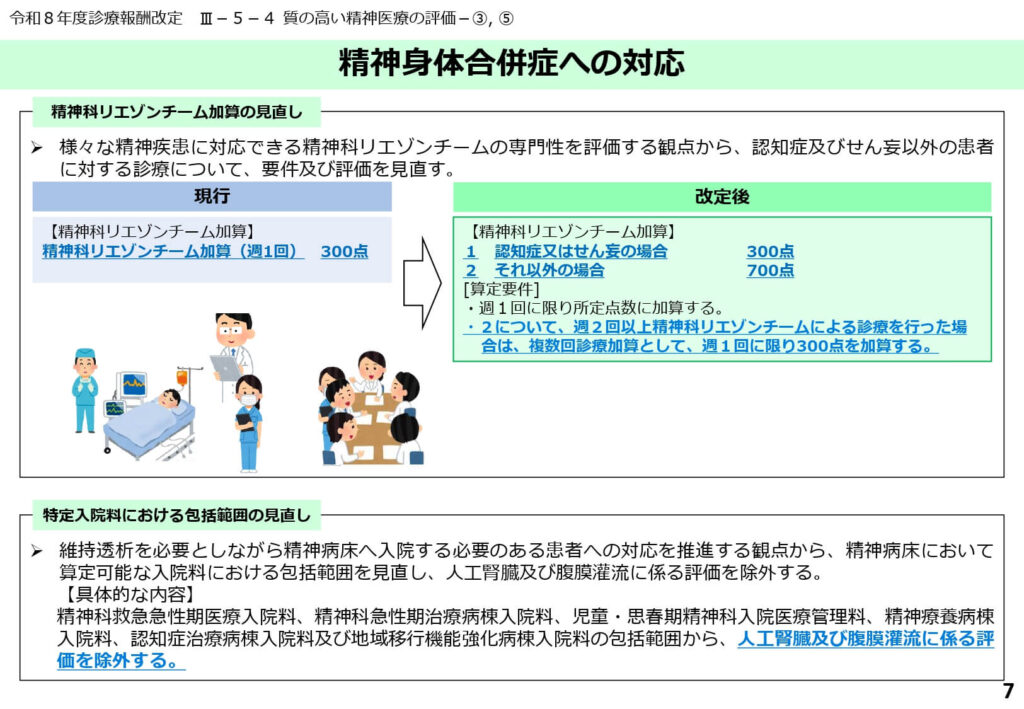
精神科救急医療と身体合併症対応の強化
精神科リエゾンチーム加算の見直しと透析評価の出来高化
精神科リエゾンチームの専門性を評価するため、認知症・せん妄以外の患者への診療について点数が700点へと大幅に引き上げられました。
また、維持透析が必要な患者が精神病床で適切な治療を受けられるよう、特定入院料の包括範囲から「人工腎臓」等の評価が除外され、出来高での算定が可能となりました。
これにより、身体合併症を持つ精神疾患患者の受け入れに伴うコスト面での障壁が緩和されています。
精神科と身体科の垣根を低くし、総合的な医療提供体制を構築することが目指されています。
精神科慢性身体合併症管理加算の新設
高齢の精神疾患患者が増加する中、糖尿病などの慢性的な身体疾患を適切に管理することを評価する「精神科慢性身体合併症管理加算(700点)」が新設されました。
精神病床に内科医を配置し、継続的な管理を行う体制を整えることが算定の条件となります。
これまでは評価が不十分であった「精神科病棟での内科的診療」に光が当てられた形です。
高齢化が進行する精神病棟の現状を追認し、より安全な医療提供を支える重要な評価と言えます。

精神科救急急性期医療入院料の重症度基準への移行
精神科救急の施設基準における新規入院患者の割合要件が、従来の入院形態ベースから「重症度チェックリスト」ベースへと刷新されました。
他害行為や自殺念慮、意識障害などの臨床的状態を点数化し、3点以上の患者が6割以上であることを求める精緻な評価に変わります。
形式的な入院手続きだけでなく、実際に緊急性の高い治療が必要な患者を受け入れている実績が問われることになります。
真に救急機能を果たしている病棟が適切に評価される公平な仕組みへの転換です。

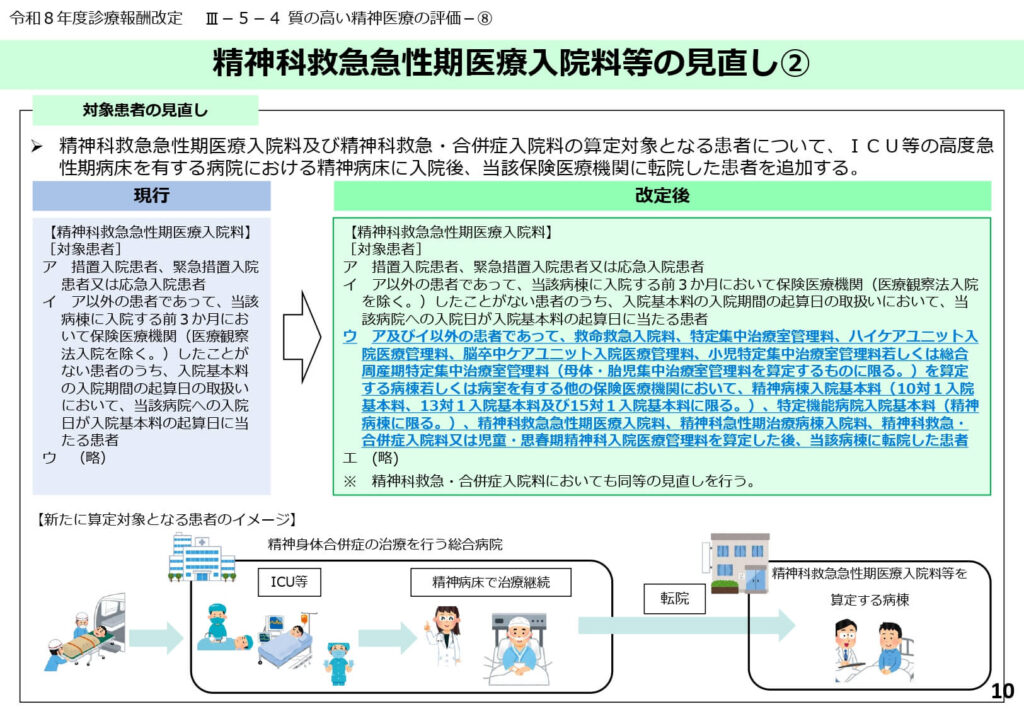
高度急性期からの転院患者の算定対象追加
ICU等で身体的治療を終えた後の精神疾患患者を受け入れた場合も、精神科救急急性期医療入院料の算定対象に含まれるようになりました。
総合病院の高度急性期病床から精神科単科病院へのスムーズな転院を促すための連携強化策です。
身体管理から精神管理への橋渡しを評価することで、地域全体の急性期病床の回転率向上に寄与します。
病院間の役割分担と連携を診療報酬で強力にバックアップする狙いがあります。
精神科救急医療体制加算の実績評価への一本化
加算体系が実績重視に整理され、時間外・休日等の受入件数が年間65件以上などの高いハードルが設定されました。
24時間365日、入院形態を問わず受け入れるという「断らない精神科救急」を実践する医療機関が重点的に評価されます。
特例的な規定の廃止も含め、実績に基づかない形式的な届出を排除する厳しい方向性が示されました。
地域における救急拠点としての責任が、これまで以上に重く問われる内容となっています。

クロザピン導入実績要件の緩和と対象拡大
治療抵抗性統合失調症治療薬「クロザピン」の導入実績要件が、病棟単位から医療機関全体単位へと緩和されました。
これにより、特定の病棟だけでなく外来や他病棟での導入実績も合算可能となり、算定のハードルが下がっています。
また、精神科急性期医師配置加算の対象に15対1入院基本料を算定する病棟が追加されるなど、対象範囲も広がりました。
難治性患者に対する高度な専門的治療を、より多くの医療機関で実施可能にするための普及促進策です。

外来診療の質向上と地域・多職種連携
通院・在宅精神療法の時間評価充実と適正化
初診において60分以上の診療を行った場合の評価が650点に引き上げられ、丁寧な問診と診断が重視されています。
一方で、非精神保健指定医による診療については大幅な減算が導入されるなど、専門性に応じた格差が鮮明になりました。
さらに向精神薬の多剤投与が行われている場合には算定できない規定が設けられ、適切な薬物療法の徹底が促されています。
診療の「質」と「適正化」を同時に追求する厳しい姿勢が示された改定です。

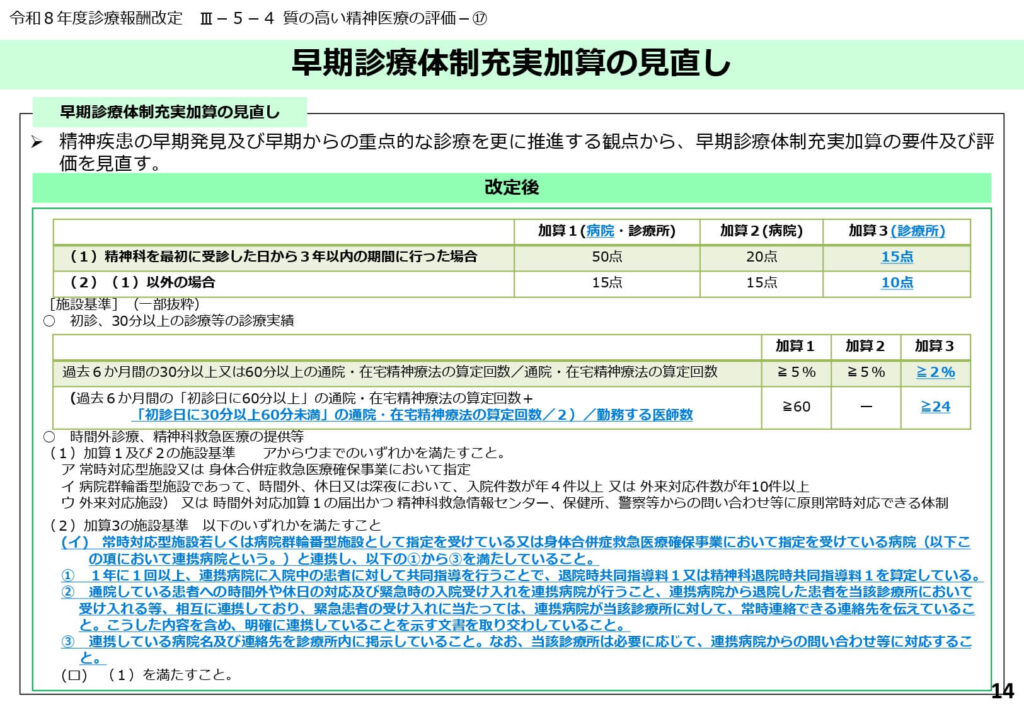
早期診療体制充実加算の見直しと診療所の役割強化
精神疾患の早期発見を評価する加算が見直され、診療所向けに加算3が新設されました。
初診から3年以内の患者に対する重点的な診療を評価し、重症化を未然に防ぐ水際対策を強化しています。
病院との連携文書の取り交わしなどが要件とされ、地域でのバックアップ体制の有無が厳格に問われます。
「かかりつけ精神科医」としての機能を明確にし、地域での早期介入体制を確立する狙いがあります。
情報通信機器を用いた精神療法の初診評価の新設
一定の条件下で、オンラインによる初診精神療法が評価されるようになりました。
行政機関による訪問指導が行われている未治療者や、ひきこもり状態にある者など、通院が困難な層が主な対象です。
診察時には多職種の専門職が患者に同席している必要があり、安全性と情報収集の確実性が担保されています。
テクノロジーを活用し、これまで医療が届かなかった層にアプローチするための新たなチャネルとしての期待がかかっています。

心理支援加算の対象拡大と公認心理師の要件
心理支援加算の対象に、新たに神経症性障害や不眠症などが加えられ、より多くの患者が心理的介入を受けられるようになりました。
公認心理師に対する勤務経験要件が設定されるなど、実施者の質を担保するための基準も強化されています。
多職種協働の一環として、公認心理師がチーム医療の中で果たすべき役割がより具体的に定義されました。
専門職としての能力を最大限に引き出し、薬物療法以外の選択肢を充実させることが目指されています。

公認心理師による認知行動療法の評価新設
公認心理師が主導して実施する認知行動療法に対し、新たに330点の評価が新設されました。
これまでは医師の関与が強く求められていた領域ですが、専門研修を修了した公認心理師による単独の面接も評価の対象となります。
うつ病や不眠症など、認知行動療法の有効性が高い疾患に対して、よりアクセスしやすい体制を構築することが目的です。
精神科領域における「心の専門家」としての公認心理師の地位が、診療報酬上でも一段と確立されました。

入退院支援部門の兼務規定と多職種退院支援の評価
入退院支援加算と精神科入退院支援加算の専従職員について、同一部門内での兼務が明示的に認められました。
事務的な負担を軽減し、より効率的な退院支援体制の構築を可能にする実務的な配慮です。
また、医療保護入院等診療料において多職種退院支援を行った場合の評価が新設され、困難な退院調整に対するインセンティブが強化されました。
制度上の障壁を取り除き、多職種が退院支援に注力できる環境整備が進められています。

精神保健福祉士の病棟外業務の容認
病棟専従の精神保健福祉士が、患者に同行して地域での活動を行うことなどが公式に認められました。
これまでは病棟内での業務に縛られがちでしたが、地域生活へのスムーズな移行を支援するためのアウトリーチ的な活動が評価されることになります。
患者とともに地域を歩き、生活基盤を整えるという精神保健福祉士本来の専門性が、診療報酬の枠組みの中でも発揮しやすくなりました。
病棟と地域をシームレスにつなぐ「伴走型支援」の重要性が認められた画期的な見直しです。

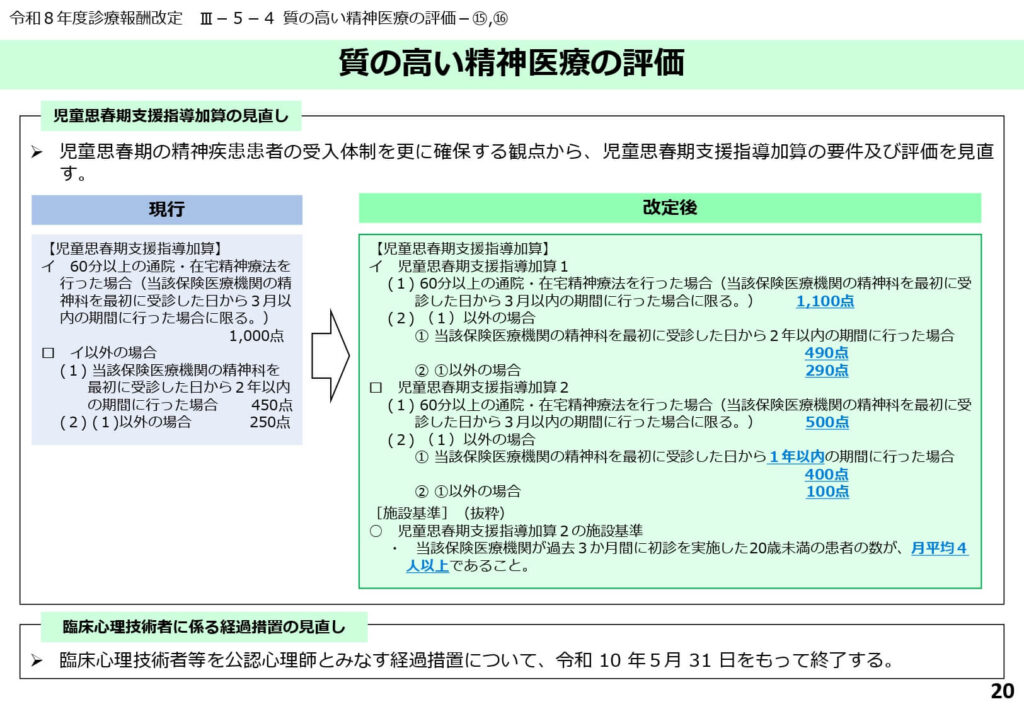
児童思春期支援の充実と経過措置の終了
児童思春期精神疾患患者の受入体制を強化するため、診療実績に応じた新たな加算(加算2)が設けられました。
早期の適切な介入により、成人期への重症化や社会的損失を防ぐという将来投資的な側面が強い改定です。
また、旧来の臨床心理技術者を公認心理師とみなす経過措置が令和10年に終了することも決定し、資格の統合と専門性の確立が最終段階に入ります。
次世代を担う子どもたちへの支援体制を、国家資格を基軸とした強固なものに再編する決意が示されています。
結び:医療機関が明日から取り組むべきアクション
令和8年度の改定は、精神医療の現場に対し「地域移行」と「専門性の発揮」という二つの重い課題を突きつけています。
医療機関は、単に病床を守るだけでなく、訪問看護や在宅支援、さらには障害福祉サービスとの連携といった多機能化を避けて通ることはできません。
特に新設された多職種協働の加算や地域密着多機能体制加算の取得は、今後の病院経営を左右する大きな分岐点となるでしょう。
現場スタッフの専門性を最大化し、地域包括ケアシステムの中で自院が「なくてはならない存在」となるための体制整備を、今すぐ開始する必要があります。

最後までお読みいただき、ありがとうございました!