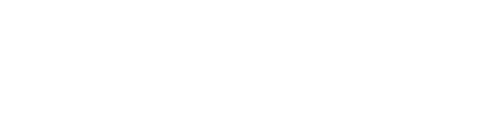令和8年度の診療報酬改定において、最も大きな注目を集めているテーマの一つが「急性期医療の機能評価の見直し」です。
本稿では、改定に至った切実な背景から、新たに導入される「急性期病院一般入院基本料」や「重症度、医療・看護必要度」の抜本的な見直しまで、公開されたすべてのスライド資料に基づいて徹底的に解説します。
 Kota
Kota
35歳の医療コンサルタント。とんねるめがほん運営。
9年間医療事務として外来・入院を担当。
毎月約9億円を請求していました。
現在は“医業経営コンサルタント”として活躍中。
投資もそこそこに継続中。米国株を主軸としてETFや不動産も少々投資しています。
趣味は読書・ギター・ドライブ・ダーツ。DJもたまにやります。
Twitterはこちら
背景と課題:内科系救急と機能分化のジレンマ
内科系救急を担う病院の重症度基準維持の困難さと緩和要望
日本病院会からの要望書に示されている通り、内科系患者の割合が高い医療機関では、現行の「重症度、医療・看護必要度」の基準を満たすことが非常に難しくなっていました。
このまま基準が見直されなければ、高齢者救急や内科救急を献身的に支える病院の経営に深刻な打撃を与えることが懸念されていました。
そのため、C項目(手術等)だけでなく、A項目(モニタリング及び処置等)を含めた評価基準全体の緩和と、現場の看護職の負担となっているB項目評価の要件緩和が強く求められていました。

救急搬送と総合性に関する急性期機能の評価指標の限界
これまでの急性期機能の評価は、救急搬送件数や全身麻酔手術件数など、断片的な指標に依存していました。
しかし、地域における一般的な急性期機能と、拠点的な急性期機能の間で、どの程度の救急搬送や手術件数、あるいは小児・周産期・精神科を含む総合性が求められるべきかが明確ではありませんでした。
人口規模の小さな地域や離島における拠点病院のあり方を含め、より実態に即した評価指標の再構築が大きな課題として議論されてきました。

急性期医療を再定義する「急性期病院一般入院基本料」の新設
地域の急性期機能に着目した新しい評価体系への移行
これまでの「急性期の患者割合(重症度)」に依存していた急性期一般入院料1〜6の評価体系が見直され、病院全体が担う「急性期機能(救急や手術の実績)」に直接着目した評価が導入されます。
具体的には、実績に応じて「急性期病院A一般入院料」と「急性期病院B一般入院料」が新設され、医療機関が自院の機能に応じて選択できるようになります。
また、高齢者等の入院患者のADL維持・向上を目的として、看護職員と他職種が協働する体制を評価する「看護・多職種協働加算」も新たに設けられました。
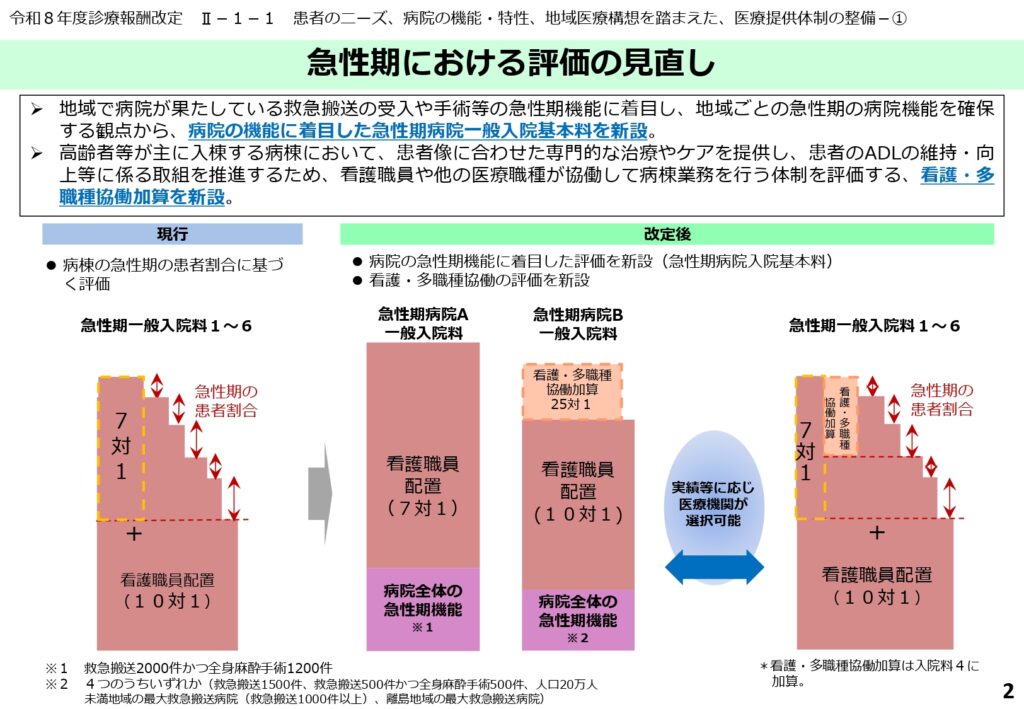
急性期病院一般入院基本料の具体的な点数と厳格な施設基準
新設された「急性期病院A一般入院基本料」は1,930点、「急性期病院B一般入院基本料」は1,643点に設定され、それぞれ精神病棟に対する基本料も設けられています。
急性期病院Aを算定するためには、DPC対象病院であることに加え、年間2,000件以上の救急搬送と年間1,200件以上の全身麻酔手術の実績という非常に高いハードルが課されます。
一方、急性期病院Bでは、年間1,500件以上の救急搬送、あるいは人口20万人未満の地域における拠点機能を有することなどが要件とされています。

患者割合指数と救急患者応需係数を用いた評価基準の導入
急性期病院一般入院基本料の施設基準では、従来の重症度該当患者割合に代わり、「割合指数」という新しい基準が導入されます。これは、実際の重症度該当患者の割合に、病院の救急搬送受け入れ実績に応じた「救急患者応需係数」を加算したものです。
また、急性期病院Aでは平均在院日数16日以内、急性期病院Bでは21日以内など、点数区分ごとに在宅復帰率やデータ提出加算などの詳細な要件が設定されています。
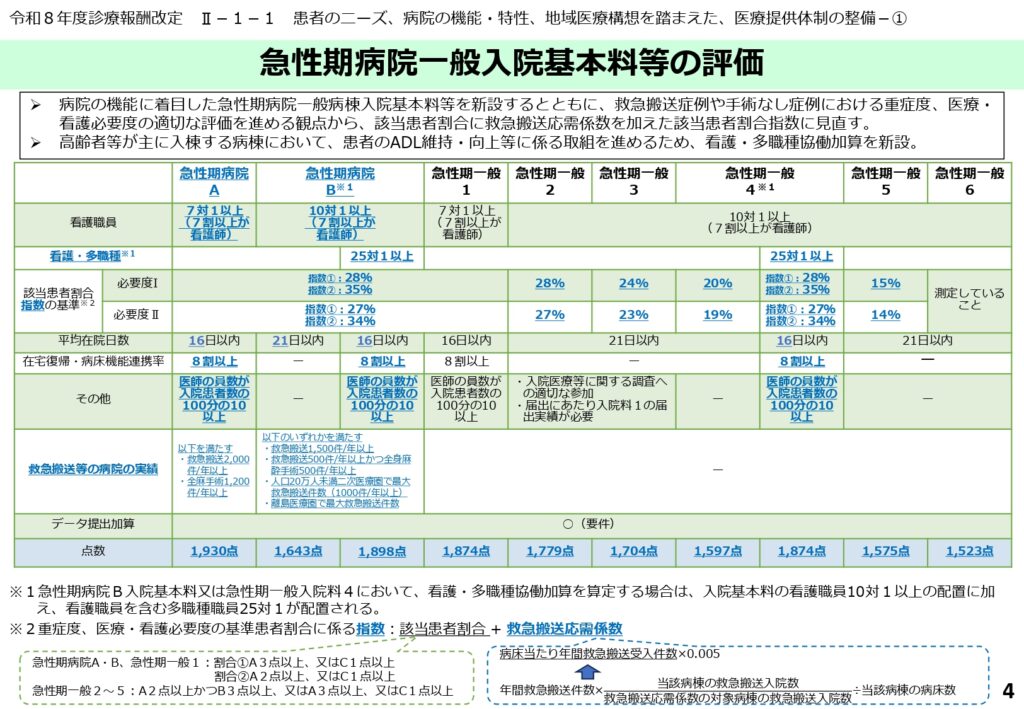
チーム医療の推進:看護・多職種協働体制の評価
早期退院とADL維持を目指す「看護・多職種協働加算」の要件
地域の急性期医療を担う病棟において、患者の早期退院やADLの維持・向上を図るため、「看護・多職種協働加算」が新設されました。
この加算は、看護職員とともに理学療法士、作業療法士、言語聴覚士、管理栄養士、臨床検査技師が協働して専門的な指導や診療の補助を行う体制を評価するものです。
算定には、入院患者25名につき1名以上の看護職員または他職種を配置し、多職種間での目標や業務内容の共有を文書で行うことが求められます。

協働加算算定時の柔軟な職員配置と実務的な人員イメージ
看護・多職種協働加算を取得する場合の職員配置は、従来のような看護職員のみのカウントではなく、理学療法士などの他職種を含めて算定することが可能です。
例えば、50床の病棟で急性期病院B一般入院料(10対1)とこの加算(25対1)を組み合わせる場合、基本となる看護職員約24人に加え、多職種のいずれか約10人を配置することで基準を満たすことができます。
各医療職が専門性を発揮しながら、より柔軟で質の高いチーム医療を提供できる体制が整います。
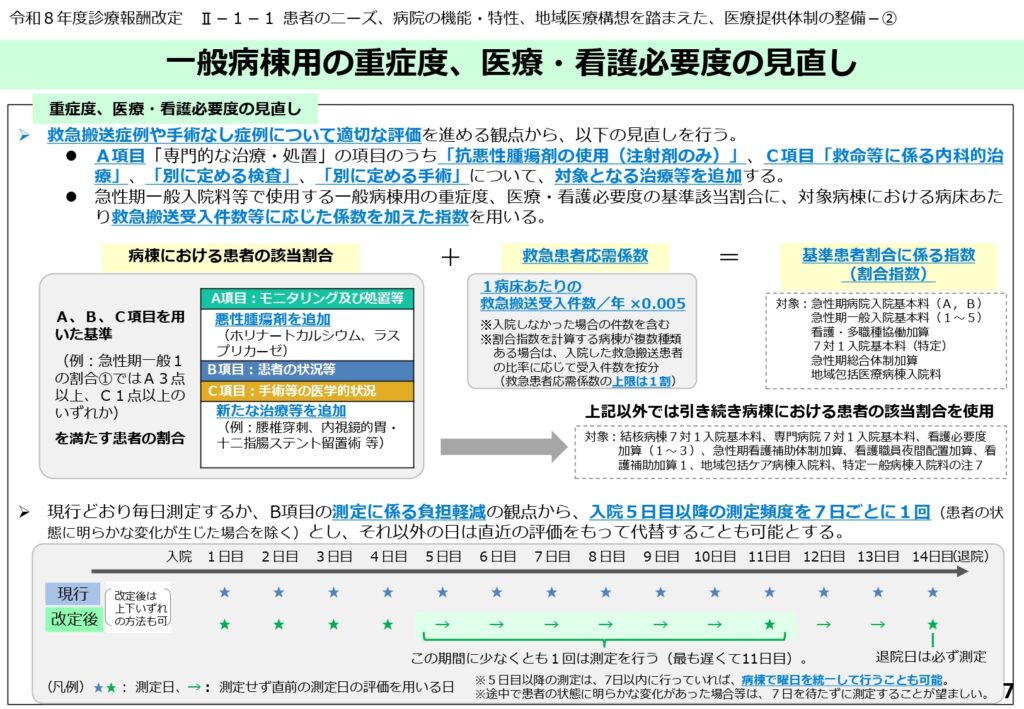
一般病棟用の重症度、医療・看護必要度の抜本的見直し
内科的治療の評価拡充とB項目測定頻度の大幅な緩和
救急搬送症例や手術なし症例への適切な評価を進めるため、重症度、医療・看護必要度のA項目とC項目に、抗悪性腫瘍剤の使用や内科的治療などの対象項目が新たに追加されました。
さらに、現場の大きな負担となっていたB項目(患者の状況等)の測定について、入院5日目以降は「7日ごとに1回」の測定で直近の評価を代替できることになりました。
ただし、患者の状態に明らかな変化が生じた場合は、その都度適切な評価を行うことが必要です。
見直し後の「重症度、医療・看護必要度Ⅰ・Ⅱ」の項目一覧
見直し後の評価票では、A項目(モニタリング及び処置等)に7つの大項目、B項目(患者の状況等)に7つの項目、C項目(手術等の医学的状況)に9つの項目が設定されています。
特にA項目の「専門的な治療・処置」においては、注射剤のみに限定された抗悪性腫瘍剤や免疫抑制剤の使用が細かく規定されています。
C項目についても、救命等に係る内科的治療や別に定める検査・手術などが詳細なレセプト電算処理システム用コードを用いて評価されます。
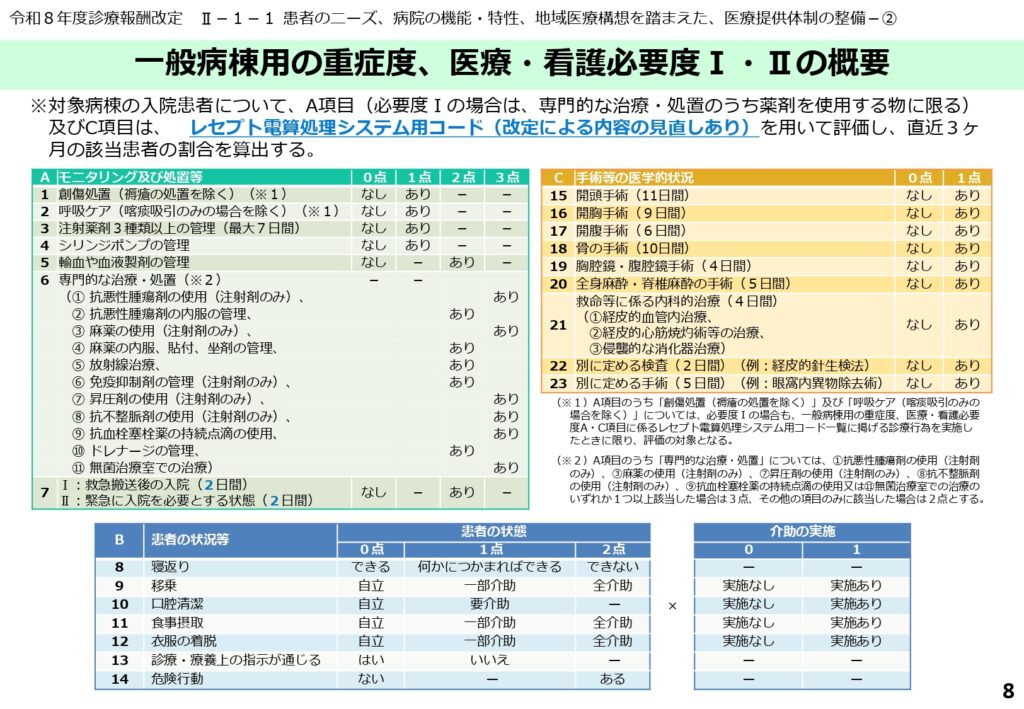
A項目およびC項目に新たに追加された具体的な治療と検査
今回の改定で追加された対象項目は多岐にわたります。A項目にはホリナートカルシウムやラスブリカーゼといった薬剤が追加されました。
C項目には、救命等に係る内科的治療として「中心静脈注射用カテーテル挿入」や「カウンターショック」、別に定める検査として「超音波検査(経食道心エコー法)」、別に定める手術として「内視鏡的胃・十二指腸ステント留置術」などが明記され、内科系医療の実態をより反映した内容となっています。

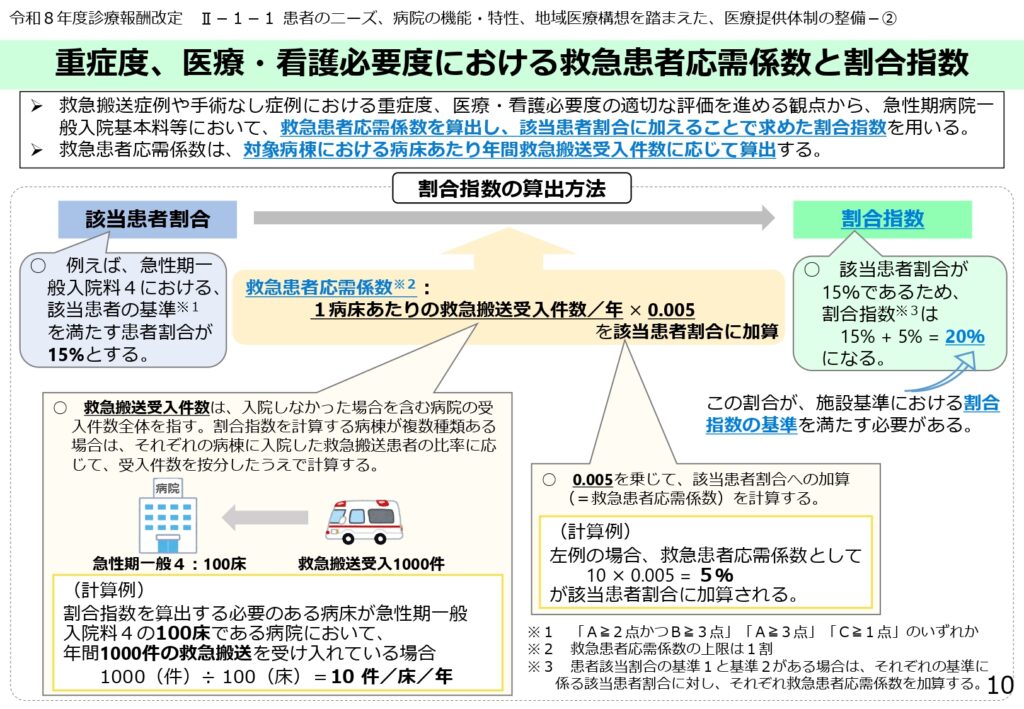
救急搬送実績を直接評価に反映する「救急患者応需係数」の計算
新たに導入された「救急患者応需係数」は、対象病棟における1病床あたりの年間救急搬送受入件数に「0.005」を乗じて算出されます。
例えば、100床の病棟で年間1000件の救急を受け入れている場合、10件/床/年 × 0.005 = 5% の係数が算出されます。
この係数を実際の該当患者割合(例:15%)に加算することで、施設基準の判定に用いる「割合指数(例:20%)」が決定され、救急医療に積極的な病院が評価されやすくなります。
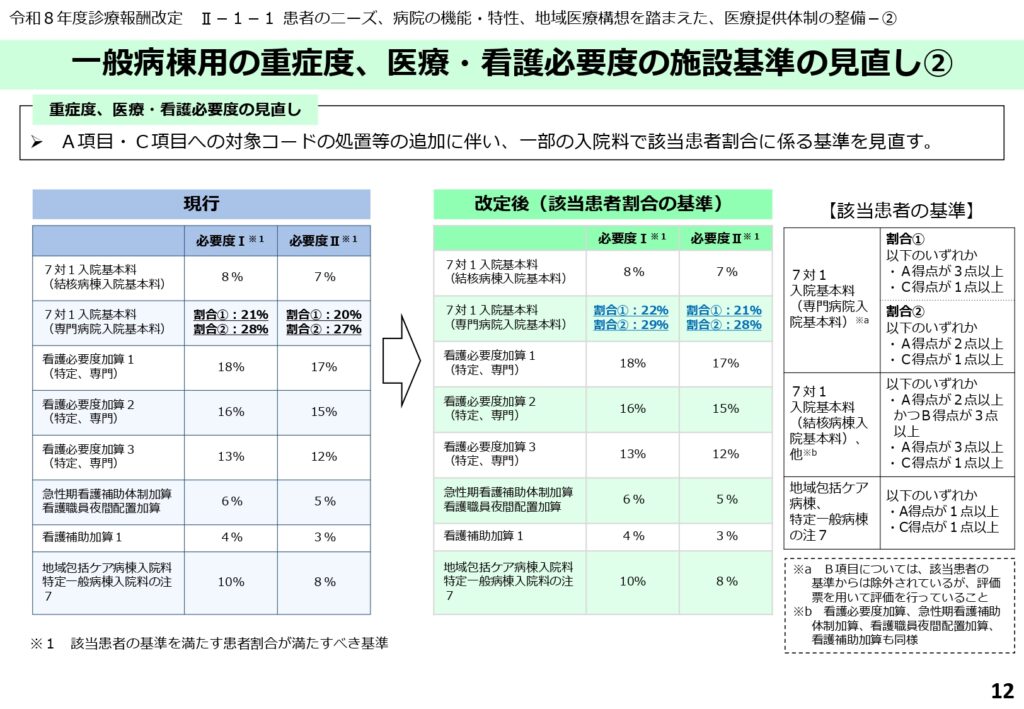
項目追加と係数導入に伴う施設基準(該当患者割合)の引き上げ
A項目・C項目の対象拡充や救急患者応需係数の加算が導入されたことに伴い、各入院料における該当患者割合の施設基準(割合指数)が引き上げられました。
例えば、新たな「急性期病院A一般入院料」では、必要度Ⅰで28%、必要度Ⅱで27%という高い割合指数が求められます。各区分の基準を満たすためには、患者の重症度だけでなく、救急搬送の受け入れ体制を強化することが必須の条件となります。
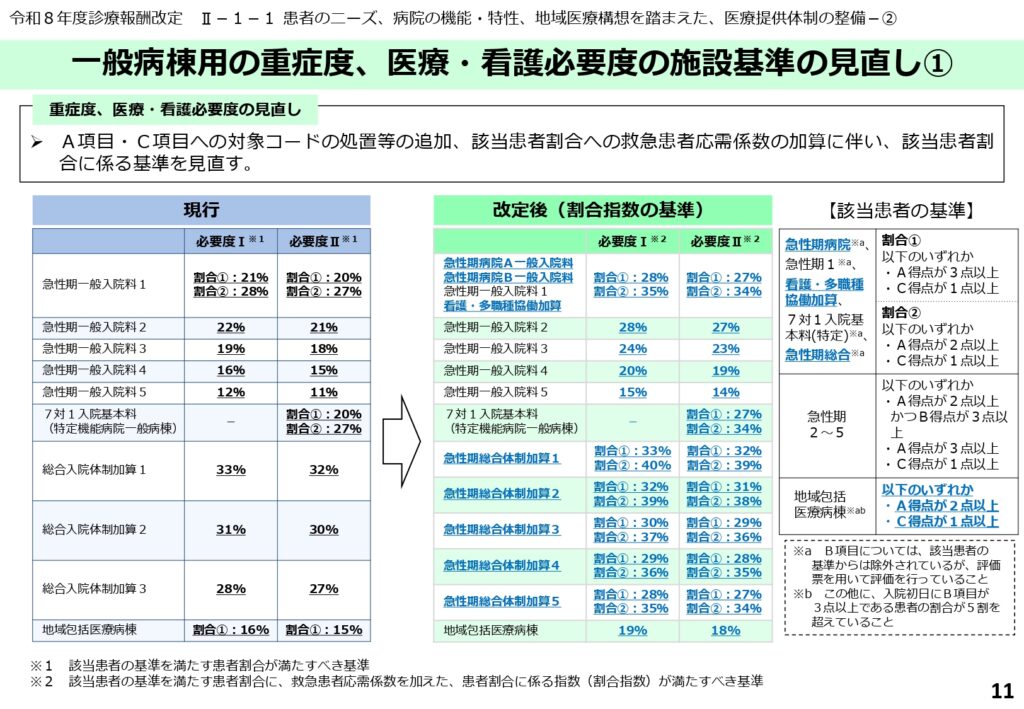
特定・専門病院および地域包括ケア病棟における割合指数の設定
特定機能病院や専門病院向けの入院基本料、および地域包括ケア病棟などについても、新たな割合指数の基準が適用されます。
専門病院入院基本料の7対1では、必要度Ⅰで22%、必要度Ⅱで21%が基準となります。また、地域包括ケア病棟や特定一般病棟においても、必要度Ⅰで19%、必要度Ⅱで18%という割合指数が設定されており、病棟の機能に応じた適切な医療密度の維持が求められています。
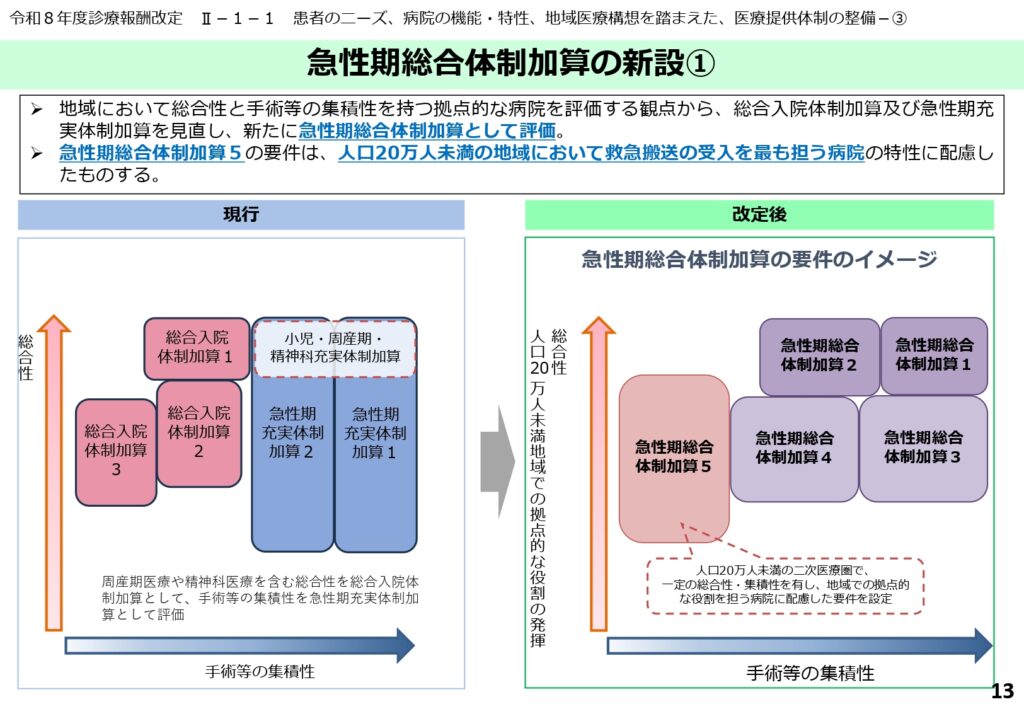
拠点病院の総合力を評価する「急性期総合体制加算」の新設
総合入院体制加算と急性期充実体制加算の統合と再編
地域において多様な診療科を有し、かつ高度な手術等の実績を持つ拠点病院を評価するため、従来の「総合入院体制加算」と「急性期充実体制加算」が統合され、「急性期総合体制加算(1〜5)」が新設されました。
この加算は、小児・周産期・精神科医療を含む「総合性」と、高度な手術等の「集積性」の両方を評価するものです。人口20万人未満の地域における拠点病院に対しては、要件を緩和した「加算5」が特別に設けられています。
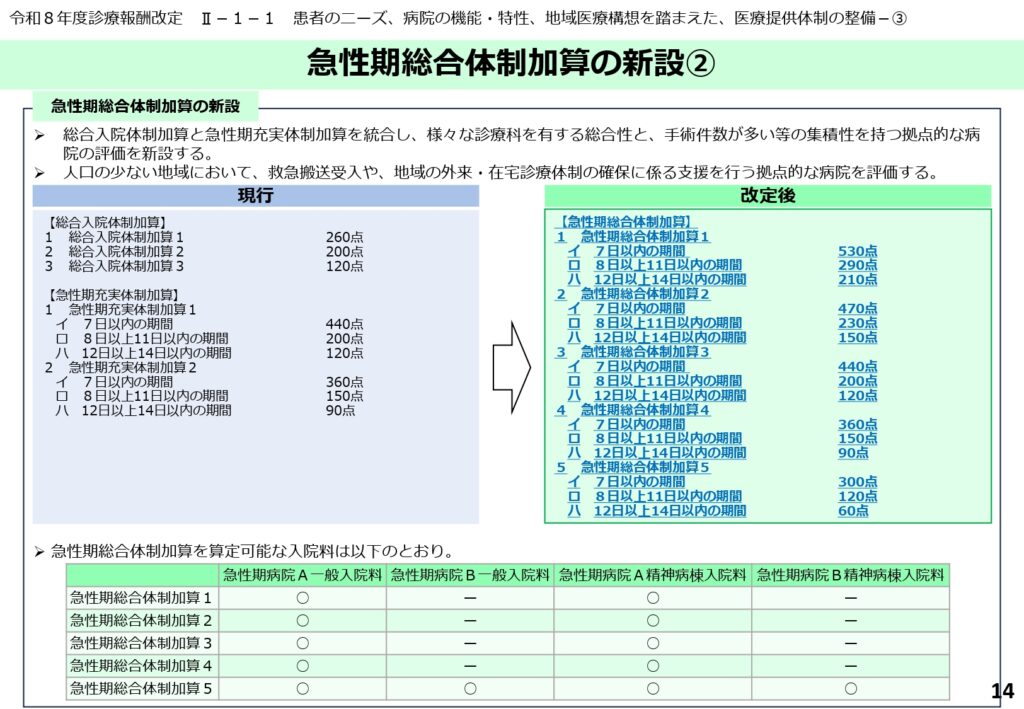
急性期総合体制加算の区分と設定された点数
新設された急性期総合体制加算は1から5の区分があり、それぞれ入院期間(7日以内、8〜11日以内、12〜14日以内)に応じて手厚い点数が設定されています。
最も評価の高い「加算1」では、7日以内で530点という高い点数が算定できます。この加算は、急性期病院A・B一般入院料や精神病棟入院基本料など、指定された入院料を届け出ている医療機関のみが算定可能な設計となっています。
急性期総合体制加算1〜5における厳密な施設要件と実績基準
急性期総合体制加算を算定するためには、各区分で定められた厳しい要件をクリアする必要があります。
加算1では、救命救急センターの設置、内科・精神科・小児科・産科などの標榜、全身麻酔手術2000件以上、悪性腫瘍手術400件以上などの実績が求められます。
加算の区分が下がるにつれて手術件数などの要件は緩和されますが、24時間の画像診断体制や医療従事者の負担軽減に関する体制整備は全区分共通の必須要件となっています。

人口減少地域(20万人未満)の拠点病院に対する要件の大幅緩和
人口20万人未満の地域において、地域の救急や外来・在宅診療を支える拠点病院の機能を維持するため、特定の要件緩和措置が講じられました。
急性期病院B一般入院料において、救急搬送件数が年間500件以上かつ全身麻酔手術が年間500件以上などの条件を満たせば算定可能になります。
また、同様の地域を対象とした「急性期総合体制加算5」では、精神科要件の緩和や特定の手術実績を求めないなど、地域特性に深く配慮した設計となっています。

特定機能病院および高齢者ケア・リハビリテーションの推進
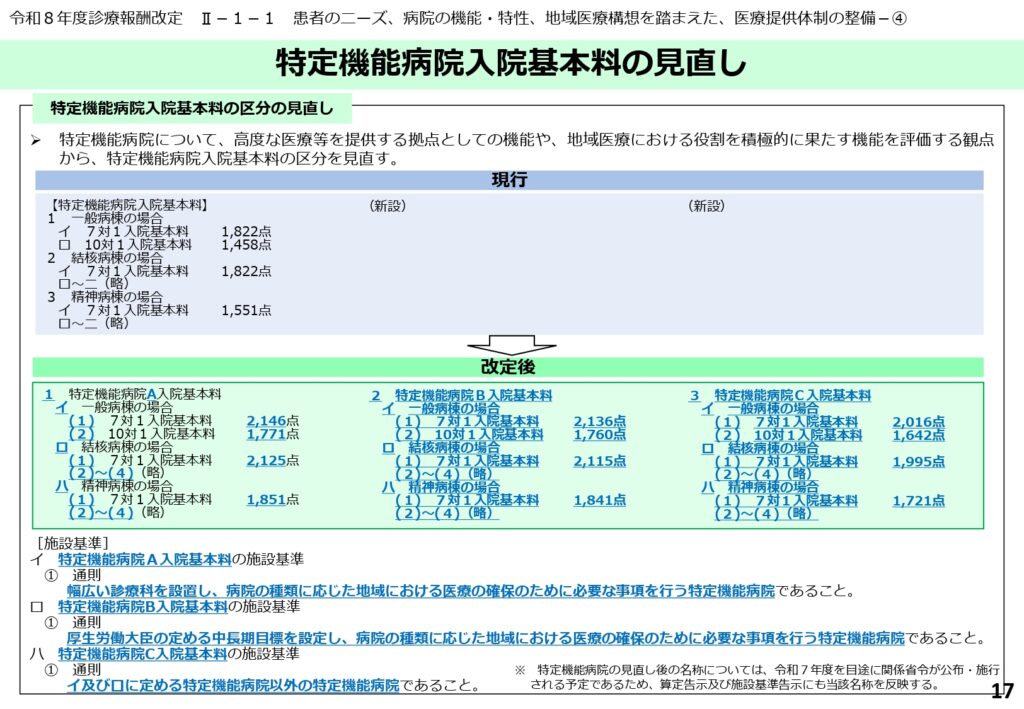
高度な医療拠点としての特定機能病院入院基本料の区分再編
特定機能病院が果たすべき高度な医療提供と地域医療への貢献をより的確に評価するため、入院基本料の区分がA、B、Cの3段階に再編されました。
各区分には7対1および10対1の配置要件があり、最も評価の高い特定機能病院A入院基本料の7対1では2,146点が設定されています。
この区分は、幅広い診療科を設置し、厚生労働大臣の定める中期目標を満たすなど、病院の種類に応じた厳しい施設基準に基づくものです。
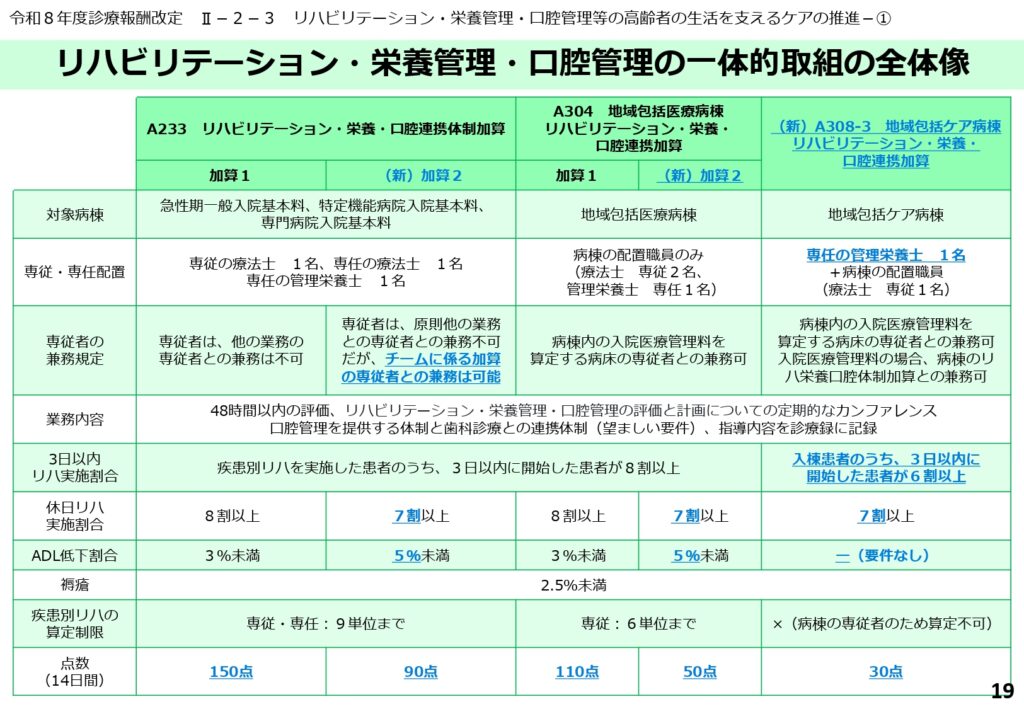
リハビリ・栄養・口腔管理の一体的取組を推進する新加算の創設
高齢入院患者の生活を支えるケアを一層推進するため、これまでの「リハビリテーション・栄養・口腔連携体制加算」が見直され、施設基準を緩和した「加算2(90点)」が新設されました。
これにより、急性期病棟だけでなく、より幅広い病棟での算定が可能になります。
また、この加算に従事する専従の理学療法士等は、排尿自立支援加算などの関連業務との兼務が認められるようになり、人員の有効活用が促進されます。

各病棟区分における一体的取組(加算1・加算2)の要件比較
新しいリハビリテーション・栄養管理・口腔連携体制加算は、病棟の種類に応じて求められる要件が異なります。
急性期病棟での加算1では専従・専任の配置が厳格に求められますが、新設の加算2や地域包括医療病棟では、病棟の配置職員のみでの算定や兼務が広く認められています。
さらに、3日以内のリハビリ実施割合や休日リハの実施割合などのプロセス・アウトカム評価についても、区分ごとに明確な基準値が設定されています。
医師の働き方改革と診療科偏在対策の推進
若手医師不足の特定診療科を支援する地域医療体制確保加算の強化
勤務医の過酷な労働環境を改善し、特に若手医師が減少している診療科の確保を目的として「地域医療体制確保加算」が見直されました。
新たに「加算2(720点)」が設けられ、消化器外科、心臓血管外科、小児外科、小児科、産婦人科といった医師確保が急務な特定診療科を対象に評価が手厚くなります。
算定には、時間外労働時間の厳格な上限管理や、医師事務作業補助者の配置といった勤務環境改善の取り組みが必須となります。

高難度手術を担う外科医の負担を軽減する「外科医療確保特別加算」
地域の基幹病院において長時間かつ高難度な手術を実施する外科医の勤務環境を改善するため、「外科医療確保特別加算」が新設されました。
対象となる手術を行った場合、その手術所定点数の100分の15に相当する点数が加算されます。
この加算を得るためには、交代勤務制の導入、勤務間インターバルの確保、他院との連携による術後フォローアップ体制の構築など、外科医を過労から守るための包括的な仕組みの整備が求められます。

休日・深夜の手術に対する評価要件の実態に即した見直し
医師の働き方改革を後押しする観点から、処置及び手術に係る休日加算1・時間外加算1・深夜加算1の施設基準が見直されました。
これまで一律に求められていた「当該診療科に配置された医師が5名以上」という要件が緩和され、医師数が5名未満の場合でも緊急呼出当番を1名以上配置することで算定要件を満たせるようになりました。
また、夜間時間帯の勤務に対する代償休息の確保や、宿日直勤務後の休息への配慮が明文化されています。

救命救急入院料・特定集中治療室管理料(ICU/HCU)の見直し
広範囲熱傷治療の評価体系見直しと救命救急入院料の整理
集中治療領域の評価体系を簡素化するため、広範囲熱傷特定集中治療管理料の有無によって分かれていた救命救急入院料や特定集中治療室管理料の区分が統合・整理されました。
改定後は救命救急入院料1および2というシンプルな名称に変更されます。
また、従来の評価に代わって「広範囲熱傷管理加算(200点)」が新設され、入院日から起算して8日以降60日までの期間、必要な治療が行われた場合に加算できる仕組みに変わりました。

特定集中治療室管理料における病院実績要件とSOFAスコアの引き上げ
ICUが担う重症患者管理の役割を踏まえ、特定集中治療室管理料1〜4の算定要件として、救急搬送件数や全身麻酔手術件数に関する病院実績が新たに課されます(人口の少ない地域では緩和措置あり)。
さらに、臓器機能障害の程度を示すSOFAスコアが一定以上(5以上)である患者の割合要件について、現行の「1割以上」から「2割以上」へと基準が厳格化され、より重症度の高い患者を集中治療室で受け入れる体制が求められます。

宿日直を行う専任医師の配置要件に関する明確化
特定集中治療室管理料における医師配置の施設基準が見直され、宿日直を行う医師が含まれる場合の取り扱いが明確化されました。
管理料1では、治療に係る適切な研修を修了した医師を2名以上含むことが求められ、この専任医師は宿日直を行う医師であってはならないと明記されています。
一方、管理料2や3では、宿日直を行う専任医師を含むことが可能ですが、治療室から離れる場合は院内の速やかに診療を開始できる場所に勤務していることが条件となります。

重症患者対応体制の強化と遠隔支援加算の対象拡大
集中治療領域における重症患者対応の強化と人材育成を推進するため、「重症患者対応体制強化加算」が特定機能病院においても算定可能に拡大されました。
また、特定集中治療室遠隔支援加算についても、支援を受ける側の対象が拡大され、より幅広い医療機関で専門医による遠隔からの治療支援が評価されるようになります。
地域によらず質の高い集中治療を提供できるネットワークの構築が期待されます。

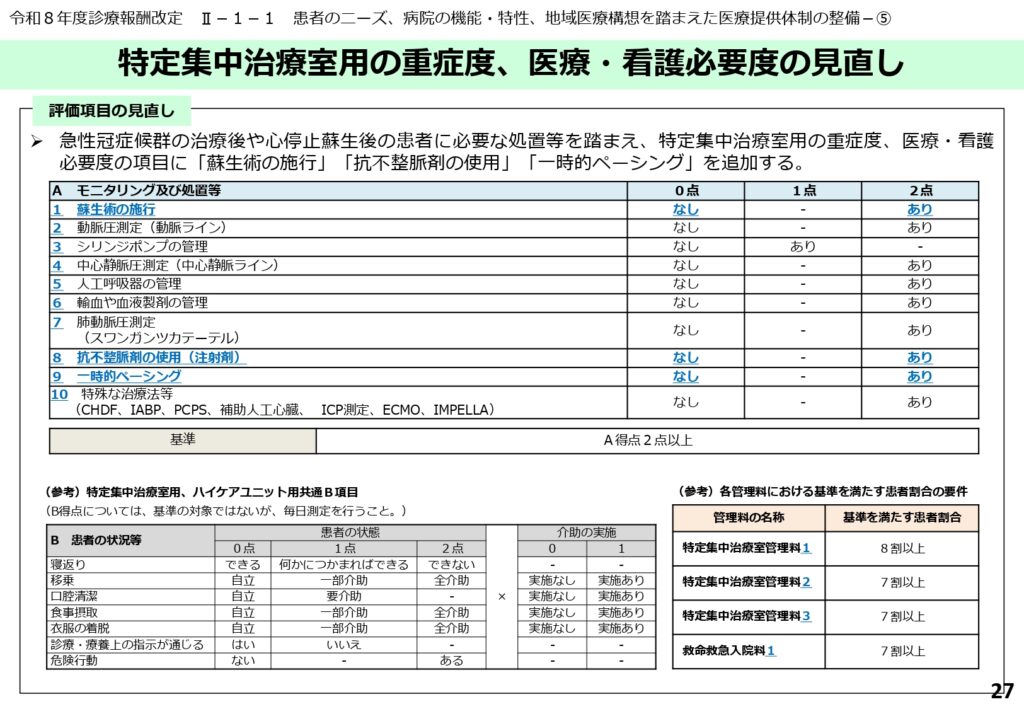
特定集中治療室用の重症度、医療・看護必要度の項目追加
急性冠症候群や心停止蘇生後の患者に必要となる処置を適切に評価するため、特定集中治療室用の重症度、医療・看護必要度のA項目が拡充されました。
具体的には、「蘇生術の施行」「抗不整脈剤の使用(注射剤)」「一時的ペーシング」の3項目が新たに追加され、それぞれ該当した場合に2点として評価されます。
ICUで実施される高度な循環器系治療の労力と専門性が点数に反映されやすくなります。
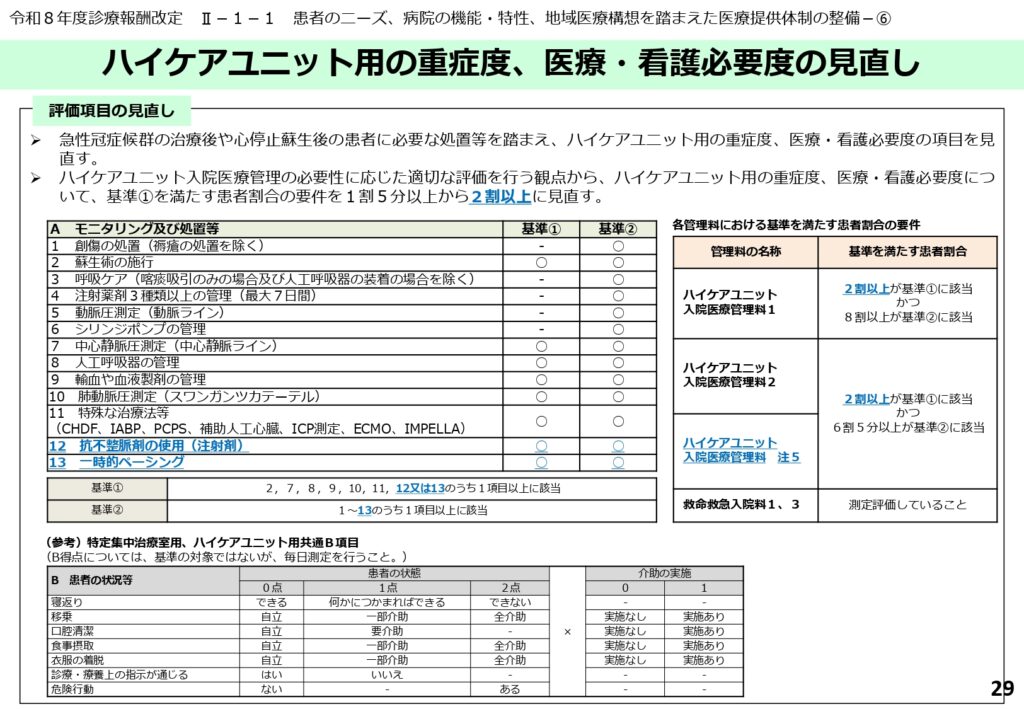
ハイケアユニット(HCU)入院医療管理料の実績要件厳格化
ハイケアユニット(HCU)入院医療管理料についても、ICUと同様に重症患者の受け入れ実績が新たに評価基準に組み込まれました。
救急搬送件数が年間1,000件以上、または全身麻酔手術件数が年間500件以上といった実績を満たす必要があります。
要件を満たせない病院への激変緩和措置として、当面の間は算定日数を21日限度として4,401点(注5)を算定できる経過措置が設けられていますが、早急な体制の見直しが迫られます。

ハイケアユニット用の重症度、医療・看護必要度の基準引き上げ
HCUに入院する患者の重症度をより正確に把握するため、評価項目の見直しと該当患者割合の引き上げが行われました。
特定集中治療室と同様に「抗不整脈剤の使用」や「一時的ペーシング」の項目が追加されたことに伴い、基準①を満たす患者割合の要件が、現行の「1割5分以上」から「2割以上」へと厳格化されています。
HCUを運用する病院は、対象患者の選定と評価方法の再確認が急務となります。
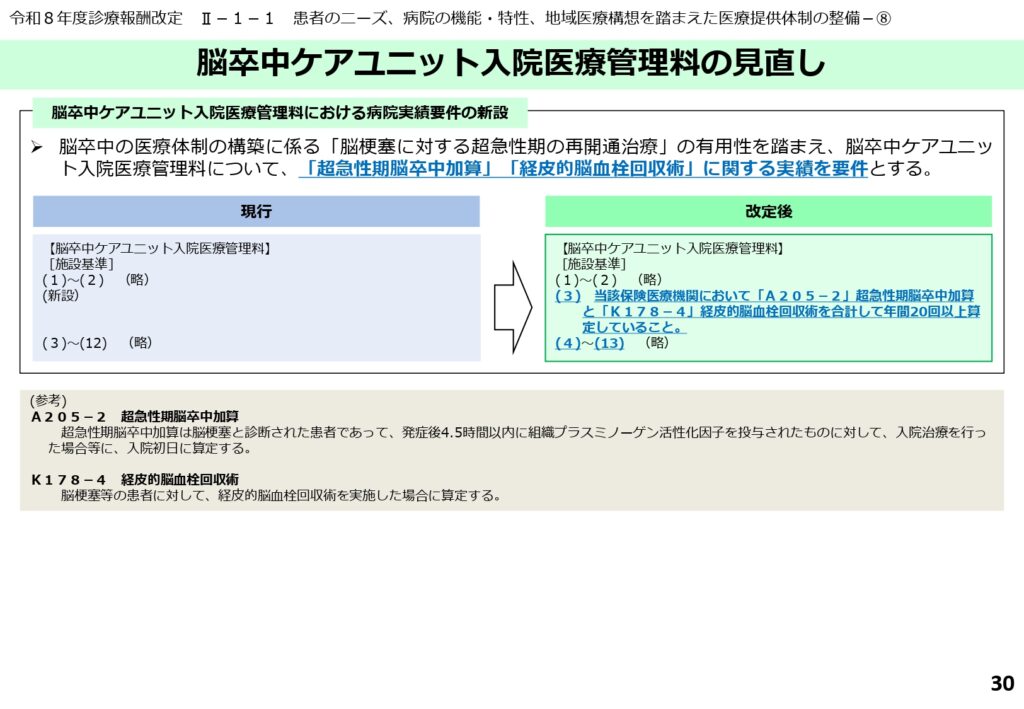
脳梗塞の超急性期治療を評価する脳卒中ケアユニットの要件新設
脳卒中の医療体制構築において、脳梗塞に対する超急性期の再開通治療の有用性が高まっていることを踏まえ、脳卒中ケアユニット入院医療管理料(SCU)の施設基準が新設されました。
新たに「超急性期脳卒中加算」と「経皮的脳血栓回収術」を合計して年間20回以上算定している実績が求められます。
これにより、SCUが単なる観察・管理の場ではなく、高度な急性期治療を積極的に行う機能であることが明確に定義づけられました。
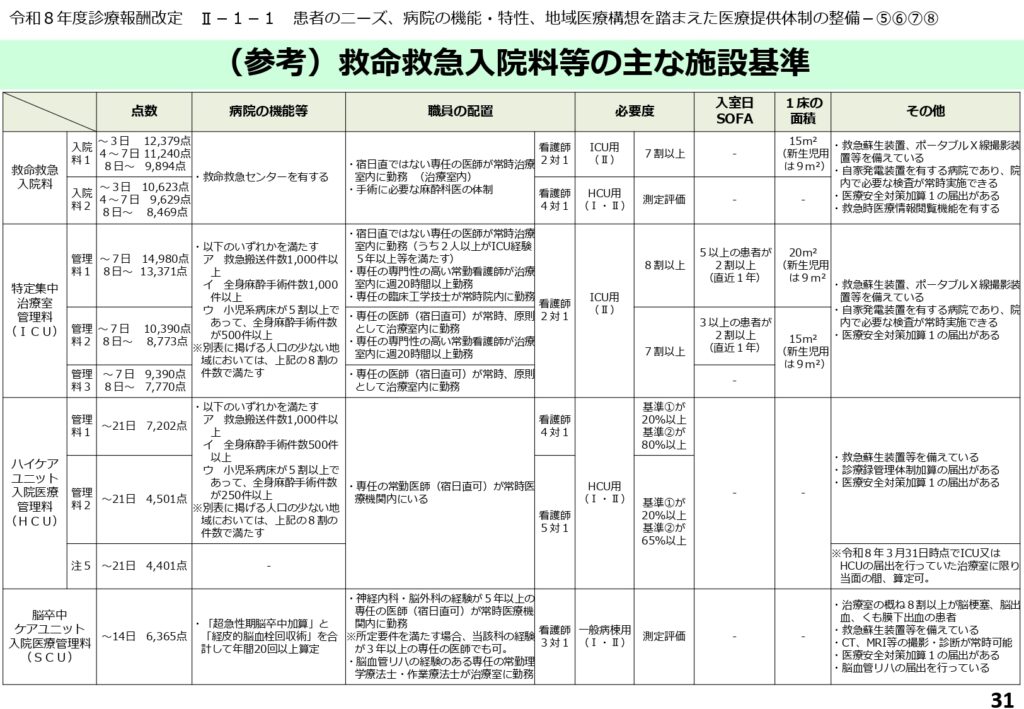
救命救急やICUなどの各種入院料における施設基準のまとめ
改定後の救命救急入院料、特定集中治療室管理料(ICU)、ハイケアユニット(HCU)、および脳卒中ケアユニット(SCU)の施設基準と点数が一覧表として整理されています。
それぞれの区分において、医師・看護師の配置基準、必要な重症度の割合、SOFAスコアの要件、さらには病室の面積や備えるべき医療機器(救急蘇生装置など)が細かく規定されています。
各医療機関は、この表を基に自院がどの要件を満たせるか、今後の設備投資や人員配置の戦略を練る必要があります。
結論:機能分化の加速と「選ばれる病院」への脱皮
令和8年度の診療報酬改定は、急性期医療の定義を「患者の重症度」という内的な指標から、「救急搬送や手術の実績」という外的な機能指標へと大きく舵を切った歴史的な転換点です。
新設された「急性期病院一般A・B入院基本料」や「救急患者応需係数」の導入は、地域医療における真の急性期機能を正当に評価しようとする強い意志の表れといえます。
一方で、重症度、医療・看護必要度のB項目測定頻度の緩和や、多職種協働の評価拡充など、現場の負担軽減と質の向上を両立させるための現実的な配慮も随所に見られます。
今回の改定を機に、各医療機関は自院の立ち位置を再定義し、地域において「選ばれる病院」としての機能を磨き上げることが求められています。
今回の改定は、単なる点数の変更ではなく、地域における自院の役割を再定義することを求めています。この変化を前向きに捉え、より質の高い急性期医療を提供するための体制構築を進めていきましょう。

最後までお読みいただき、ありがとうございました!