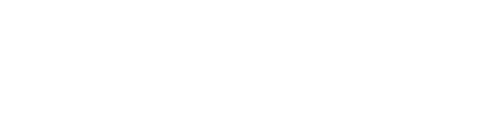令和8年度の診療報酬改定において、外来医療セクションは「制度施行を見据えた機能の明確化」という重要なフェーズに突入しました。
背景には、急速な少子高齢化に伴う医療需要の複雑化と、医療従事者のマンパワー制約という厳しい現実があります。
分科会報告書が指摘する通り、限られた医療資源を効率的に活用し、質の高い医療を継続的に提供する体制の構築が急務となっています。
本記事では、厚生労働省の資料を一枚ずつ読み解き、医療機関が明日から取り組むべき実務的対応を詳解します。
 Kota
Kota
35歳の医療コンサルタント。とんねるめがほん運営。
9年間医療事務として外来・入院を担当。
毎月約9億円を請求していました。
現在は“医業経営コンサルタント”として活躍中。
投資もそこそこに継続中。米国株を主軸としてETFや不動産も少々投資しています。
趣味は読書・ギター・ドライブ・ダーツ。DJもたまにやります。
Twitterはこちら
議論の出発点:制度化への背景と現場の課題
高齢者の複合疾患増加とマンパワー制約への危機感
今後の外来医療体制のあり方を検討した分科会では、複数の慢性疾患を抱える高齢者の増加に対し、医療・介護の提供側がマンパワー不足に直面している現状が共有されました。
効率的に質の高い医療を提供するためには、医療機関がそれぞれの専門性に応じて役割を分担し、連携を深めることが不可欠です。
国民がかかりつけ医機能の内容について適切に選択できるよう、情報の報告・提供制度が施行されることを前提に、診療報酬での評価もその実効性を高める方向で再編されました。

地域包括診療加算の普及を阻む「24時間連携」の壁
かかりつけ医機能の質を担保する「地域包括診療加算」の届け出状況を調査したデータでは、多くの施設が「研修を修了した医師の不在」や「24時間対応薬局との連携困難」を理由に届け出を見送っている実態が示されました。
特に薬局連携については、自院の努力だけでは解決できない地域インフラの制約が普及のボトルネックとなっていました。
今回の改定では、この実態を正面から受け止め、要件の現実的な緩和策が講じられています。
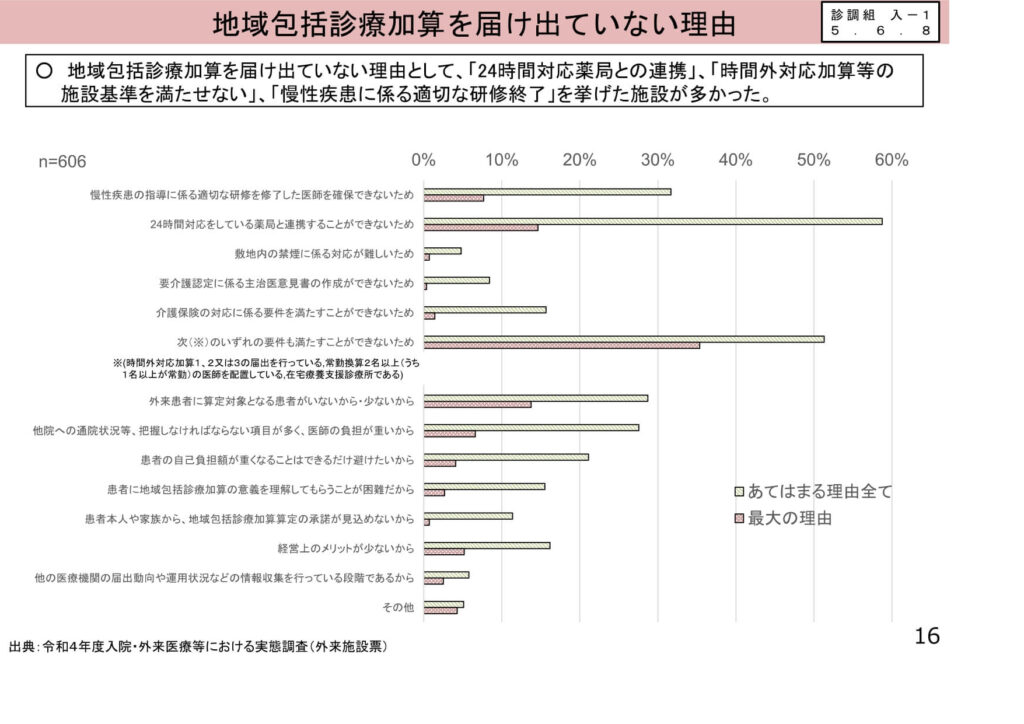
外来機能分化の深化:大病院への集中是正
外来医療の機能分化・強化等に係る改定の全体像
特定機能病院等の減算規定の引き上げから、診療所における新加算の創設まで、改定項目の全貌が示されています。
医療DXの活用や物価高騰・賃上げへの対応、さらには生活習慣病管理の再編など、重層的な改定内容であることが一目で理解できます。
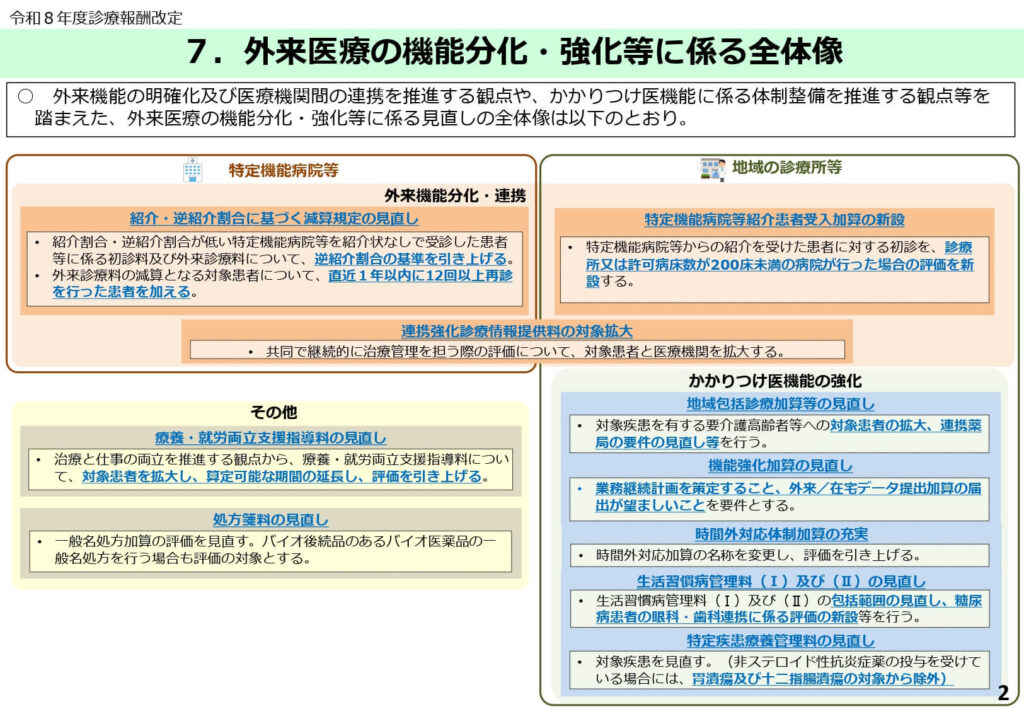
専門外来と日常診療の役割分担イメージ
患者が適切なタイミングで適切な医療機関を受診するための、連携の理想像が描かれています。
大病院が専門的な医学管理に特化し、安定期には地域の診療所(かかりつけ医)が全人的な管理を担うという「双方向のサイクル」の重要性が強調されています。
大病院へのルーチン通院抑制と逆紹介の強力な推進
特定機能病院および地域医療支援病院において、紹介状なしの受診に対する減算基準が厳格化されました。
再診時における外来診療料の減算対象に「年12回以上の頻回再診患者」が追加されたことは、大病院での継続受診を抑制する強力な政策メッセージです。

病院種別ごとの減算基準と計算ロジック
特定機能病院、地域医療支援病院、許可病床400床以上の病院など、種別ごとに異なる減算基準(紹介割合・逆紹介割合)が表形式で整理されています。
自院がどのカテゴリーに属し、どの基準を遵守すべきかを正確に把握するための、経営管理上の基礎資料となります。

大病院からの逆紹介を受け入れる地域の評価新設
特定機能病院等からの紹介を受けた患者を地域の診療所等が受け入れた場合、初診時に60点を加算できる新評価が導入されました。
これは、大病院側の逆紹介への意欲と、地域側の受け入れに伴う事務的・医学的負担を適切にマッチングさせる仕組みです。
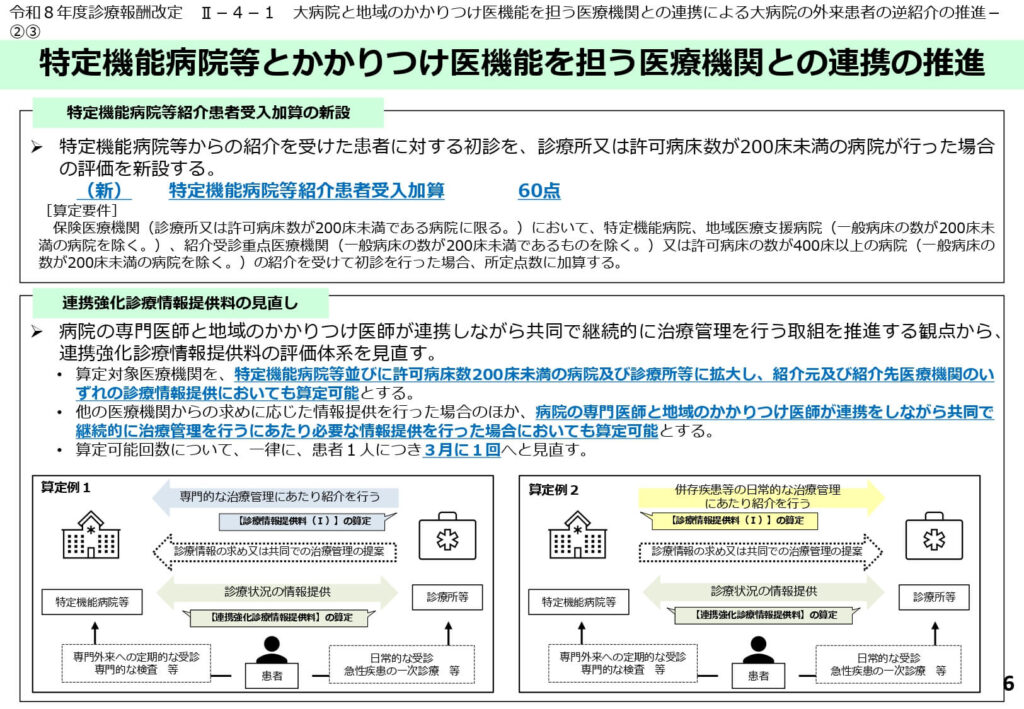
多機関連携による継続的医学管理の評価拡大
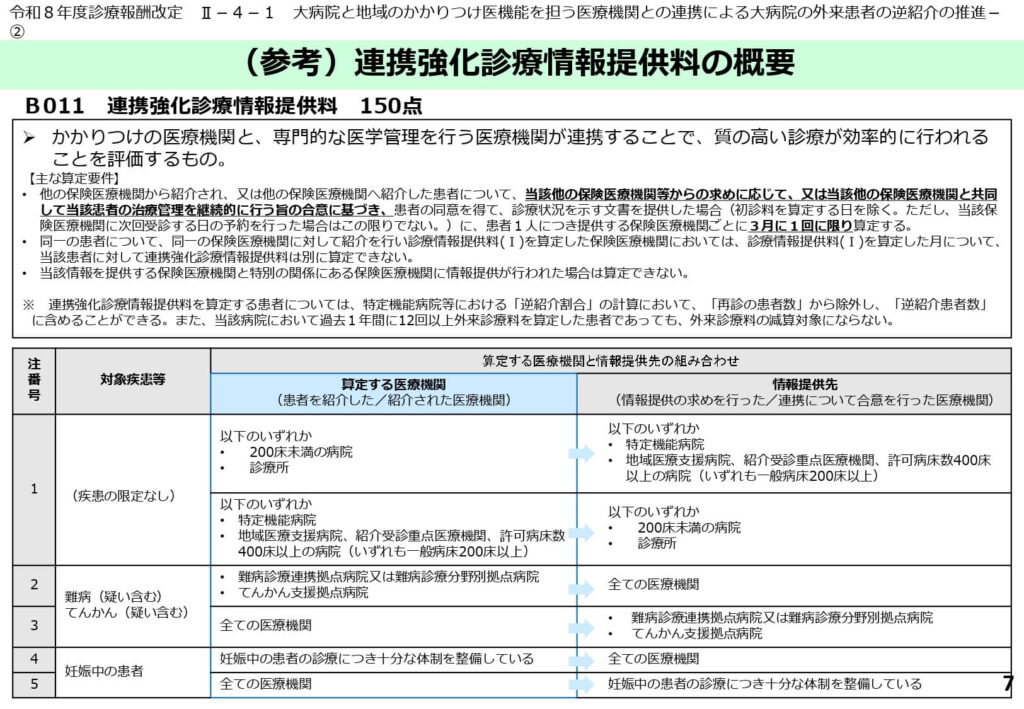
B011 連携強化診療情報提供料(150点)の対象が拡大され、かかりつけ医と専門医が共同して治療管理を行う際の評価が充実されました。
難病やてんかん、妊娠中の患者など、高度な専門性を要する疾患における地域連携の質を高めることが狙いです。
生活習慣病管理の再編:アウトカムとデータの重視
生活習慣病管理料の抜本的見直し方針
生活習慣病管理料(I)および(II)の抜本的な見直し方針が示されています。
包括範囲の整理、他科・他職種連携の評価、署名運用の中止、データ提出の要件化など、診療の質と効率性を同時に追求する内容となっています。

重症化予防を推進する包括範囲の最適化
管理料(II)を算定する際、別途出来高で算定可能となった項目(糖尿病透析予防指導管理料など)が明示されています。
合併症予防に直結する専門的指導を包括から切り離すことで、より積極的な介入を促す意図があります。

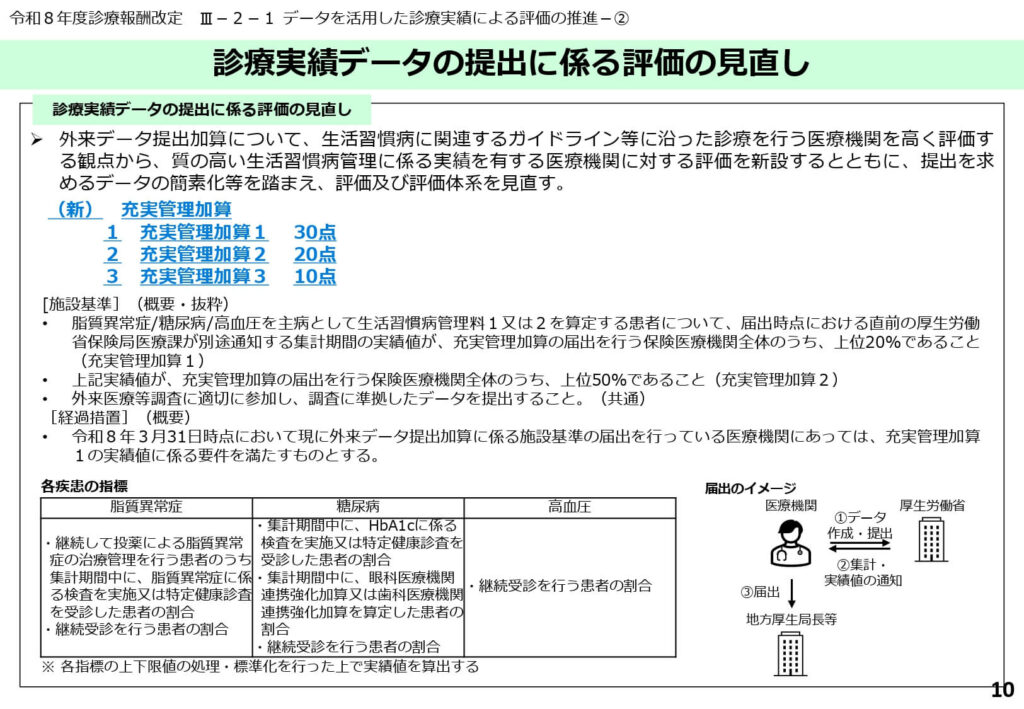
診療実績のデータ提出による質評価(充実管理加算)
ガイドラインに沿った管理を行い、そのデータを継続的に提出している医療機関を評価する「充実管理加算(1〜3)」が新設されました。
最大30点の評価は、客観的なデータに基づく質の高い診療を行っている施設への強力なインセンティブとなります。
外来データ提出項目の刷新と介護連携の重視
外来データ提出加算における提出項目が見直され、認知症の有無や主治医意見書の作成状況などが追加されました。
患者の病態だけでなく、社会的な支援体制や介護連携の状況を把握し、データ化することが求められています。

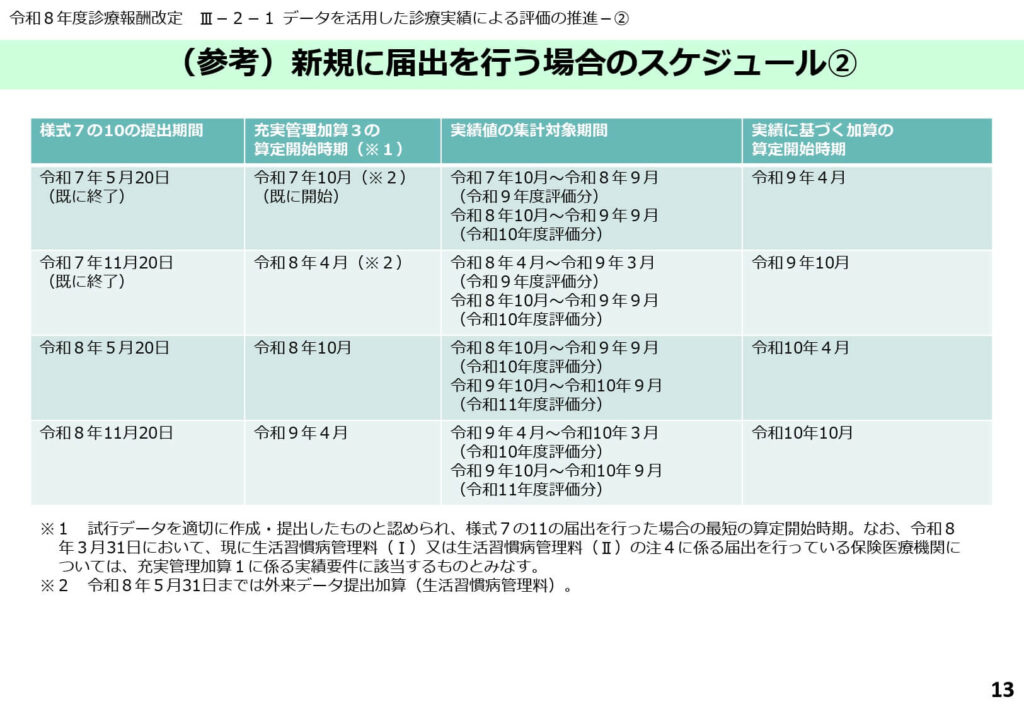
データ提出開始に向けた最短スケジュールの把握
新規に外来データ提出加算を届け出る際の、半年以上にわたる準備期間と提出のタイミングが時系列で示されています。
令和8年10月からの算定を目指す場合、いつまでに試行データを提出すべきか、経営計画に組み込む必要があります。

継続的なデータ精度管理と加算算定のサイクル
一度算定を開始した後の、年1回の実績確認と加算ランク(充実管理加算1〜3)の決定サイクルが説明されています。
提出データの精度を維持し、適切なフィードバックを受けるための運用体制の構築が示唆されています。
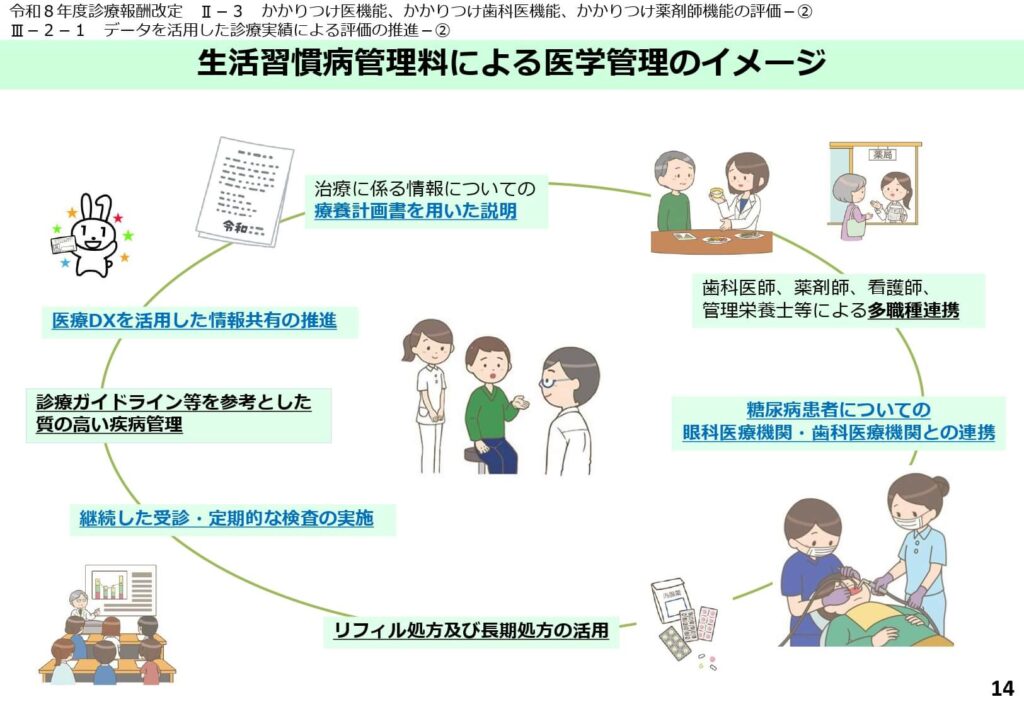
新時代の生活習慣病管理モデル
生活習慣病管理料を算定する際の、理想的な医学管理フローが提示されています。
ガイドラインの遵守、療養計画書による説明、医療DXの活用、そしてリフィル処方箋等の積極的活用が一体となったモデルです。
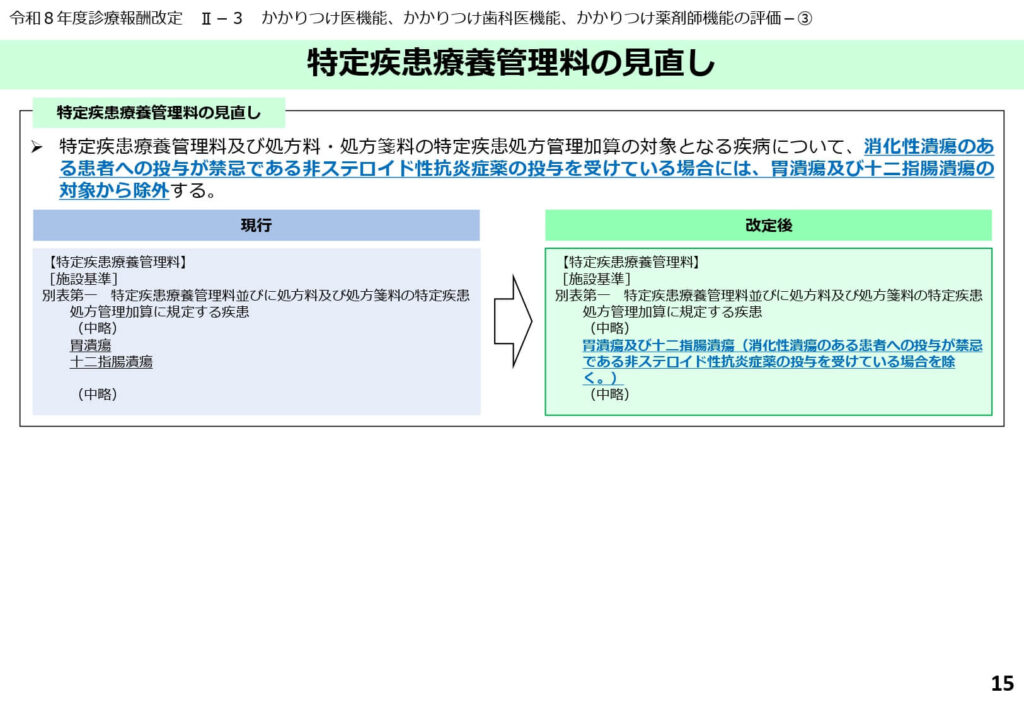
特定疾患療養管理料の対象疾患の適正化
最新の診療ガイドライン等を踏まえ、特定疾患療養管理料の対象から一部の潰瘍性疾患等が除外されました。
疾患の重症度や管理の専門性に基づき、評価を真に必要な対象に絞り込む適正化が行われています。
かかりつけ医機能の強化:地域包括診療加算の拡充
地域包括診療加算等の見直しの全体像
かかりつけ医機能を評価する地域包括診療加算の、7項目にわたる見直し内容が示されています。
前項の背景資料で示された現場のハードルに対し、どのような「解決策」が提示されたのかの全体像です。

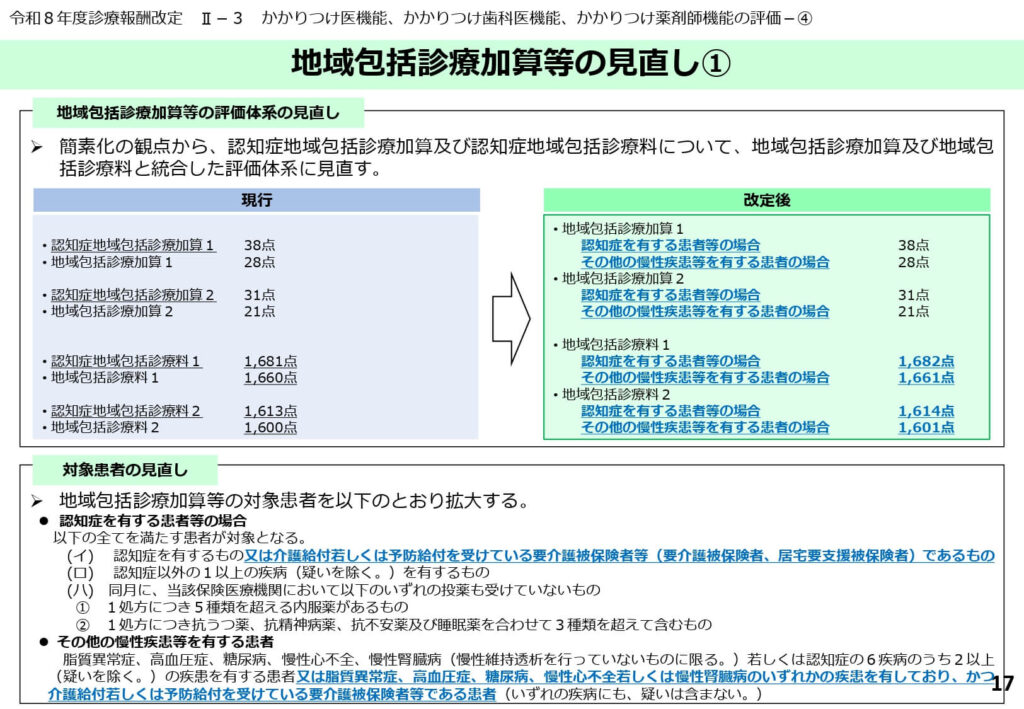
要介護高齢者を包含する評価体系の再編
地域包括診療加算の対象患者に「要介護被保険者等」が追加されました。
慢性疾患管理に留まらず、介護ニーズを持つ高齢者への包括的な対応を評価する体系へと進化し、点数も再整理されています。
薬局連携要件の緩和と認知症支援の充実
最大の障壁であった薬局との24時間連携要件が緩和されました。
緊急時の院内処方体制が整っていれば、連携薬局が24時間対応でなくても算定可能となります。
また、認知症患者への診断後支援における連携も要件化されました。

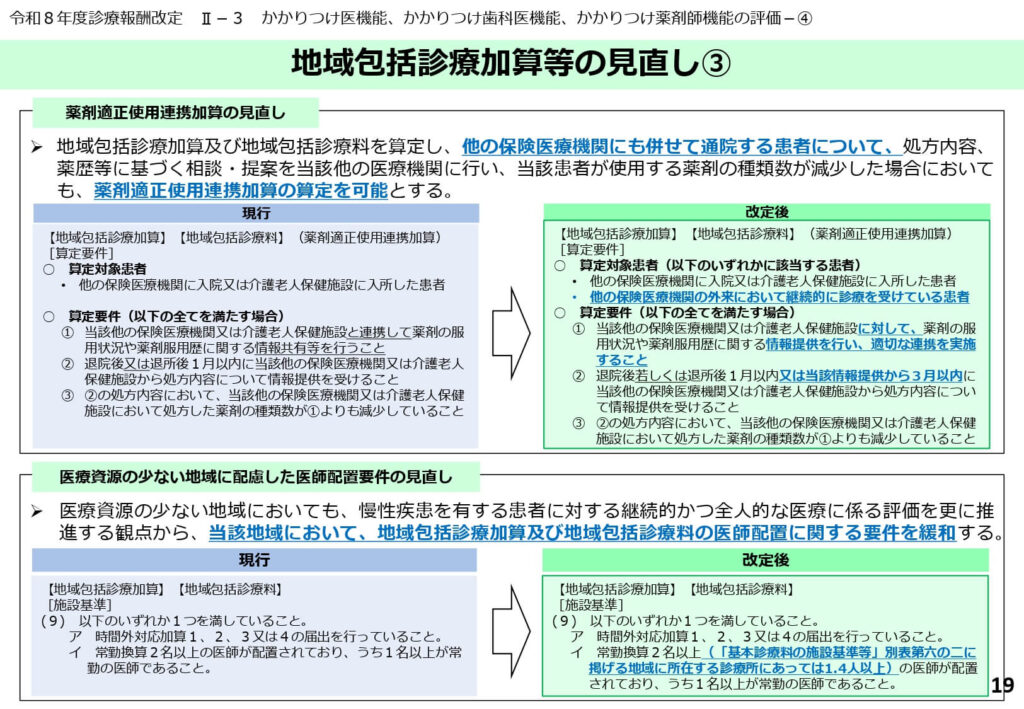
薬剤適正使用の推進と医師少数地域への配慮
ポリファーマシー対策を評価する「薬剤適正使用連携加算」の導入や、医師の確保が困難な地域における医師配置要件の緩和が盛り込まれました。
地域の医療資源の実態に即した、持続可能なかかりつけ医機能のあり方が提示されています。
かかりつけ医機能へのデータ提出の要件化
地域包括診療加算を算定する医療機関においても、外来データ提出加算(10点)が新設・要件化されました。
「かかりつけ医」として質の高い管理を行っていることを、全国統一の尺度でデータ化し、証明することが求められる時代になります。

機能強化加算の基準厳格化とBCP策定
初診料への上乗せである機能強化加算が、データ提出やBCP策定を要件とする形に見直されました。
単なる宣言ではなく、組織として医療継続性を担保し、質管理を行う体制を持つことへの評価へと変容しています。

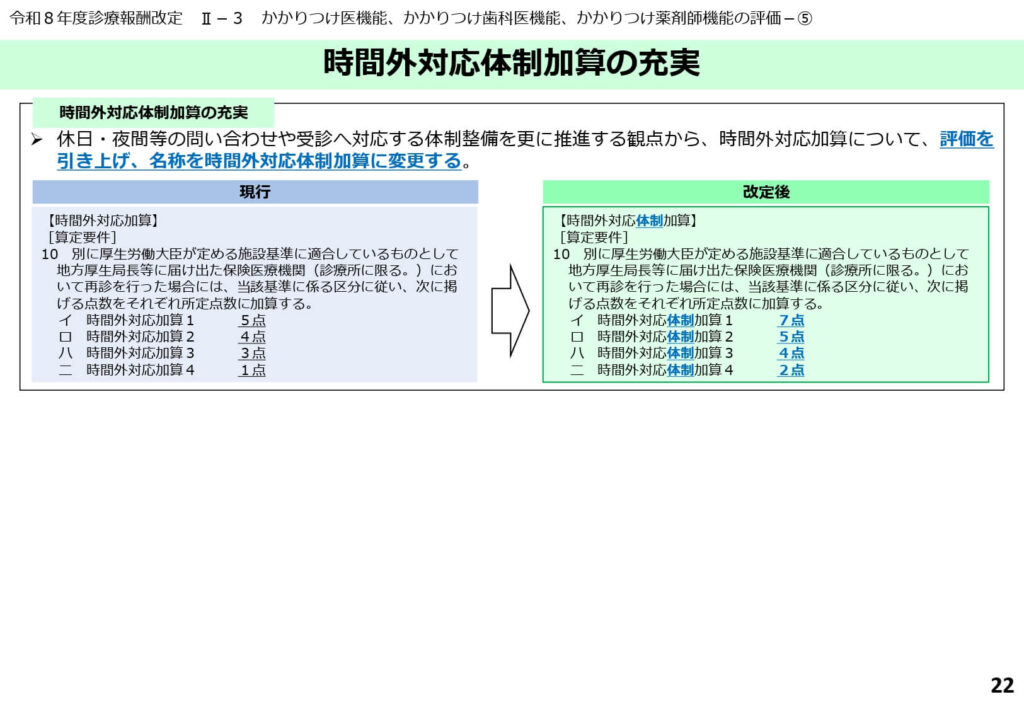
時間外対応体制加算の名称変更と充実
時間外対応体制加算の名称変更と点数の引き上げが行われました。
24時間体制で患者の不安に応えることの価値が再評価され、経営的な支えとなるよう点数設定が修正されています。
患者支援と地域政策:両立支援と偏在対策
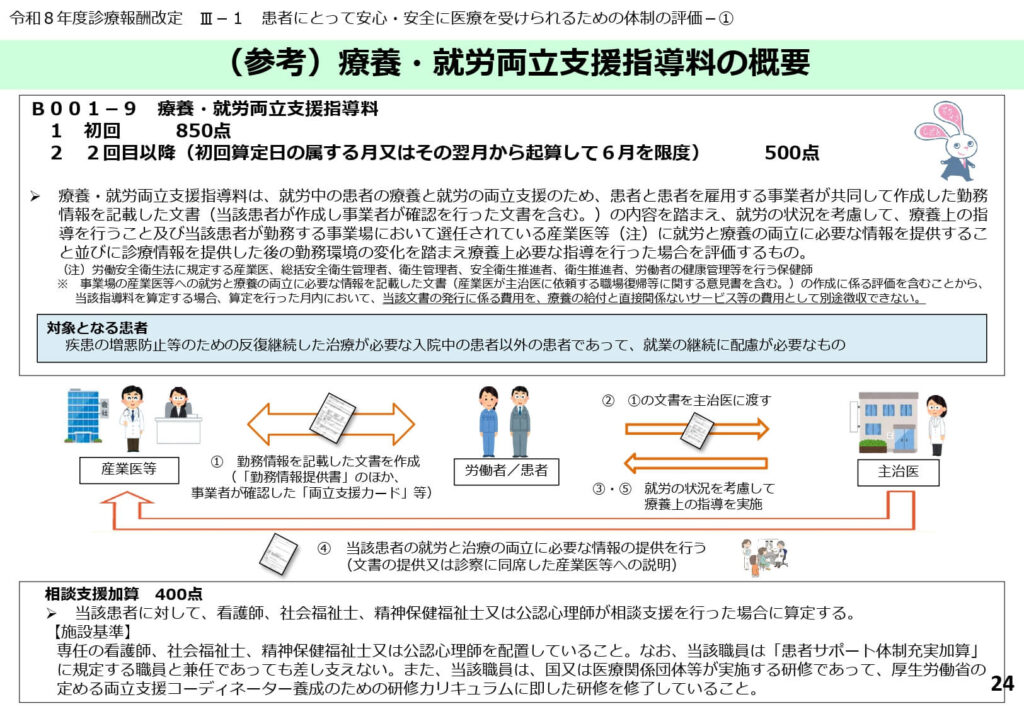
がん等患者の就労を支える評価の抜本的拡大
療養・就労両立支援指導料の対象疾患が撤廃され、反復継続した治療が必要な幅広い患者が対象となりました。
点数も初回850点へと大幅に増額され、医療機関が患者の社会復帰を支える社会的責任を評価しています。

多職種による就労支援連携モデル
看護師やソーシャルワーカーによる支援を評価する「相談支援加算(400点)」の新設と、産業医等との連携フローが示されています。
医師だけでなく、多職種が一丸となって患者の仕事と治療の両立を支援する体制を後押しします。
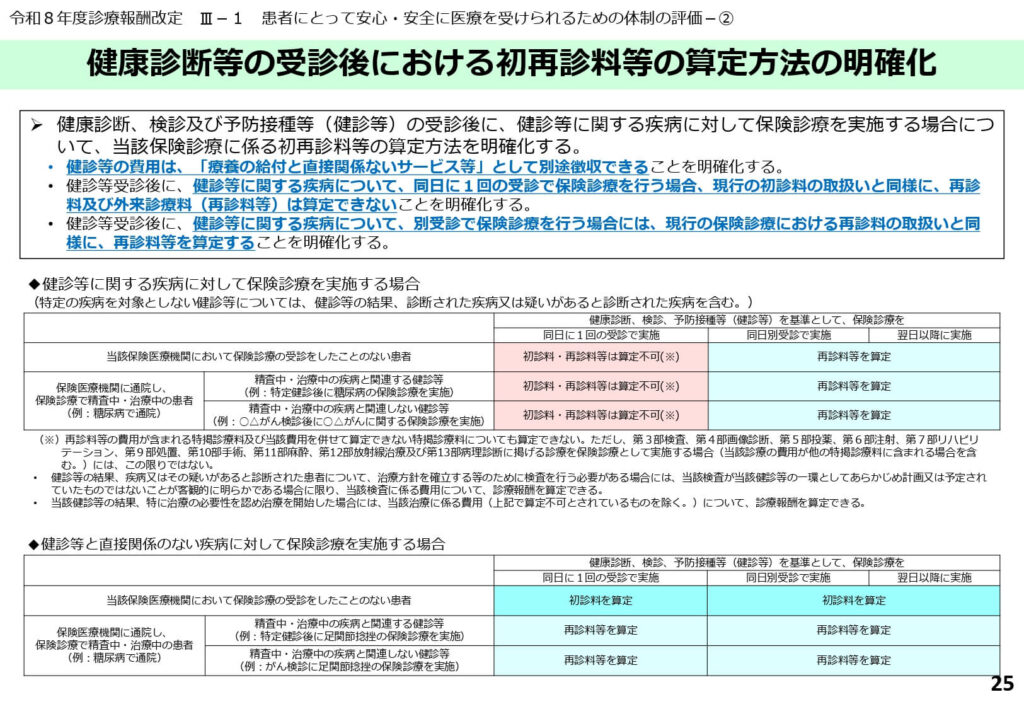
健診後の保険診療移行におけるルール
特定健診等で異常が発見された後の、保険診療による精密検査や管理への移行手順が整理されました。
実費徴収可能な範囲と保険適用の範囲を明確にし、患者への誠実な説明と適正な事務手続きを徹底させます。
医師過多区域における新規算定の制限
医師が十分に充足している地域において、新規に機能強化加算等の届け出を行う際の制限が設けられました。
地域間での医療資源のバランスを適正化するための、政策的な誘導措置です。

処方と医薬品供給:安定供給と長期処方の推進
後発品・バイオ後続品の使用促進と評価
一般名処方加算の点数が再編され、バイオ後続品の活用も評価の対象となりました。
医療費の適正化に寄与する医療機関の努力を、継続的に評価する姿勢が示されています。

バイオ後続品使用体制の継続的評価
バイオ後続品の使用割合に応じた加算が、入院初日から退院時まで算定可能となるよう対象期間が延長されました。
継続的な使用体制の維持を高く評価し、バイオシミラーの普及を強力に推進します。

供給不安に対応する「安定供給体制」の新評価
医薬品の供給が不安定な現状を鑑み、代替薬の選定や在庫確保に努める医療機関を評価する加算が新設されました。
患者が薬を受け取れない事態を防ぐための、医療機関と薬局の連携を評価する画期的な内容です。

長期・リフィル処方の適切な案内と掲示
患者の通院負担を軽減する長期処方やリフィル処方箋について、医療機関内での掲示と適切な説明が要件化されました。
患者のニーズに応じた柔軟な処方形態の普及を、医療機関側に促す内容です。

医療DXと次世代オンライン診療
医療DX推進とオンライン診療の全体像
ICTを活用した診療情報共有や、オンライン診療の新たな形態に関する全体像が示されています。
デジタル技術を診療の質に直結させるための、一連の改定項目が網羅されています。

電子カルテ情報共有サービス活用に対する加算
他院の診療情報や薬剤情報を参照した上で診療を行う体制を評価する加算が新設されました。
「情報の分断」を解消し、より安全で重複のない医療提供を評価するDX時代の新指標です。
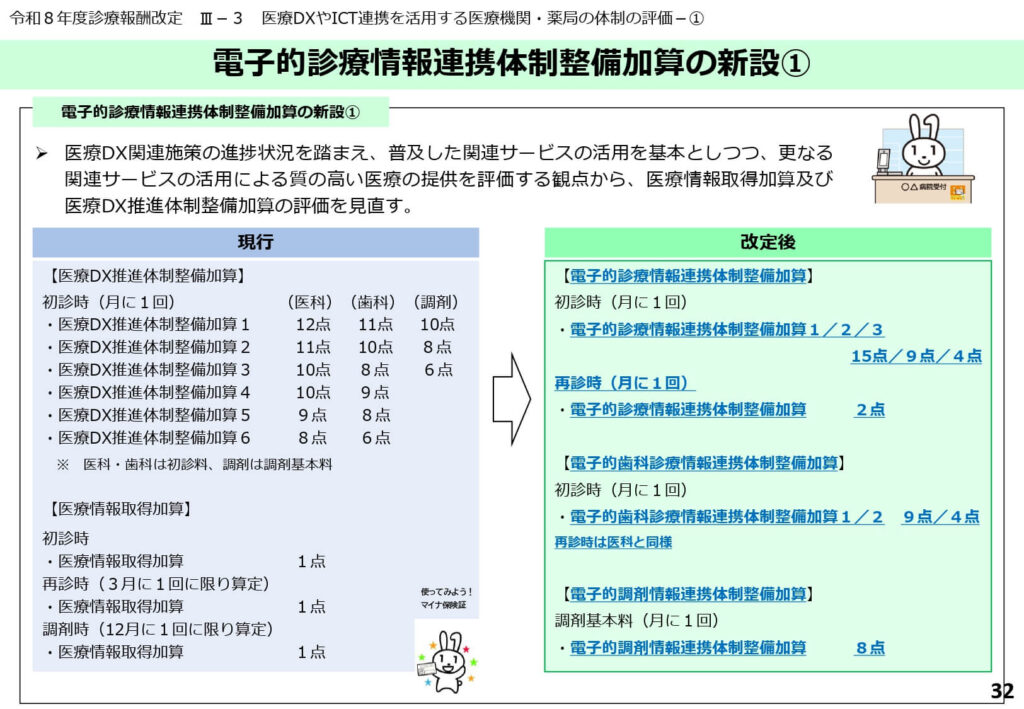
DX加算算定に求められるハードル
DX加算を算定するためには、マイナ保険証の一定以上の利用率や、電子処方箋の導入などが要件となります。
医療機関に対して、ICTインフラへの積極的な参加と貢献を求める内容となっています。

入院におけるシームレスな情報連携
外来だけでなく、入院診療においても電子的手法を用いた情報共有が評価の対象となりました。
入退院時の情報のやり取りをデジタル化し、連携の精度を高めることが求められます。

電子処方箋の普及と緊急時閲覧の評価
電子処方箋を発行する体制や、救急時に患者情報を迅速に閲覧できる体制に対する評価が新設・拡充されました。
「紙の処方箋」から「デジタルの処方データ」への移行を、経済的にバックアップします。

オンライン診療指針の遵守と適正化
オンライン診療の適切な普及を図るため、実施指針(ガイドライン)の遵守状況が改めて施設基準に組み込まれました。
利便性と安全性を高い次元で両立させることが、算定の前提となります。

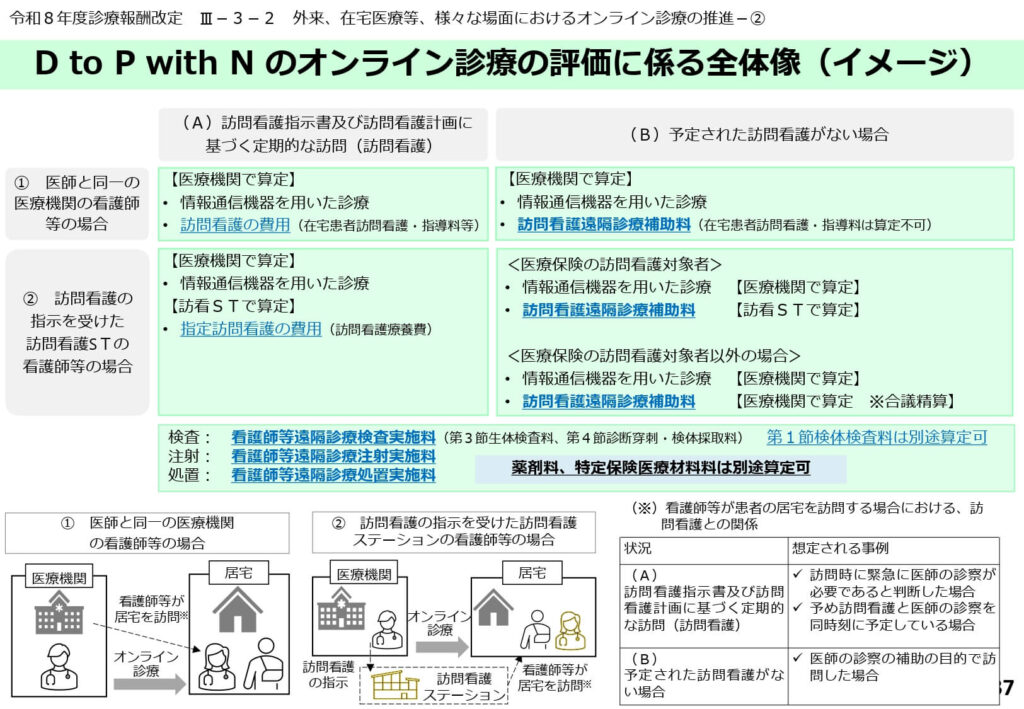
D to P with N:看護師補助オンライン診療の全体像
在宅の患者を訪問している看護師が、ICTを通じて医師の診察をリアルタイムで補助する形態(D to P with N)の概要です。
訪問看護とオンライン診療を融合させた、次世代の医療提供モデルが示されています。
訪問看護師による緊急診察補助の評価
D to P with N 形態において、緊急時に看護師が医師の診察を補助した場合の評価(265点)が新設されました。
訪問看護現場での機動的な対応が、正当に評価される仕組みです。

計画的なオンライン診療補助の評価
緊急時だけでなく、計画的に医師のオンライン診療を補助した場合の評価(2,650点、月1回)も導入されました。
重症患者や外出困難な患者に対し、訪問看護師が介在することで質の高いオンライン医学管理を実現します。

D to P with N 形態における実務ルールの明確化
この新しい形態において、看護師が医師の指示で行う検査や注射等の算定ルールが明確化されました。
実務的な疑問を解消し、在宅医療の現場での積極的な導入を支援します。

専門医連携による遠隔診療の対象拡大
かかりつけ医が専門医のアドバイスをオンラインで受ける遠隔連携診療料(900点)の対象が拡大されました。
入院中以外の在宅患者等も対象となり、地域にいながら高度な専門知識を活用できる体制が強化されます。

遠隔連携対象疾患の一覧
拡大された遠隔連携診療料の対象疾患(難病、てんかん、医療的ケア児など)が一覧提示されています。
希少疾患や難病の管理を、地域のかかりつけ医が自信を持って継続できるよう支援する仕組みです。

オンライン栄養指導の評価引き上げ
栄養士によるオンライン栄養食事指導の点数が上方修正されました。
2回目以降の継続的な指導において、オンラインの選択肢を広げることで、食習慣の改善をより効果的にサポートします。

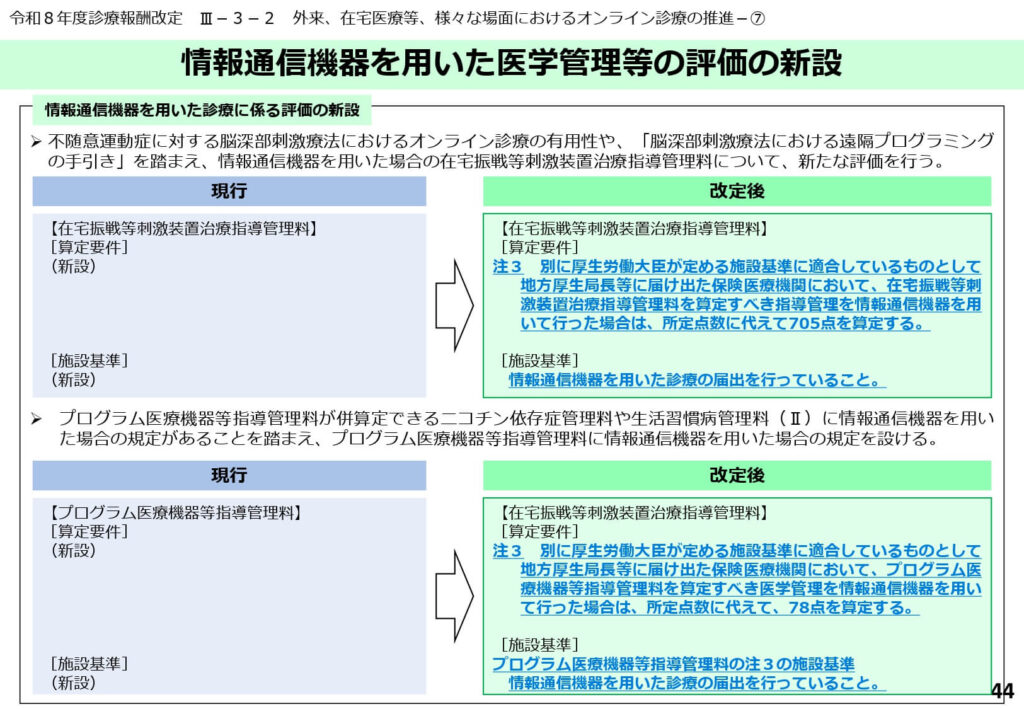
高度医学管理のオンライン化(遠隔プログラミング等)
不随意運動に対する刺激装置の遠隔プログラミングなど、専門的なデバイス管理のオンライン化が新たに評価されました。
最新技術を駆使した治療を、患者の通院負担なく実施できる体制を整えます。
心不全等の重症化を防ぐオンライン療養指導
心不全患者等の退院後のモニタリングにおいて、オンラインによる療養指導を組み合わせるモデルが評価されました。
頻回な介入が必要なフェーズにおいて、デジタルの機動性を最大限に活用します。

事務効率化と短期手術の評価
事務負担軽減と署名廃止の徹底
院内掲示のデジタル化や計画書への署名廃止など、事務の簡素化が徹底されました。
「医療の本質」ではないペーパーワークを極限まで減らし、現場の生産性を向上させる意図があります。

短期滞在手術基本料の評価引き上げ
白内障やヘルニアなどの短期滞在手術(1泊2日以内)の基本料が引き上げられました。
安全な実施体制を評価し、効率的で低侵襲な手術の普及を後押しします。

短期滞在手術基本料1の対象手術リスト
改定後の対象手術の一覧です。
自院で実施している手術がリストに含まれているかを確認し、適切な施設基準の届け出を行うことで、評価を受けることができます。

この後のスライドについては施設基準のオンライン申請などに関するスライドなので、割愛します。
結び:新時代の外来経営に求められる3つの変革
今回の改定内容全スライドを概観すると、医療機関に求められているのは以下の3つの変革です。
1. 「客観的データ」による質の証明:生活習慣病管理料や地域包括診療加算のデータ提出要件化は、これからの診療が「エビデンスベース」で評価されることを意味します。
2. 「地域インフラ」としての機能強化:薬局連携の緩和やBCP策定の要件化は、自院を単なる診療所ではなく、地域の安全を守る重要拠点として位置づけることを求めています。
3. 「デジタル技術」のフル活用:DX加算の新設やD to P with N モデルは、ICTを単なるコストではなく、診療報酬を最大化し患者満足度を高めるための「投資」として捉えるべきことを示唆しています。
改定の激流を乗り越えるためには、まず自院の届け出状況を点検し、データ提出の準備とICT基盤の整備に直ちに着手することが肝要です。

最後までお読みいただき、ありがとうございました!